24.4: الالتهابات الفيروسية في الجهاز الهضمي
- Page ID
- 195458
أهداف التعلم
- حدد الفيروسات الأكثر شيوعًا التي يمكن أن تسبب التهابات الجهاز الهضمي
- قارن الخصائص الرئيسية لأمراض فيروسية محددة تؤثر على الجهاز الهضمي والكبد
في العالم النامي، يعد التهاب المعدة والأمعاء الفيروسي الحاد مدمرًا وسببًا رئيسيًا لوفاة الأطفال. 1 في جميع أنحاء العالم، يعد الإسهال السبب الرئيسي الثاني لوفيات الأطفال دون سن الخامسة، كما أن 70٪ من التهاب المعدة والأمعاء في مرحلة الطفولة فيروسي. 2 كما تمت مناقشته، هناك عدد من البكتيريا المسؤولة عن الإسهال، ولكن الفيروسات يمكن أن تسبب الإسهال أيضًا. تعتبر E. coli والفيروسة العجلية من العوامل المسببة الأكثر شيوعًا في العالم النامي. في هذا القسم، سنناقش فيروسات الروتا وغيرها من الفيروسات الأقل شيوعًا التي يمكن أن تسبب أيضًا أمراض الجهاز الهضمي.
التهاب المعدة والأمعاء الناجم عن فيروسات الروتا
فيروسات الروتا هي فيروسات RNA مزدوجة السلسلة في عائلة Reoviridae. إنهم مسؤولون عن أمراض الإسهال الشائعة، على الرغم من أن الوقاية من خلال التطعيم أصبحت أكثر شيوعًا. ينتشر الفيروس بشكل أساسي عن طريق البراز الفموي (الشكل\(\PageIndex{1}\)).

تنتشر هذه الفيروسات على نطاق واسع في الأطفال، وخاصة في مراكز الرعاية النهارية. تقدر مراكز مكافحة الأمراض والوقاية منها (CDC) أن 95٪ من الأطفال في الولايات المتحدة قد أصيبوا بعدوى فيروس الروتا واحدة على الأقل عند بلوغهم سن الخامسة. 3 نظرًا لذاكرة الجهاز المناعي للجسم، فإن البالغين الذين يتعاملون مع فيروس الروتا لن يصابوا بالعدوى أو، إذا حدث ذلك، فلن تظهر عليهم أعراض. ومع ذلك، فإن كبار السن معرضون للإصابة بفيروس الروتا بسبب ضعف جهاز المناعة مع تقدم العمر، لذلك يمكن أن تنتشر العدوى من خلال دور رعاية المسنين والمرافق المماثلة. في هذه الحالات، قد تنتقل العدوى من أحد أفراد الأسرة الذي قد يكون مصابًا بمرض دون إكلينيكي أو سريري. يمكن أن ينتقل الفيروس أيضًا من الأسطح الملوثة، حيث يمكنه البقاء على قيد الحياة لبعض الوقت.
يعاني الأفراد المصابون من الحمى والقيء والإسهال. يمكن للفيروس البقاء على قيد الحياة في المعدة بعد تناول الوجبة، ولكنه عادة ما يوجد في الأمعاء الدقيقة، وخاصة الخلايا الظهارية في الزغب. يمكن أن تسبب العدوى عدم تحمل الطعام، خاصة فيما يتعلق باللاكتوز. يظهر المرض بشكل عام بعد فترة حضانة تبلغ حوالي يومين ويستمر لمدة أسبوع تقريبًا (ثلاثة إلى ثمانية أيام). بدون علاج داعم، يمكن أن يتسبب المرض في فقدان شديد للسوائل والجفاف وحتى الموت. حتى مع الأمراض الخفيفة، يمكن أن تؤدي العدوى المتكررة إلى سوء التغذية، خاصة في البلدان النامية، حيث تنتشر عدوى فيروس الروتا بسبب سوء الصرف الصحي وعدم الحصول على مياه الشرب النظيفة. يكون المرضى (وخاصة الأطفال) الذين يعانون من سوء التغذية بعد نوبة من الإسهال أكثر عرضة للإصابة بمرض الإسهال في المستقبل، مما يزيد من خطر الوفاة بسبب عدوى فيروس الروتا.
الأداة السريرية الأكثر شيوعًا للتشخيص هي المقايسة المناعية الإنزيمية، التي تكتشف الفيروس من عينات البراز. كما تستخدم مقايسات الإلصاق اللاتكس. بالإضافة إلى ذلك، يمكن اكتشاف الفيروس باستخدام المجهر الإلكتروني و RT-PCR.
العلاج داعم للعلاج بالإماهة الفموية. التطعيم الوقائي متاح أيضًا. في الولايات المتحدة، تعد لقاحات فيروس الروتا جزءًا من جدول اللقاحات القياسي وتتبع الإدارة إرشادات منظمة الصحة العالمية (WHO). توصي منظمة الصحة العالمية بأن يتلقى جميع الرضع في جميع أنحاء العالم لقاح فيروس الروتا، والجرعة الأولى بين ستة أسابيع و 15 أسبوعًا والثانية قبل 32 أسبوعًا. 4
التهاب المعدة والأمعاء الناجم عن نوروفيروس
فيروسات نوروفيروس، التي تُعرف عادةً باسم فيروسات نورووك، هي فيروسات كلسية. يمكن أن تسبب عدة سلالات التهاب المعدة والأمعاء. هناك ملايين الحالات سنويًا، معظمها عند الرضع والأطفال الصغار وكبار السن. تنتقل هذه الفيروسات بسهولة وهي شديدة العدوى. وهي معروفة بتسببها في انتشار العدوى على نطاق واسع في مجموعات من الأشخاص في الأماكن الضيقة، مثل السفن السياحية. يمكن أن تنتقل الفيروسات من خلال الاتصال المباشر، ومن خلال لمس الأسطح الملوثة، ومن خلال الأغذية الملوثة. نظرًا لأن الفيروس لا يُقتل بواسطة المطهرات المستخدمة بتركيزات قياسية لقتل البكتيريا، فإن خطر انتقال العدوى يظل مرتفعًا، حتى بعد التنظيف.
تتشابه علامات وأعراض عدوى نوروفيروس مع علامات وأعراض فيروس الروتا، مع الإسهال المائي والتشنجات الخفيفة والحمى. بالإضافة إلى ذلك، تتسبب هذه الفيروسات أحيانًا في القيء المقذوف. عادة ما يكون المرض خفيفًا نسبيًا، ويتطور بعد 12 إلى 48 ساعة من التعرض، ويزول في غضون يومين دون علاج. ومع ذلك، قد يحدث الجفاف.
يمكن اكتشاف نوروفيروس باستخدام PCR أو اختبار المقايسة المناعية الإنزيمية (EIA). RT-qPCR هو النهج المفضل لأن تقييم التأثير البيئي ليس حساسًا بما فيه الكفاية. إذا تم استخدام EIA للاختبار السريع، فيجب تأكيد التشخيص باستخدام PCR. لا توجد أدوية متاحة، ولكن المرض عادة ما يكون مقيدًا ذاتيًا. يمكن استخدام العلاج بالإماهة واستبدال الإلكتروليت. تقلل النظافة الجيدة وغسل اليدين وإعداد الطعام بعناية من خطر العدوى.
التهاب المعدة والأمعاء الناجم عن الفيروسات الفلكية
الفيروسات الفلكية هي فيروسات RNA أحادية الجديلة (عائلة Astroviridae) التي يمكن أن تسبب التهاب المعدة والأمعاء الحاد، خاصة عند الرضع والأطفال. تشمل العلامات والأعراض الإسهال والغثيان والقيء والحمى وآلام البطن والصداع والشعور بالضيق. تنتقل الفيروسات من خلال الطريق البرازي الفموي (الطعام الملوث أو الماء). للتشخيص، يتم تحليل عينات البراز. قد يشمل الاختبار المقايسات المناعية الإنزيمية والمجهر الإلكتروني المناعي. يشمل العلاج الإماهة الداعمة واستبدال الإلكتروليت إذا لزم الأمر.
التمارين\(\PageIndex{1}\)
لماذا تعتبر فيروسات الروتا والنوروفيروس والفيروسات الفلكية أكثر شيوعًا عند الأطفال؟
الالتهابات الفيروسية في الجهاز الهضمي
يمكن لعدد من الفيروسات أن تسبب التهاب المعدة والأمعاء، الذي يتميز بالتهاب الجهاز الهضمي وعلامات وأعراض أخرى ذات نطاق من الشدة. كما هو الحال مع عدوى الجهاز الهضمي البكتيرية، يمكن أن تكون بعض الحالات خفيفة نسبيًا ومحدودة ذاتيًا، بينما يمكن أن تصبح حالات أخرى خطيرة وتتطلب علاجًا مكثفًا. لا تستخدم الأدوية المضادة للميكروبات بشكل عام لعلاج التهاب المعدة والأمعاء الفيروسي؛ بشكل عام، يمكن علاج هذه الأمراض بفعالية من خلال العلاج بالإماهة لتعويض السوائل المفقودة في نوبات الإسهال والقيء. نظرًا لأن معظم الأسباب الفيروسية لالتهاب المعدة والأمعاء معدية تمامًا، فإن أفضل التدابير الوقائية تشمل تجنب و/أو عزل الأفراد المصابين والحد من انتقال العدوى من خلال النظافة الجيدة والصرف الصحي.

التهاب الكبد
التهاب الكبد هو مصطلح عام يعني التهاب الكبد، والذي يمكن أن يكون له مجموعة متنوعة من الأسباب. في بعض الحالات، يكون السبب هو العدوى الفيروسية. هناك خمسة فيروسات رئيسية لالتهاب الكبد ذات أهمية سريرية: فيروسات التهاب الكبد A (HAV)، B (HBV)، C (HCV)، D، (HDV) و E (HEV) (الشكل\(\PageIndex{3}\)). لاحظ أن الفيروسات الأخرى، مثل فيروس Epstein-Barr (EBV) والحمى الصفراء والفيروس المضخم للخلايا (CMV) يمكن أن تسبب أيضًا التهاب الكبد وتمت مناقشتها في الالتهابات الفيروسية للجهاز الدوري والجهاز اللمفاوي.
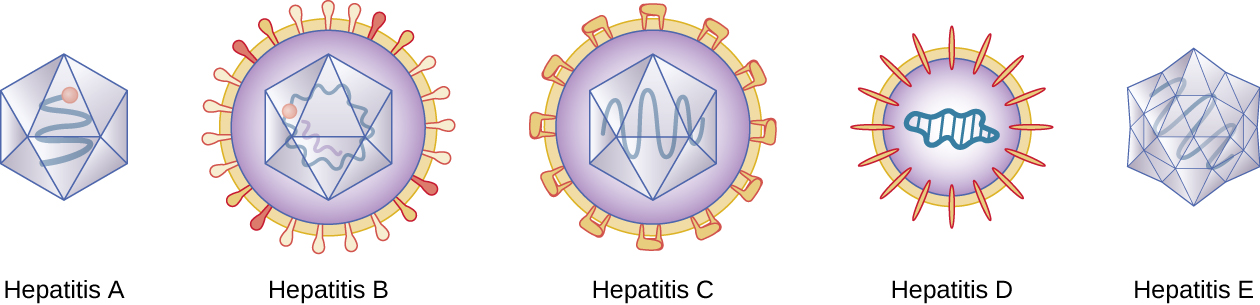
على الرغم من اختلاف فيروسات التهاب الكبد الخمسة، إلا أنها يمكن أن تسبب بعض العلامات والأعراض المشابهة لأنها جميعًا مرتبطة بخلايا الكبد (خلايا الكبد). يمكن الإصابة بفيروس التهاب الكبد A و HEV من خلال الابتلاع بينما ينتقل فيروس التهاب الكبد B و HCV و HDV عن طريق الاتصال بالحقن. من الممكن أن يصبح الأفراد حاملين لفيروسات التهاب الكبد على المدى الطويل أو المزمن.
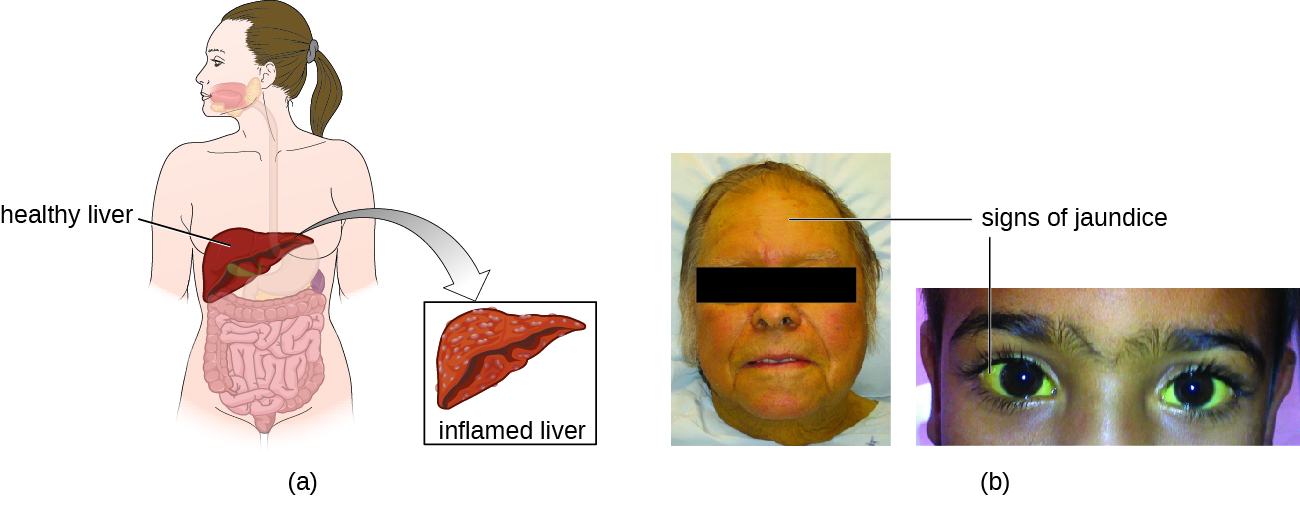
يدخل الفيروس الدم (فيريميا) وينتشر إلى الطحال والكلى والكبد. أثناء التكاثر الفيروسي، يصيب الفيروس خلايا الكبد. يحدث الالتهاب بسبب تكاثر خلايا الكبد وإطلاق المزيد من فيروس التهاب الكبد. تشمل العلامات والأعراض الشعور بالضيق وفقدان الشهية والبول الداكن والألم في الربع العلوي الأيمن من البطن والقيء والغثيان والإسهال وآلام المفاصل والبراز الرمادي. بالإضافة إلى ذلك، عندما يكون الكبد مريضًا أو مصابًا، فإنه غير قادر على تكسير الهيموجلوبين بشكل فعال، ويمكن أن يتراكم البيليروبين في الجسم، مما يعطي الجلد والأغشية المخاطية لونًا مصفرًا، وهي حالة تسمى اليرقان (الشكل\(\PageIndex{4}\)). في الحالات الشديدة، قد تحدث الوفاة بسبب نخر الكبد.
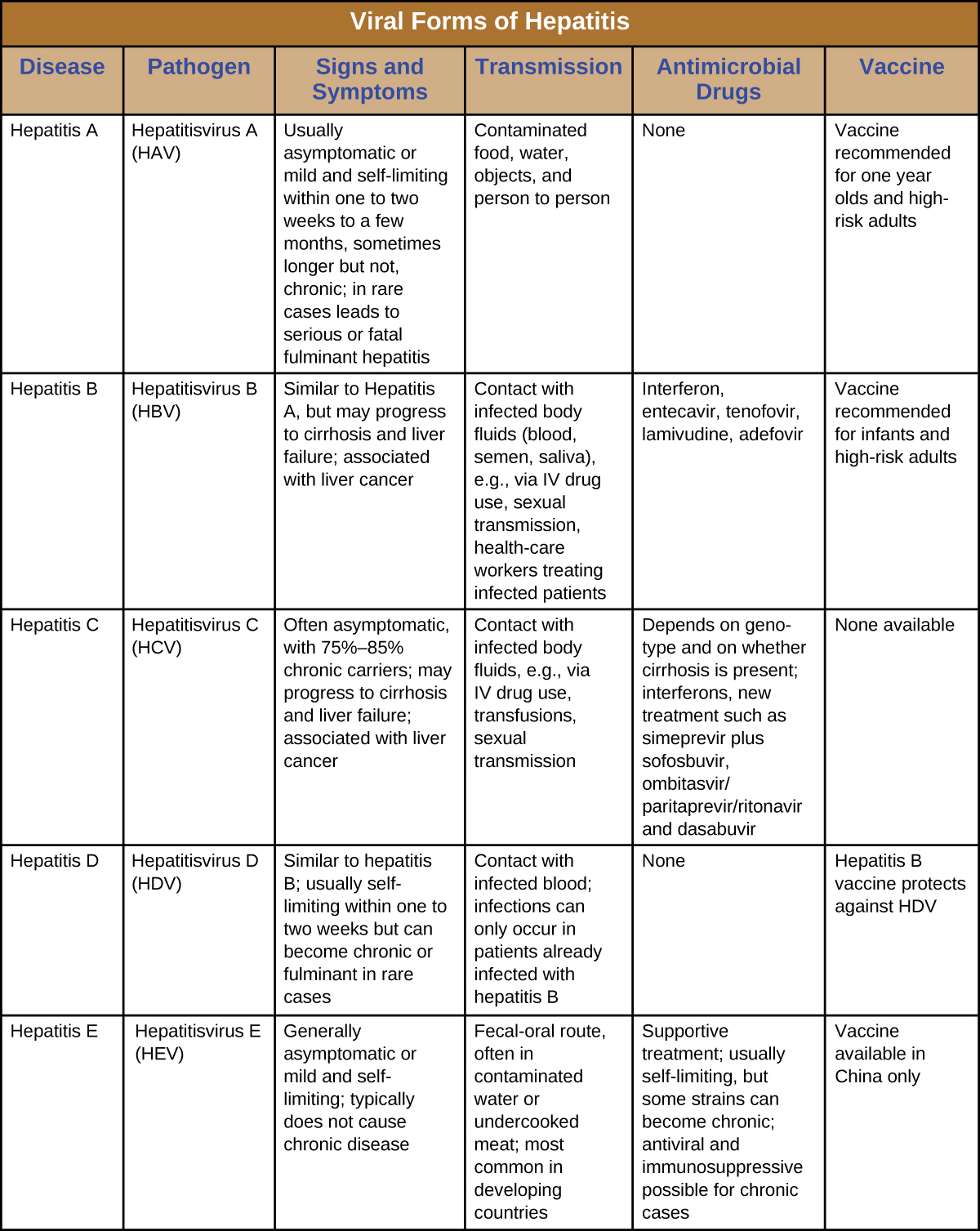
على الرغم من وجود العديد من أوجه التشابه، فإن كل فيروس من فيروسات التهاب الكبد له خصائصه الفريدة. ينتقل فيروس التهاب الكبد A بشكل عام من خلال الطريق البرازي الفموي، أو الاتصال الشخصي الوثيق، أو التعرض للمياه الملوثة أو الطعام. يمكن أن يتطور التهاب الكبد A بعد فترة حضانة تتراوح من 15 إلى 50 يومًا (المتوسط هو 30). عادة ما يكون خفيفًا أو حتى بدون أعراض وعادة ما يكون مقيدًا ذاتيًا في غضون أسابيع إلى شهور. ونادرًا ما يحدث الشكل الأكثر حدة، وهو التهاب الكبد الخاطف، ولكن معدل الوفيات مرتفع يتراوح بين 70 و80%. التطعيم متاح ويوصى به بشكل خاص للأطفال (الذين تتراوح أعمارهم بين عام واحد واثنين)، وأولئك الذين يسافرون إلى البلدان ذات المخاطر العالية، والذين يعانون من أمراض الكبد وبعض الحالات الأخرى، ومتعاطي المخدرات.
على الرغم من أن فيروس التهاب الكبد B يرتبط بعلامات وأعراض متشابهة، إلا أن الانتقال والنتائج تختلف. يبلغ متوسط فترة حضانة هذا الفيروس 120 يومًا ويرتبط عمومًا بالتعرض للدم المعدي أو سوائل الجسم مثل السائل المنوي أو اللعاب. يمكن أن يحدث التعرض من خلال ثقب الجلد، أو عبر المشيمة، أو من خلال ملامسة الغشاء المخاطي، ولكنه لا ينتشر من خلال الاتصال العرضي مثل العناق أو الإمساك باليد أو العطس أو السعال، أو حتى من خلال الرضاعة الطبيعية أو التقبيل. يكون خطر العدوى أكبر بالنسبة لأولئك الذين يستخدمون العقاقير الوريدية أو الذين لديهم اتصال جنسي مع شخص مصاب. كما يتعرض العاملون في مجال الرعاية الصحية لخطر الإصابة بعصي الإبر والإصابات الأخرى عند علاج المرضى المصابين. يمكن أن تصبح العدوى مزمنة وقد تتطور إلى تليف الكبد أو فشل الكبد. كما أنه مرتبط بسرطان الكبد. ترتبط العدوى المزمنة بأعلى معدلات الوفيات وهي أكثر شيوعًا عند الرضع. ما يقرب من 90% من الأطفال المصابين يصبحون حاملين مزمنين، مقارنة بنسبة 6-10% فقط من البالغين المصابين. 5 التطعيم متاح ويوصى به للأطفال كجزء من جدول التطعيم القياسي (جرعة واحدة عند الولادة والثانية عند 18 شهرًا من العمر) وللبالغين المعرضين لخطر أكبر (على سبيل المثال، أولئك الذين يعانون من أمراض معينة، ومتعاطي المخدرات عن طريق الحقن الوريدي، وأولئك الذين يمارسون الجنس مع عدة شركاء). يتعين على وكالات الرعاية الصحية تقديم لقاح HBV لجميع العمال الذين يتعرضون مهنيًا للدم و/أو المواد المعدية الأخرى.
غالبًا ما لا يتم تشخيص فيروس التهاب الكبد C وبالتالي قد يكون أكثر انتشارًا مما هو موثق. ويبلغ متوسط فترة الحضانة 45 يومًا وينتقل عن طريق ملامسة الدم المصاب. على الرغم من أن بعض الحالات لا تظهر عليها أعراض و/أو تختفي تلقائيًا، فإن 75٪ - 85٪ من الأفراد المصابين يصبحون حاملين مزمنين. تنجم جميع الحالات تقريبًا عن الانتقال بالحقن المرتبط غالبًا بتعاطي المخدرات الوريدية أو عمليات نقل الدم. يكون الخطر أكبر بالنسبة للأفراد الذين لديهم تاريخ سابق أو حالي من تعاطي المخدرات عن طريق الوريد أو الذين مارسوا الاتصال الجنسي مع الأفراد المصابين. كما تم انتشاره من خلال منتجات الدم الملوثة ويمكن أن ينتقل حتى من خلال المنتجات الشخصية الملوثة مثل فرشاة الأسنان وشفرات الحلاقة. تم تطوير أدوية جديدة مؤخرًا تُظهر فعالية كبيرة في علاج التهاب الكبد C ومصممة خصيصًا للنمط الجيني المحدد الذي يسبب العدوى.
يعد HDV غير شائع في الولايات المتحدة ويحدث فقط في الأفراد المصابين بالفعل بفيروس التهاب الكبد B، وهو ما يتطلب تكراره. لذلك، فإن التطعيم ضد HBV يحمي أيضًا من عدوى HDV. ينتقل HDV من خلال ملامسة الدم المصاب.
تعد عدوى HEV نادرة أيضًا في الولايات المتحدة ولكن العديد من الأفراد لديهم عيار إيجابي للأجسام المضادة لـ HEV. ينتشر الفيروس بشكل أكثر شيوعًا عن طريق البراز والفم من خلال تلوث الطعام و/أو الماء، أو الاتصال من شخص لآخر، اعتمادًا على النمط الجيني للفيروس، والذي يختلف حسب الموقع. هناك أربعة أنماط وراثية تختلف إلى حد ما في طريقة انتقالها وتوزيعها وعوامل أخرى (على سبيل المثال، اثنان حيواني المصدر واثنان ليسا كذلك، وواحد فقط يسبب العدوى المزمنة). لا تنتقل الأنماط الجينية الثالثة والرابعة إلا عن طريق الغذاء، بينما تنتقل الأنماط الجينية الأولى والثانية أيضًا عبر الماء وطرق البراز والفم. النمط الجيني الأول هو النوع الوحيد الذي ينتقل من شخص لآخر وهو السبب الأكثر شيوعًا لتفشي فيروس HEV. يمكن أن يؤدي استهلاك اللحوم غير المطبوخة جيدًا، وخاصة الغزلان أو لحم الخنزير، والمحار إلى الإصابة. الأنماط الجينية الثالثة والرابعة هي أمراض حيوانية المصدر، لذا يمكن أن تنتقل من الحيوانات المصابة التي يتم استهلاكها. النساء الحوامل معرضات للخطر بشكل خاص. عادة ما يتم الحد من هذا المرض ذاتيًا في غضون أسبوعين ولا يبدو أنه يسبب عدوى مزمنة.
تبدأ الاختبارات المعملية العامة لالتهاب الكبد باختبار الدم لفحص وظائف الكبد (الشكل\(\PageIndex{5}\)). عندما لا يعمل الكبد بشكل طبيعي، سيحتوي الدم على مستويات مرتفعة من الفوسفاتاز القلوي، والألانين أمينوترانزفيراس (ALT)، والأسبارتات أمينوترانزفيراز (AST)، والبيليروبين المباشر، والبيليروبين الكلي، وألبومين المصل، والبروتين الكلي في المصل، ونسبة الجلوبيولين المحسوب، والألبومين/الجلوبيولين (A/G). يتم تضمين بعضها في لوحة التمثيل الغذائي الكاملة (CMP)، والتي قد تشير أولاً إلى مشكلة الكبد المحتملة وتشير إلى الحاجة إلى اختبار أكثر شمولاً. يمكن استخدام لوحة الاختبار المصلية لفيروس التهاب الكبد للكشف عن الأجسام المضادة لفيروسات التهاب الكبد A و B و C وأحيانًا D. بالإضافة إلى ذلك، تتوفر اختبارات مناعية وجينومية أخرى.
غالبًا ما لا تتوفر علاجات محددة بخلاف العلاج الداعم والراحة والسوائل لعدوى فيروس التهاب الكبد، باستثناء فيروس التهاب الكبد C، الذي غالبًا ما يكون محدودًا ذاتيًا. يمكن استخدام الغلوبولين المناعي بشكل وقائي بعد التعرض المحتمل. تُستخدم الأدوية أيضًا، بما في ذلك الإنترفيرون ألفا 2b ومضادات الفيروسات (مثل لاميفودين وإنتيكافير وأديفوفير وتيلبيفودين) للعدوى المزمنة. يمكن علاج التهاب الكبد C باستخدام الإنترفيرون (كعلاج وحيد أو مع علاجات أخرى) ومثبطات البروتياز ومضادات الفيروسات الأخرى (مثل مثبط البوليميراز سوفوسبوفير). يشيع استخدام العلاجات المركبة. يمكن استخدام الأدوية المضادة للفيروسات والمثبطة للمناعة للحالات المزمنة من HEV. في الحالات الشديدة، قد تكون عمليات زرع الكبد ضرورية. بالإضافة إلى ذلك، تتوفر اللقاحات لمنع الإصابة بفيروس التهاب الكبد الوبائي وفيروس التهاب الكبد B. لقاح HAV يحمي أيضًا من HEV. لقاح HBV يحمي أيضًا من HDV. لا يوجد لقاح ضد فيروس التهاب الكبد C.
تعرف على المزيد من المعلومات حول عدوى فيروس التهاب الكبد.
التمارين\(\PageIndex{2}\)
لماذا تسبب جميع فيروسات التهاب الكبد الخمسة المختلفة علامات وأعراضًا متشابهة؟
منع انتقال فيروس التهاب الكبد B في أماكن الرعاية الصحية
كان التهاب الكبد B ذات يوم من المخاطر الرئيسية أثناء العمل للعاملين في مجال الرعاية الصحية. وقد أصيب العديد من العاملين في مجال الرعاية الصحية على مر السنين بالعدوى، حيث أصيب بعضهم بتليف الكبد وسرطان الكبد. في عام 1982، أوصت مراكز مكافحة الأمراض والوقاية منها بتطعيم العاملين في مجال الرعاية الصحية ضد فيروس التهاب الكبد B، وانخفضت معدلات الإصابة منذ ذلك الحين. على الرغم من أن التطعيم أصبح شائعًا الآن، إلا أنه ليس فعالًا دائمًا ولا يتم تطعيم جميع الأفراد. لذلك، لا يزال هناك خطر ضئيل للعدوى، وخاصة بالنسبة للعاملين في مجال الرعاية الصحية الذين يعملون مع الأفراد الذين يعانون من التهابات مزمنة، مثل مدمني المخدرات، وأولئك الذين هم أكثر عرضة لخطر استخدام الإبر، مثل أخصائيي الفصد. أطباء الأسنان معرضون للخطر أيضًا.
يحتاج العاملون في مجال الرعاية الصحية إلى اتخاذ الاحتياطات المناسبة لمنع الإصابة بفيروس التهاب الكبد B والأمراض الأخرى. الدم هو الخطر الأكبر، ولكن سوائل الجسم الأخرى يمكن أن تنقل العدوى أيضًا. يمكن أن يسمح الجلد التالف، كما يحدث مع الأكزيما أو الصدفية، أيضًا بالانتقال. تجنب ملامسة سوائل الجسم، وخاصة الدم، من خلال ارتداء القفازات وحماية الوجه واستخدام المحاقن والإبر التي تستخدم لمرة واحدة يقلل من خطر العدوى. يوصى بغسل البشرة المكشوفة بالماء والصابون. يمكن أيضًا استخدام المطهرات، ولكنها قد لا تساعد. يمكن استخدام العلاج بعد التعرض، بما في ذلك العلاج بالغلوبولين المناعي لالتهاب الكبد B (HBIG) والتطعيم، في حالة التعرض للفيروس من مريض مصاب. تتوفر بروتوكولات مفصلة لإدارة هذه الحالات. يمكن أن يظل الفيروس معديًا لمدة تصل إلى سبعة أيام عندما يكون على الأسطح، حتى لو لم يكن هناك دم أو سوائل أخرى مرئية، لذلك من المهم التفكير في أفضل الخيارات لتطهير وتعقيم المعدات التي يمكن أن تنقل الفيروس. يوصي مركز السيطرة على الأمراض (CDC) بمحلول مبيض بنسبة 10٪ لتطهير الأسطح. 6 أخيرًا، يعد اختبار منتجات الدم أمرًا مهمًا لتقليل مخاطر انتقال العدوى أثناء عمليات نقل الدم والإجراءات المماثلة.
يشمل التهاب الكبد التهاب الكبد الذي يظهر عادةً بعلامات وأعراض مثل اليرقان والغثيان والقيء وآلام المفاصل والبراز الرمادي وفقدان الشهية. ومع ذلك، يمكن أن تختلف شدة المرض ومدته اختلافًا كبيرًا اعتمادًا على العامل المسبب. قد تكون بعض حالات العدوى بدون أعراض تمامًا، في حين أن البعض الآخر قد يهدد الحياة. تمت مقارنة الفيروسات الخمسة المختلفة القادرة على التسبب في التهاب الكبد في الشكل\(\PageIndex{5}\). من أجل المقارنة، يقدم هذا الجدول فقط الجوانب الفريدة لكل شكل من أشكال التهاب الكبد الفيروسي، وليس القواسم المشتركة.
المفاهيم الأساسية والملخص
- تشمل الأسباب الفيروسية الشائعة لالتهاب المعدة والأمعاء فيروسات الروتا والفيروسات النانوية والفيروسات الفلكية.
- قد يحدث التهاب الكبد بسبب العديد من الفيروسات غير ذات الصلة: فيروسات التهاب الكبد A و B و C و D و E.
- تختلف فيروسات التهاب الكبد في طرق انتقالها وعلاجها واحتمالية العدوى المزمنة.
الحواشي
- 1 كاليب كيه كينج، روجر جلاس، جوزيف إس بريسي، كريستوفر دوغان. «إدارة التهاب المعدة والأمعاء الحاد بين الأطفال: الإماهة الفموية والصيانة والعلاج الغذائي.» MMWR 52 (2003) RR16: الصفحات 1-16. http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm.
- 2 إليزابيث جين إليوت. «التهاب المعدة والأمعاء الحاد عند الأطفال.» المجلة الطبية البريطانية 334 (2007) 7583:35-40، الرقم: 10.1136/bmj.39036.406169.80؛ إس راماني وجي كانغ. «الفيروسات المسببة للإسهال في العالم النامي.» الآراء الحالية في الأمراض المعدية 22 (2009) 5: الصفحات 477-482. doi: 10.1097/QCO.0B013E328330662F؛ مايكل فنسنت إف تابلانج. «التهاب المعدة والأمعاء الفيروسي». ميدسكيب. http://emedicine.medscape.com/article/176515-overview.
- 3 مراكز للسيطرة على الأمراض والوقاية منها. «فيروس الروتا»، الكتاب الوردي. تم تحديثه في 8 سبتمبر 2015. http://www.cdc.gov/vaccines/pubs/pinkbook/rota.html.
- 4 منظمة الصحة العالمية. «فيروس الروتا». التحصين واللقاحات والمواد البيولوجية. تم تحديثه في 21 أبريل 2010. www.who.int/immunization/topics/rotaviros/en
- 5 مراكز للسيطرة على الأمراض والوقاية منها. «أبجديات التهاب الكبد». تم تحديثه عام 2016. http://www.cdc.gov/hepatitis/resourc...s/abctable.pdf.
- 6 مراكز للسيطرة على الأمراض والوقاية منها. «الأسئلة الشائعة حول التهاب الكبد B للمهنيين الصحيين.» تم تحديثه في 4 أغسطس 2016. http://www.cdc.gov/hepatitis/HBV/HBVfaq.htm.


