23.4: الالتهابات الفيروسية للجهاز التناسلي
- Page ID
- 195169
أهداف التعلم
- حدد الفيروسات الأكثر شيوعًا التي تسبب التهابات الجهاز التناسلي
- قارن الخصائص الرئيسية لأمراض فيروسية محددة تؤثر على الجهاز التناسلي
يمكن أن تسبب العديد من الفيروسات مشاكل خطيرة للجهاز التناسلي البشري. معظم هذه العدوى الفيروسية غير قابلة للشفاء، مما يزيد من خطر الانتقال الجنسي المستمر. بالإضافة إلى ذلك، فإن مثل هذه العدوى الفيروسية شائعة جدًا في الولايات المتحدة. على سبيل المثال، يعد فيروس الورم الحليمي البشري (HPV) أكثر الأمراض المنقولة بالاتصال الجنسي شيوعًا في البلاد، حيث يقدر معدل الانتشار بـ 79.1 مليون إصابة في عام 2008؛ فيروس الهربس البسيط 2 (HSV-2) هو ثاني أكثر الأمراض المنقولة بالاتصال الجنسي انتشارًا حيث يبلغ 24.1 مليون إصابة. 1 في هذا القسم، سوف نفحص هذه العدوى الفيروسية الرئيسية وغيرها من الالتهابات الفيروسية الرئيسية للجهاز التناسلي.
هربس الأعضاء التناسلية
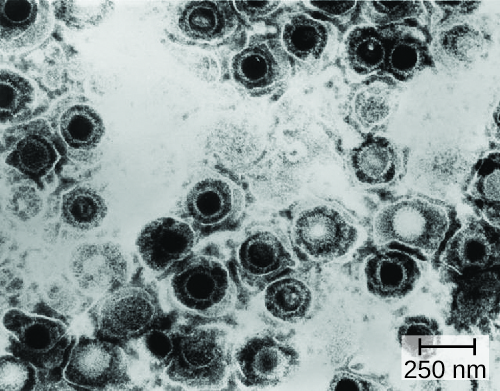
الهربس التناسلي هو حالة شائعة يسببها فيروس الهربس البسيط (الشكل\(\PageIndex{1}\))، وهو فيروس DNA مغلف ذو جدائل مزدوج يصنف إلى نوعين متميزين. يحتوي فيروس الهربس البسيط على العديد من عوامل الضراوة، بما في ذلك بروتين الخلية المصابة (ICP) 34.5، الذي يساعد في التكاثر ويمنع نضوج الخلايا الجذعية كآلية لتجنب التخلص منها بواسطة جهاز المناعة. بالإضافة إلى ذلك، تعمل البروتينات السكرية السطحية الموجودة على الغلاف الفيروسي على تعزيز طلاء فيروس الهربس البسيط بالأجسام المضادة والعوامل التكميلية، مما يسمح للفيروس بالظهور على أنه «ذاتي» ويمنع تنشيط الجهاز المناعي والقضاء عليه.
هناك نوعان من فيروسات الهربس البسيط. في حين أن فيروس الهربس البسيط من النوع 1 (HSV-1) يرتبط عمومًا بآفات الفم مثل قروح البرد أو بثور الحمى (انظر الالتهابات الفيروسية للجلد والعينين)، فإن فيروس الهربس البسيط من النوع 2 (HSV-2) يرتبط عادةً بالهربس التناسلي. ومع ذلك، يمكن أن يصيب كلا الفيروسين أي موقع وكذلك أجزاء أخرى من الجسم. يمكن أن يؤدي الاتصال الفموي التناسلي إلى نقل الفيروس من الفم إلى المنطقة التناسلية أو العكس.
لا تظهر الأعراض على العديد من الأفراد المصابين، وبالتالي لا يدركون أنهم يحملون الفيروس. ومع ذلك، في بعض الأفراد المصابين، تسبق الحمى والقشعريرة والشعور بالضيق وتضخم الغدد الليمفاوية والألم تطور الحويصلات المليئة بالسوائل التي قد تكون مزعجة وغير مريحة. عندما تنفجر هذه الحويصلات، فإنها تطلق سوائل معدية وتسمح بنقل فيروس الهربس البسيط. بالإضافة إلى ذلك، يمكن أن تزيد آفات الهربس المفتوحة من خطر انتشار فيروس نقص المناعة البشرية أو اكتسابه.
في الرجال، عادة ما تظهر آفات الهربس على القضيب وقد تكون مصحوبة بإفرازات مائية. عند النساء، تتطور الحويصلات بشكل أكثر شيوعًا على الفرج، ولكنها قد تتطور أيضًا على المهبل أو عنق الرحم (الشكل\(\PageIndex{2}\)). عادةً ما تكون الأعراض خفيفة، على الرغم من أن الآفات قد تكون مزعجة أو مصحوبة بعدم الراحة البولية. قد لا يكون استخدام الواقي الذكري دائمًا وسيلة فعالة لمنع انتقال الهربس التناسلي حيث يمكن أن تحدث الآفات في مناطق أخرى غير الأعضاء التناسلية.
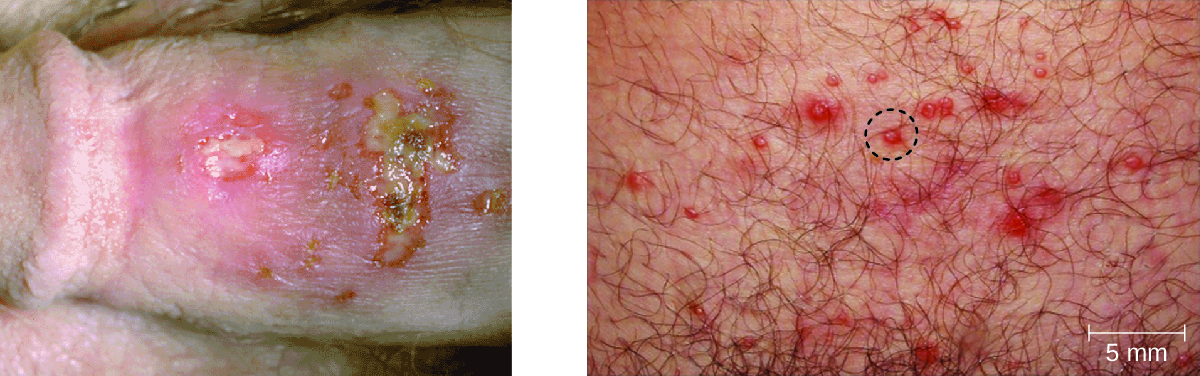
يمكن أن تسبب فيروسات الهربس البسيط عدوى متكررة لأن الفيروس يمكن أن يصبح كامنًا ثم يتم إعادة تنشيطه. يحدث هذا بشكل أكثر شيوعًا مع HSV-2 مقارنة بـ HSV-1. 2 ينتقل الفيروس لأسفل الأعصاب الطرفية، عادةً الخلايا العصبية الحسية، إلى العقد في العمود الفقري (إما العقدة ثلاثية التوائم أو العقد القطنية العجزية) ويصبح كامنًا. يمكن أن تحدث إعادة التنشيط لاحقًا، مما يتسبب في تكوين حويصلات جديدة. يتم إعادة تنشيط HSV-2 بشكل أكثر فاعلية من العقد القطنية العجزية. لا يتعرض كل شخص مصاب بفيروس HSV-2 لعمليات إعادة التنشيط، والتي ترتبط عادةً بالظروف العصيبة، ويختلف تكرار إعادة التنشيط طوال الحياة وبين الأفراد. بين حالات تفشي المرض أو عند عدم وجود حويصلات واضحة، لا يزال من الممكن نقل الفيروس.
تستخدم التقنيات الفيروسية والمصلية للتشخيص. يمكن زراعة الفيروس من الآفات. تتطلب طرق تثبيط المناعة المستخدمة للكشف عن الفيروسات من الثقافات عمومًا خبرة أقل من الطرق القائمة على تأثير الاعتلال الخلوي (CPE)، فضلاً عن كونها خيارًا أقل تكلفة. ومع ذلك، قد يُفضل استخدام PCR أو طرق تضخيم الحمض النووي الأخرى لأنها توفر أسرع النتائج دون انتظار تضخيم الثقافة. PCR هو الأفضل أيضًا للكشف عن الالتهابات الجهازية. تعتبر التقنيات المصلية مفيدة أيضًا في بعض الحالات، مثل عندما تستمر الأعراض ولكن اختبار PCR سلبي.
على الرغم من عدم وجود علاج أو لقاح لعدوى HSV-2، تتوفر الأدوية المضادة للفيروسات التي تدير العدوى عن طريق إبقاء الفيروس في مرحلته الخاملة أو الكامنة، مما يقلل من العلامات والأعراض. إذا تم إيقاف الدواء، فستعود الحالة إلى شدتها الأصلية. الأدوية الموصى بها، والتي يمكن تناولها في بداية تفشي المرض أو يوميًا كوسيلة للوقاية، هي الأسيكلوفير والفامسيكلوفير والفالاسيكلوفير.
هربس حديثي الولادة
تنتقل عدوى الهربس عند الأطفال حديثي الولادة، والتي يشار إليها باسم الهربس الوليدي، بشكل عام من الأم إلى الوليد أثناء الولادة، عندما يتعرض الطفل لمسببات الأمراض في قناة الولادة. يمكن أن تحدث العدوى بغض النظر عما إذا كانت الآفات موجودة في قناة الولادة. في معظم الحالات، تقتصر إصابة المولود الجديد على الجلد والأغشية المخاطية والعينين، والنتائج جيدة. ومع ذلك، في بعض الأحيان ينتشر الفيروس وينتشر إلى الجهاز العصبي المركزي، مما يؤدي إلى عجز في الوظائف الحركية أو الوفاة.
في بعض الحالات، يمكن أن تحدث العدوى قبل الولادة عندما يعبر الفيروس المشيمة. يمكن أن يسبب هذا مضاعفات خطيرة في نمو الجنين وقد يؤدي إلى الإجهاض التلقائي أو الإعاقات الشديدة إذا بقي الجنين على قيد الحياة. تكون الحالة أكثر خطورة عندما تصاب الأم بفيروس الهربس البسيط لأول مرة أثناء الحمل. وبالتالي، يتم فحص الأمهات الحوامل بحثًا عن عدوى فيروس الهربس البسيط خلال الأشهر الثلاثة الأولى من الحمل كجزء من لوحة TORCH لاختبارات ما قبل الولادة (انظر كيف تسبب مسببات الأمراض المرض). يوصى بعلاج الأسيكلوفير الجهازي لعلاج الأطفال حديثي الولادة المصابين بالهربس الوليدي.
التمارين\(\PageIndex{1}\)
- لماذا لا تزال عدوى فيروس الهربس الكامنة مصدر قلق إكلينيكي؟
- كيف يتم الإصابة بالهربس الوليدي؟
الورم الحليمي البشري
تحدث الثآليل من جميع الأنواع بسبب مجموعة متنوعة من سلالات فيروس الورم الحليمي البشري (HPV) (انظر الالتهابات الفيروسية للجلد والعينين). تعتبر Condylomata acuminata، التي تسمى أكثر شيوعًا بالثآليل التناسلية أو الثآليل التناسلية (الشكل\(\PageIndex{3}\))، من الأمراض المنقولة بالاتصال الجنسي المنتشرة للغاية والتي تسببها سلالات معينة من فيروس الورم الحليمي البشري. كونديلوماتا عبارة عن نموات غير منتظمة وناعمة وردية اللون توجد في الأعضاء التناسلية الخارجية أو فتحة الشرج.
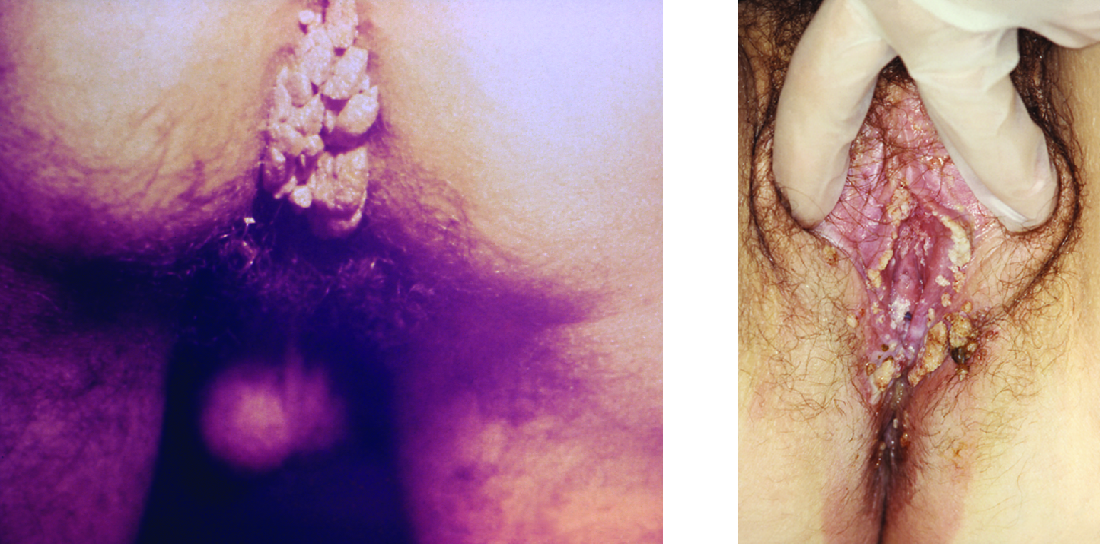
فيروس الورم الحليمي البشري هو فيروس صغير غير مغلف مع جينوم الحمض النووي الدائري المزدوج. حدد الباحثون أكثر من 200 سلالة مختلفة (تسمى الأنواع) من فيروس الورم الحليمي البشري، منها حوالي 40 سلالة تسبب العدوى المنقولة جنسيًا. في حين أن بعض أنواع فيروس الورم الحليمي البشري تسبب الثآليل التناسلية، غالبًا ما تكون عدوى فيروس الورم الحليمي البشري بدون أعراض وذاتية ومع ذلك، غالبًا ما تتزامن عدوى فيروس الورم الحليمي البشري التناسلي مع أنواع العدوى المنقولة جنسيًا الأخرى مثل الزهري أو السيلان. بالإضافة إلى ذلك، ترتبط بعض أشكال فيروس الورم الحليمي البشري (وليس نفس الأشكال المرتبطة بالثآليل التناسلية) بسرطانات عنق الرحم. من المعروف أن 14 نوعًا من فيروس الورم الحليمي البشري (المسبب للسرطان) على الأقل لها علاقة سببية بسرطان عنق الرحم. من أمثلة فيروس الورم الحليمي البشري الورمي النوعان 16 و18، اللذان يرتبطان بـ 70% من سرطانات عنق الرحم. 3 يمكن أن تسبب أنواع فيروس الورم الحليمي البشري (HPV) الورمية أيضًا سرطان الفم والبلعوم وسرطان الشرج وسرطان المهبل وسرطان الفرج وسرطان القضيب. تحدث معظم هذه السرطانات بسبب فيروس الورم الحليمي البشري من النوع 16. تشمل عوامل ضراوة فيروس الورم الحليمي البشري البروتينات (E6 و E7) القادرة على تعطيل البروتينات المثبطة للورم، مما يؤدي إلى انقسام الخلايا غير المنضبط وتطور السرطان.
لا يمكن زراعة فيروس الورم الحليمي البشري، لذا فإن الاختبارات الجزيئية هي الطريقة الأساسية المستخدمة للكشف عن فيروس الورم الحليمي البشري. في حين أن الفحص الروتيني لفيروس الورم الحليمي البشري لا ينصح به للرجال، إلا أنه مدرج في المبادئ التوجيهية للنساء. يوصى بإجراء فحص أولي لفيروس الورم الحليمي البشري (HPV) في سن 30 عامًا، ويتم إجراؤه في نفس وقت اختبار عنق الرحم. إذا كانت الاختبارات سلبية، فيوصى بإجراء المزيد من اختبارات فيروس الورم الحليمي البشري كل خمس سنوات. قد تكون هناك حاجة إلى المزيد من الاختبارات المتكررة في بعض الحالات. تختلف البروتوكولات المستخدمة لجمع العينات ونقلها وتخزينها بناءً على نوع اختبار فيروس الورم الحليمي البشري والغرض من الاختبار. يجب تحديد ذلك في الحالات الفردية بالتشاور مع المختبر الذي سيجري الاختبار.
نظرًا لأن اختبار فيروس الورم الحليمي البشري غالبًا ما يتم بالتزامن مع اختبار عنق الرحم، فإن الطريقة الأكثر شيوعًا تستخدم جمع عينة واحدة داخل قارورة واحدة لكليهما. يستخدم هذا النهج علم الخلايا القائم على السائل (LBC). ثم يتم استخدام العينات في علم الخلايا بمسحة عنق الرحم وكذلك اختبار فيروس الورم الحليمي البشري والتنميط الجيني. يمكن التعرف على فيروس الورم الحليمي البشري (HPV) في مسحات عنق الرحم من خلال وجود خلايا تسمى الخلايا الكيلوتية (تسمى كثرة الخلايا الكيلوتية أو اللاتيبيا الكيلوسيتية). تحتوي خلايا الزيت على نواة غير نمطية مفرطة اللون تلطخ بشكل داكن ونسبة عالية من المواد النووية إلى السيتوبلازم. هناك مظهر واضح واضح حول النواة يسمى الهالة المحيطة بالنواة (الشكل\(\PageIndex{4}\)).
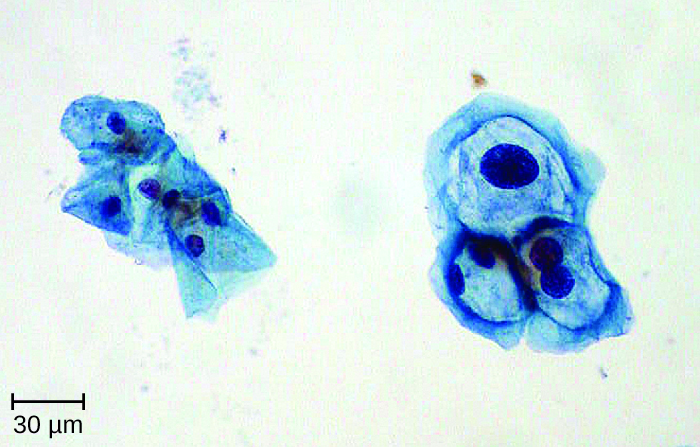
تزول معظم حالات عدوى فيروس الورم الحليمي البشري تلقائيًا؛ ومع ذلك، يتم استخدام علاجات مختلفة لعلاج الثآليل وإزالتها. قد تكون الأدوية الموضعية مثل إيميكويمود (الذي يحفز إنتاج الإنترفيرون) أو بودوفيلوكس أو سينيكاتشين فعالة. يمكن أيضًا إزالة الثآليل باستخدام العلاج بالتبريد أو الجراحة، ولكن هذه الأساليب أقل فعالية للثآليل التناسلية مقارنة بأنواع الثآليل الأخرى. كما يتم استخدام الكي الكهربائي والعلاج بالليزر بثاني أكسيد الكربون لإزالة الثآليل.
يمكن لاختبار عنق الرحم المنتظم الكشف عن الخلايا غير الطبيعية التي قد تتطور إلى سرطان عنق الرحم، تليها خزعة والعلاج المناسب. تتوفر الآن لقاحات لبعض أنواع فيروس الورم الحليمي البشري عالية الخطورة. يشمل لقاح Gardasil الأنواع 6 و 11 و 16 و 18 (يرتبط النوعان 6 و 11 بـ 90٪ من التهابات الثآليل التناسلية ويرتبط النوعان 16 و 18 بـ 70٪ من سرطانات عنق الرحم). يقوم Gardasil 9 بالتطعيم ضد الأنواع الأربعة السابقة وخمسة أنواع إضافية عالية الخطورة (31 و 33 و 45 و 52 و 58). يشمل لقاح Cervarix النوعين 16 و 18 فقط من فيروس الورم الحليمي البشري. التطعيم هو الطريقة الأكثر فعالية للوقاية من العدوى بفيروس الورم الحليمي البشري الورمي، ولكن من المهم ملاحظة أن اللقاحات المتاحة لا تغطي جميع أنواع فيروس الورم الحليمي البشري المسرطنة. يوصى به لكل من الأولاد والبنات قبل النشاط الجنسي (عادة بين سن التاسعة والخامسة عشرة).
التمارين\(\PageIndex{2}\)
- ما هو تشخيص عدوى فيروس الورم الحليمي البشري في مسحة عنق الرحم؟
- ما هو الدافع للتطعيم ضد فيروس الورم الحليمي البشري؟
الأمراض المنقولة جنسيا السرية
قلة من الأشخاص المصابين بعدوى منقولة جنسيًا (أو يعتقدون أنهم قد يكونون مصابين بها) يتوقون إلى مشاركة هذه المعلومات علنًا. في الواقع، يشعر العديد من المرضى بعدم الارتياح عند مناقشة الأعراض بشكل خاص مع أطبائهم. لسوء الحظ، فإن وصمة العار الاجتماعية المرتبطة بالأمراض المنقولة بالاتصال الجنسي تجعل من الصعب على الأفراد المصابين البحث عن العلاج الذي يحتاجونه وتخلق تصورًا خاطئًا بأن الأمراض المنقولة بالاتصال الجنسي نادرة. في الواقع، تعد الأمراض المنقولة بالاتصال الجنسي شائعة جدًا، ولكن من الصعب تحديد مدى شيوعها بالضبط.
وجدت دراسة حديثة حول آثار التطعيم ضد فيروس الورم الحليمي البشري أن معدل انتشار فيروس الورم الحليمي البشري الأساسي يبلغ 26.8٪ للنساء اللواتي تتراوح أعمارهن بين 14 و 59 عامًا. بين النساء اللواتي تتراوح أعمارهن بين 20 و 24 عامًا، كان معدل الانتشار 44.8%؛ بمعنى آخر، ما يقرب من نصف النساء في هذه الفئة العمرية مصابات بعدوى حالية. 4 وفقًا لمركز مكافحة الأمراض والوقاية منها (CDC)، تشير التقديرات إلى انتشار عدوى HSV-2 بنسبة 15.5٪ بين الأفراد الأصغر سنًا (14-49 عامًا) في الفترة 2007-2010، انخفاضًا من 20.3٪ في نفس الفئة العمرية في 1988-1994. ومع ذلك، تقدر مراكز مكافحة الأمراض والوقاية منها (CDC) أن 87.4٪ من الأفراد المصابين في هذه الفئة العمرية لم يتم تشخيصهم من قبل الطبيب. 5
عامل معقد آخر هو أن العديد من الأمراض المنقولة بالاتصال الجنسي يمكن أن تكون بدون أعراض أو لها فترات طويلة من الكمون. على سبيل المثال، تشير تقديرات مراكز مكافحة الأمراض والوقاية منها (CDC) إلى أنه بين النساء اللواتي تتراوح أعمارهن بين 14 و49 عامًا في الولايات المتحدة، هناك حوالي 2.3 مليون (3.1%) مصابات بالبروتوزوان Trichomonas (انظر العدوى الأولية للجهاز البولي التناسلي)؛ ومع ذلك، في دراسة أجريت على النساء المصابات، تم تشخيص 85% من هؤلاء مع الإصابة كانت بدون أعراض. 6
حتى عندما يتم علاج المرضى من الأمراض المنقولة بالاتصال الجنسي المصحوبة بأعراض، قد يكون من الصعب الحصول على بيانات دقيقة عن عدد الحالات. في حين أن الأمراض المنقولة بالاتصال الجنسي مثل الكلاميديا والسيلان والزهري هي أمراض يجب الإبلاغ عنها - مما يعني أنه يجب الإبلاغ عن كل تشخيص من قبل مقدمي الرعاية الصحية إلى مركز السيطرة على الأمراض المنقولة بالاتصال الجنسي - لا يتم الإبلاغ عن الأمراض المنقولة بالاتصال الجنسي الأخرى (مثل الهربس التناسلي والثآليل التناسلية وداء المشعرات). بين المحظورات الاجتماعية، وعدم تناسق الأعراض، وعدم الإبلاغ الإلزامي، قد يكون من الصعب تقدير الانتشار الحقيقي للأمراض المنقولة بالاتصال الجنسي - ولكن من الآمن القول إنها أكثر انتشارًا مما يعتقده معظم الناس.
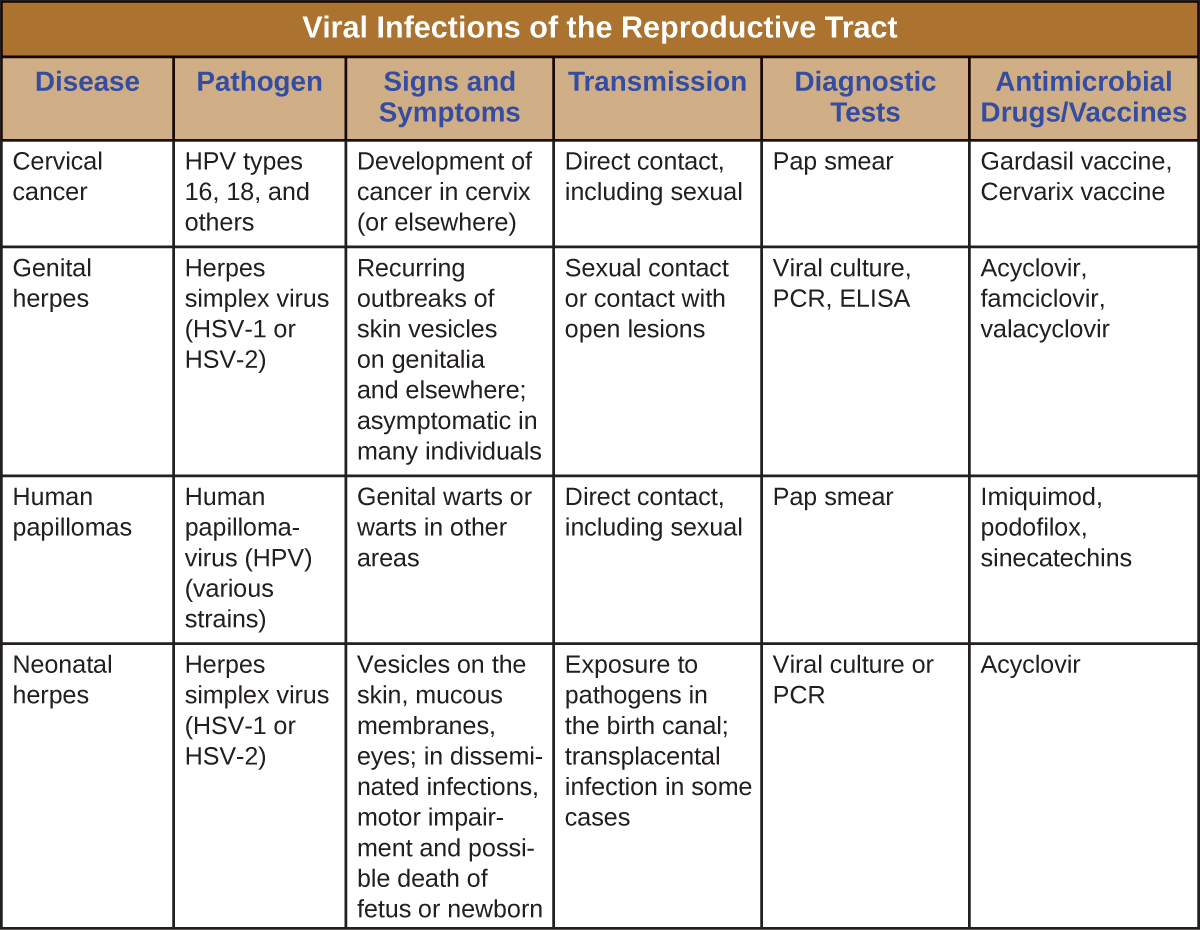
التهابات الجهاز التناسلي الفيروسي
\(\PageIndex{5}\)يلخص الشكل أهم سمات الأمراض الفيروسية التي تؤثر على الجهاز التناسلي البشري.
المفاهيم الأساسية والملخص
- عادة ما يحدث الهربس التناسلي بسبب HSV-2 (على الرغم من أن HSV-1 يمكن أن يكون مسؤولًا أيضًا) وقد يتسبب في تطور الحويصلات المعدية التي يحتمل أن تكون متكررة.
- يمكن أن يحدث الهربس الوليدي عند الأطفال المولودين لأمهات مصابات ويمكن أن يسبب أعراضًا تتراوح من خفيفة نسبيًا (أكثر شيوعًا) إلى شديدة.
- فيروسات الورم الحليمي البشري هي أكثر الفيروسات التي تنتقل عن طريق الاتصال الجنسي شيوعًا وتشمل السلالات التي تسبب الثآليل التناسلية وكذلك السلالات التي تسبب سرطان عنق الرحم.
الحواشي
- 1 كاثرين ليندسي ساتروايت، وإليزابيث تورون، وإليسا مايتس، وإيلين إف دان، ورينا ماهاجان، والسيدة شيريل بانيز أوكسيميا، وجون سو، وفوجي شو، وهيلارد وينستوك. «الأمراض المنقولة جنسياً بين النساء والرجال في الولايات المتحدة: تقديرات الانتشار والإصابة، 2008.» الأمراض المنقولة جنسياً 40، رقم 3 (2013): 187—193.
- 2 مراكز السيطرة على الأمراض والوقاية منها. «إرشادات علاج الأمراض المنقولة جنسياً لعام 2015: الهربس التناسلي»، 2015. http://www.cdc.gov/std/tg2015/herpes.htm.
- 3 لورين ثاكستون وألان جي واكسمان. «الوقاية من سرطان عنق الرحم: التحصين والفحص 2015". العيادات الطبية في أمريكا الشمالية 99، رقم 3 (2015): 469-477.
- (4) إيلين ف. دان، وإليزابيث آر أنجر، ومايا ستيرنبرغ، وجيرالدين ماكويلان، وديفيد سي سوان، وسونيا إس باتيل، ولاوري إي ماركويتز. «انتشار عدوى فيروس الورم الحليمي البشري بين الإناث في الولايات المتحدة.» مجلة الجمعية الطبية الأمريكية 297، رقم 8 (2007): 813-819.
- 5 مراكز للسيطرة على الأمراض والوقاية منها. «الهربس التناسلي - صحيفة وقائع CDC»، 2015. www.cdc.gov/std/herpes/stdfac... s-detailed.htm.
- 6 مراكز للسيطرة على الأمراض والوقاية منها. «إحصائيات داء المشعرات»، 2015. http://www.cdc.gov/std/trichomonas/stats.htm.


