24.3: זיהומים חיידקיים בדרכי העיכול
- Page ID
- 209193
מטרות למידה
- זהה את החיידקים הנפוצים ביותר שיכולים לגרום לזיהומים בדרכי העיכול
- השווה את המאפיינים העיקריים של מחלות חיידקיות ספציפיות המשפיעות על מערכת העיכול
מגוון רחב של מחלות במערכת העיכול נגרמות על ידי זיהום חיידקי של מזון. נזכיר כי מחלה הניתנת במזוןיכול לנבוע מזיהום או שיכרון. בשני המקרים, רעלים חיידקיים אחראים בדרך כלל לייצור סימני מחלה ותסמינים. ההבחנה נעוצה במקום בו מיוצרים הרעלים. בזיהום, החומר המיקרוביאלי נבלע, מיישב את המעיים ואז מייצר רעלים הפוגעים בתאי המארח. בשיכרון, חיידקים מייצרים רעלים במזון לפני שהוא נבלע. בשני המקרים, הרעלים גורמים נזק לתאים המצפים את מערכת העיכול, בדרך כלל המעי הגס. זה מוביל לסימנים והתסמינים השכיחים של שלשול או צואה מימית והתכווצויות בטן, או לדיזנטריה החמורה יותר. תסמינים של מחלות הנישאות במזון כוללים לרוב גם בחילות והקאות, שהם מנגנונים שהגוף משתמש בהם כדי לגרש את החומרים הרעילים.
מרבית המחלות החיידקיות במערכת העיכול הן קצרות מועד ומגבילות את עצמן; עם זאת, אובדן נוזלים כתוצאה ממחלת שלשול קשה עלול להוביל להתייבשות שעלולה במקרים מסוימים להיות קטלנית ללא טיפול מתאים. טיפול בהתייבשות דרך הפה עם תמיסות אלקטרוליטים הוא היבט חיוני בטיפול עבור מרבית החולים במחלת GI, במיוחד אצל ילדים ותינוקות.
הרעלת מזון סטפילוקוקלית
הרעלת מזון סטפילוקוקלית היא צורה אחת של שיכרון מזון. כאשר Staphylococcus aureus גדל במזון, הוא עלול לייצר אנטרוטוקסינים שכאשר הם נבלעים עלולים לגרום לתסמינים כמו בחילות, שלשולים, התכווצויות והקאות תוך שעה עד שש שעות. במקרים חמורים מסוימים, זה עלול לגרום לכאבי ראש, התייבשות ושינויים בלחץ הדם וקצב הלב. הסימנים והתסמינים חולפים תוך 24 עד 48 שעות. S. aureus קשור לעתים קרובות למגוון מאכלים גולמיים או לא מבושלים ומבושלים, כולל בשר (למשל, בשר משומר, בשר חזיר ונקניקיות) ומוצרי חלב (למשל גבינות, חלב וחמאה). זה נפוץ גם על הידיים וניתן להעביר אותו למזון מוכן באמצעות היגיינה לקויה, כולל שטיפת ידיים לקויה ושימוש במשטחי הכנת מזון מזוהמים, כמו קרשי חיתוך. הסיכון הגדול ביותר הוא למזון שנשאר בטמפרטורה מתחת ל 60° C (140° F), המאפשר לחיידקים לצמוח. בדרך כלל יש לחמם מזון מבושל לפחות ל -60 מעלות צלזיוס (140 מעלות צלזיוס) לבטיחות ורוב הבשרים הגולמיים צריכים להיות מבושלים לטמפרטורות פנימיות גבוהות עוד יותר (איור\(\PageIndex{1}\)).
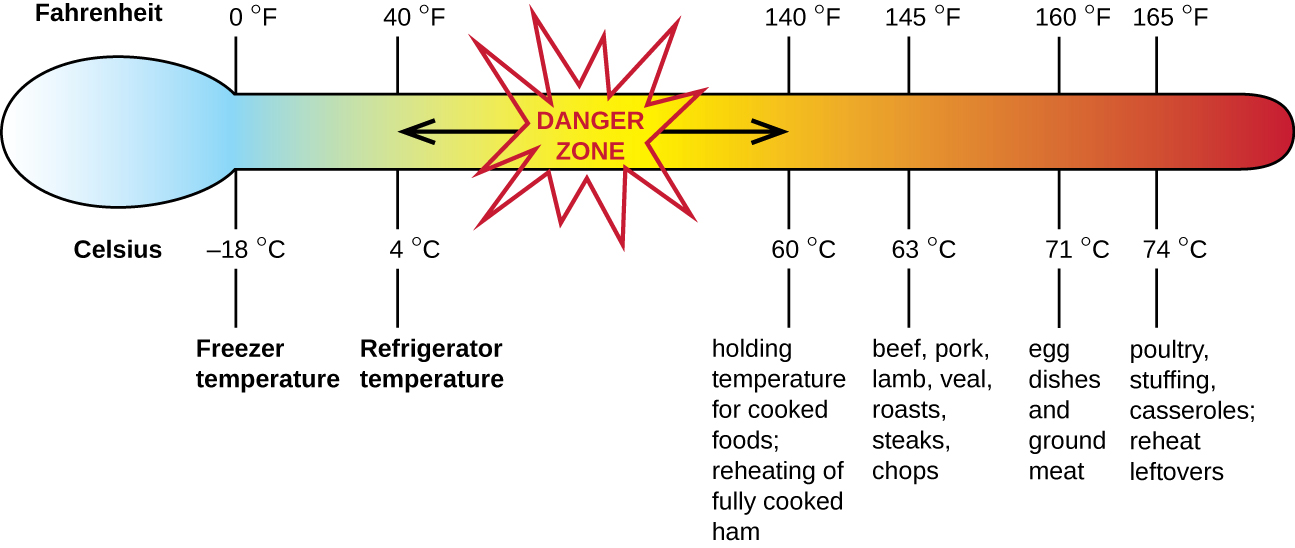
ישנם לפחות 21 אנטרוטוקסינים סטפילוקוקליים ורעלים דמויי אנטרוטוקסין סטפילוקוקליים העלולים לגרום לשיכרון מזון. אנטרוטוקסינים הם חלבונים כי הם עמידים ל pH נמוך, המאפשר להם לעבור דרך הבטן. הם יציבים בחום ואינם נהרסים על ידי רתיחה ב-100 מעלות צלזיוס למרות שהחיידק עצמו עלול להיהרג, האנטרוטוקסינים לבדם יכולים לגרום להקאות ושלשולים, אם כי המנגנונים אינם מובנים במלואם. לפחות חלק מהתסמינים עשויים להיגרם על ידי תפקוד האנטרוטוקסין כסופראנטיגן ומעורר תגובה חיסונית חזקה על ידי הפעלת התפשטות תאי T.
הופעה מהירה של סימנים ותסמינים מסייעת לאבחן מחלה זו הנישאת במזון. מכיוון שהחיידק אינו צריך להיות נוכח כדי שהרעלן יגרום לתסמינים, האבחנה מאושרת על ידי זיהוי הרעלן בדגימת מזון או בדגימות ביולוגיות (צואה או הקאות) מהמטופל. טכניקות סרולוגיות, כולל ELISA, יכולות לשמש גם לזיהוי הרעלן בדגימות מזון.
המצב בדרך כלל פותר במהירות יחסית, תוך 24 שעות, ללא טיפול. במקרים מסוימים, ייתכן שיהיה צורך בטיפול תומך בבית חולים.
תרגיל \(\PageIndex{1}\)
כיצד יכול S. aureus לגרום לשיכרון מזון?
שיגלוזיס (דיזנטריה בצילרית)
כאשר מחלת מערכת העיכול קשורה לחיידק Shigella בצורת מוט, שלילי גרם, זה נקרא דיזנטריה bacillary, או shigellosis. זיהומים יכולים להיגרם על ידי S. dysenteriae, S. flexneri, S. boydii ו/או S. sonnei המיישבים את מערכת העיכול. שיגלוזיס יכול להתפשט מיד לפה או דרך מזון ומים מזוהמים. לרוב, הוא מועבר דרך המסלול הפה-פומי.
חיידקי שיגלה פולשים לתאי אפיתל מעיים. כאשר הם נלקחים לפגוזום, הם יכולים לברוח ואז לחיות בתוך הציטופלזמה של התא או לעבור לתאים סמוכים. ככל שהאורגניזמים מתרבים, האפיתל והמבנים עם תאי M של כתמי הפייר במעי עלולים להיות כיבים ולגרום לאובדן נוזלים. לעיתים קרובות מתפתחים התכווצויות בטן, חום ושלשול מימי העלולים להכיל מוגלה, ריר ו/או דם. מקרים חמורים יותר עלולים לגרום לכיב של הרירית, התייבשות ודימום רקטלי. בנוסף, חולים עלולים לפתח מאוחר יותר תסמונת אורמית המוליטית (HUS), מצב חמור בו תאי דם פגומים מצטברים בכליות ועלולים לגרום לאי ספיקת כליות, או דלקת מפרקים תגובתית, מצב בו מתפתחת דלקת מפרקים במפרקים מרובים לאחר ההדבקה. חולים עשויים גם לפתח תסמונת המעי הרגיז הכרונית לאחר ההדבקה (IBS).
S. dysenteriae סוג 1 מסוגל לייצר רעלן שיגה, המכוון לתאי האנדותל של כלי דם קטנים במעי הדק והגדול על ידי קשירה לגליקוספינגוליפיד. ברגע שהוא נכנס לתאי האנדותל, הרעלן מכוון ליחידת המשנה הריבוזומלית הגדולה, ובכך משפיע על סינתזת החלבון של תאים אלה. דימום ונגעים במעי הגס יכולים להיווצר. הרעלן יכול לכוון לגלומרולוס של הכליה, כלי הדם שבהם מתחיל סינון הדם בכליה, ובכך לגרום ל- HUS.
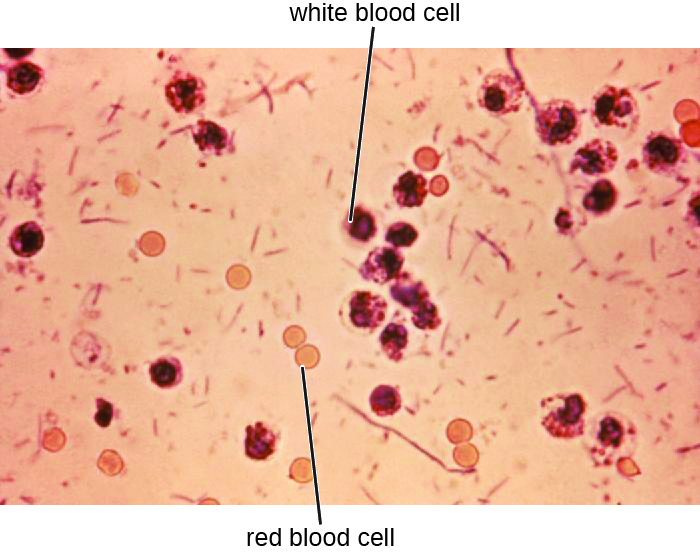
דגימות צואה, אשר יש לעבד מיד, מנותחות באמצעות טכניקות סרולוגיות או מולקולריות. שיטה נפוצה אחת היא לבצע מבחני חיסון עבור S. dysenteriae. (שיטות אחרות שניתן להשתמש בהן לזיהוי Shigella כוללות רצועות בדיקת API, מערכות Enterotube או בדיקות PCR. הנוכחות של תאי דם לבנים ודם בדגימות צואה מתרחשת בכ -70% מהחולים 1 (איור\(\PageIndex{2}\)). מקרים חמורים עשויים לדרוש אנטיביוטיקה כמו ציפרופלוקסצין ואזיתרומיצין, אך יש לרשום אותם בזהירות מכיוון שהתנגדות נפוצה יותר ויותר.
תרגיל \(\PageIndex{2}\)
השווה והשוואה בין זיהומים ושיכרות של שיגלה.
סלמונלוזיס
סלמונלה גסטרואנטריטיס, המכונה גם סלמונלוזיס, נגרמת על ידי החיידק בצורת מוט, שלילי גרם סלמונלה. שני מינים, S. enterica ו - S. bongori, גורמים למחלות בבני אדם, אך S. enterica הוא הנפוץ ביותר. הסרוטיפים הנפוצים ביותר של S. enterica הם אנטריטידיס וטיפי. נדון בקדחת הטיפוס הנגרמת על ידי סרוטיפים Typhi ו- Paratyphi A בנפרד. כאן נתמקד בסלמונלוזיס הנגרמת על ידי סרוטיפים אחרים.
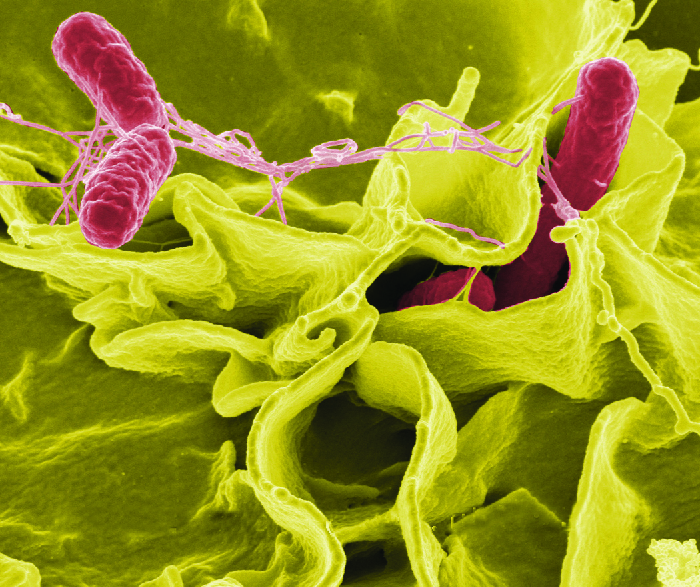
סלמונלה היא חלק ממיקרוביוטה המעי הרגילה של אנשים רבים. עם זאת, סלמונלוזיס נגרמת על ידי גורמים אקסוגניים, וזיהום יכול להתרחש בהתאם לסרוטיפ, גודל החיסון ובריאותו הכללית של המארח. הזיהום נגרם כתוצאה מבליעת מזון מזוהם, טיפול בקליפות ביצה או חשיפה לבעלי חיים מסוימים. סלמונלה היא חלק מהמיקרוביוטה של העופות, ולכן חשיפה לביצים גולמיות ועופות גולמיים יכולה להעלות את הסיכון לזיהום. שטיפת ידיים ובישול מזון מפחיתים מאוד את הסיכון להעברה. חיידקי סלמונלה יכולים לשרוד הקפאה לתקופות ממושכות אך אינם יכולים לשרוד טמפרטורות גבוהות.
ברגע שהחיידקים נבלעים, הם מתרבים בתוך המעיים וחודרים לתאי הרירית האפיתל דרך תאי M שם הם ממשיכים לגדול (איור\(\PageIndex{3}\)). הם מעוררים תהליכים דלקתיים והפרשת יתר של נוזלים. ברגע שהם נכנסים לגוף, הם יכולים להתמיד בתוך הפגוזומים של מקרופאגים. סלמונלה יכולה לחצות את קרום התא האפיתל ולהיכנס לזרם הדם ולמערכת הלימפה. זנים מסוימים של סלמונלה מייצרים גם אנטרוטוקסין שעלול לגרום לשיכרון.
אנשים נגועים מפתחים חום, בחילה, התכווצויות בטן, הקאות, כאבי ראש ושלשולים. סימנים ותסמינים אלה נמשכים בדרך כלל מספר ימים עד שבוע. על פי המרכז לבקרת מחלות ומניעתן (CDC), ישנם 1,000,000 מקרים בשנה, עם 380 מקרי מוות מדי שנה. 2 עם זאת, מכיוון שהמחלה בדרך כלל מגבילה את עצמה, מקרים רבים אינם מדווחים לרופאים וייתכן כי השכיחות הכוללת אינה מדווחת. האבחון כרוך בתרבית ואחריה סרוטיפינג וטביעת אצבע DNA במידת הצורך. תוצאות חיוביות מדווחות ל- CDC. כאשר מתגלה סרוטיפ יוצא דופן, דגימות נשלחות ל- CDC לצורך ניתוח נוסף. סרוטיפינג חשוב לקביעת הטיפול. בדרך כלל נעשה שימוש בטיפול בהתייבשות דרך הפה. אנטיביוטיקה מומלצת רק במקרים חמורים. כאשר יש צורך באנטיביוטיקה, כמו בחולים מדוכאי חיסון, מומלץ להשתמש בפלואורוקינולונים, צפלוספורינים מהדור השלישי ואמפיצילין. עמידות לאנטיביוטיקה היא דאגה רצינית.
קדחת הטיפוס
סרוטיפים מסוימים של S. enterica, בעיקר סרוטיפ טיפי (S. typhi) אך גם Paratyphi, גורמים לסוג חמור יותר של סלמונלוזיס הנקרא קדחת טיפוס. מחלה קשה זו, בעלת שיעור תמותה לא מטופל של 10%, גורמת לחום גבוה, כאבי גוף, כאבי ראש, בחילה, עייפות ופריחה אפשרית.
חלק מהאנשים נושאים S. typhi מבלי להציג סימנים או תסמינים (המכונים נשאים אסימפטומטיים) ומשילים אותם ללא הרף דרך צואתם. לנשאים אלה יש לעתים קרובות את החיידקים בכיס המרה או באפיתל המעי. אנשים הצורכים מזון או מים מזוהמים בצואה זו עלולים להידבק.
S. typhi חודרים לרירית המעי, גדלים בתוך המקרופאגים ומועברים דרך הגוף, בעיקר לכבד ולכיס המרה. בסופו של דבר, המקרופאגים משתחררים ומשחררים את S. typhi למחזור הדם ולמערכת הלימפה. תמותה יכולה לנבוע מכיב וניקוב המעי. מגוון רחב של סיבוכים, כמו דלקת ריאות וצהבת, יכולים להופיע עם מחלה מופצת.
S. typhi יש איי פתוגניות סלמונלה (SPI) המכילים את הגנים עבור רבים מגורמי הארסיות שלהם. שתי דוגמאות לרעלנים חשובים בטיפוס הם אנטיגן Vi, המקודד לייצור כמוסות, ורעלן A2B5 כימרי, הגורם לרבים מהסימנים והתסמינים של השלב החריף של קדחת הטיפוס.
בדיקה קלינית ותרבות משמשים לביצוע האבחנה. ניתן לגדל את החיידקים מצואה, שתן, דם או מח עצם. סרולוגיה, כולל ELISA, משמשת לזיהוי הזנים הפתוגניים ביותר, אך יש צורך באישור עם בדיקות DNA או תרבות. ניתן להשתמש גם בבדיקת PCR, אך אינה זמינה באופן נרחב.
הטיפול האנטיביוטי המומלץ כולל פלואורוקווינולונים, צפטריאקסון ואזיתרומיצין. אנשים חייבים להיות זהירים ביותר כדי להימנע מהדבקה של אחרים במהלך הטיפול. קדחת הטיפוס ניתן למנוע באמצעות חיסון עבור אנשים הנוסעים לחלקים של העולם שבו הוא נפוץ.
תרגיל \(\PageIndex{3}\)
מדוע סרוטיפינג חשוב במיוחד בזיהומי סלמונלה וחום בטיפוס?
מרי מאלון הייתה מהגרת אירית שעבדה כטבחית בניו יורק בתחילת המאה ה -20. במשך שבע שנים, משנת 1900 עד 1907, עבד מאלון במספר משקי בית שונים, והפיץ ללא ידיעה מחלות לאנשים שחיו בכל אחד מהם. בשנת 1906 שכרה משפחה אחת את ג'ורג 'סופר, מומחה למגיפות קדחת הטיפוס, כדי לקבוע את סיבת המחלות בביתם. בסופו של דבר, סופר איתר את מאלון וקשר אליה ישירות 22 מקרים של קדחת טיפוס. הוא גילה שמאלון נשא לטיפוס אך חסין מפניו בעצמה. למרות שנשאים פעילים הוכרו בעבר, זו הייתה הפעם הראשונה שזוהה נשא אסימפטומטי של זיהום.
מכיוון שהיא עצמה מעולם לא הייתה חולה, מאלון התקשתה להאמין שהיא יכולה להיות מקור המחלה. היא ברחה מסופר ומהרשויות מכיוון שלא רצתה להסגר או להיאלץ לוותר על המקצוע שלה, ששולם יחסית טוב עבור מישהו עם הרקע שלה. עם זאת, מאלון נתפסה בסופו של דבר והוחזקה במתקן בידוד בברונקס, שם נשארה עד 1910, אז שחררה אותה מחלקת הבריאות בניו יורק בתנאי שלעולם לא תעבוד עם אוכל. לרוע המזל, מאלון לא נענתה, ועד מהרה החלה לעבוד שוב כטבחית. לאחר שהחלו להופיע מקרים חדשים שהביאו למותם של שני אנשים, הרשויות עקבו אחריה שוב והחזירו אותה לבידוד, שם נשארה 23 שנים נוספות עד מותה בשנת 1938. אפידמיולוגים הצליחו להתחקות אחר 51 מקרים של קדחת הטיפוס ושלושה מקרי מוות ישירות למלון, שזכור באופן לא מחמיא כ"מרי הטיפוס".
במקרה של טיפוס מרי יש מתאמים ישירים בתעשיית הבריאות. קחו למשל את קאצ'י היקוקס, אחות אמריקאית שטיפלה בחולי אבולה במערב אפריקה במהלך מגיפת 2014. לאחר שחזרה לארצות הברית, היקוקס הוסגר בניגוד לרצונה במשך שלושה ימים ובהמשך נמצא כי אין לה אבולה. היקוקס התנגד בתוקף להסגר. במאמר מערכת שפורסם בעיתון הבריטי The Guardian, 3 Hickox טען כי הסגר של עובדי בריאות אסימפטומטיים שלא נבדקו חיוביים למחלה לא רק ימנע מאנשים כאלה לעסוק במקצועם, אלא ירתיע אחרים להתנדב לעבוד באזורים מוכי מחלות שבהם יש צורך נואש בעובדי שירותי בריאות.
מה האחריות של אדם כמו מרי מאלון לשנות את התנהגותה כדי להגן על אחרים? מה קורה כאשר אדם מאמין שהיא אינה מהווה סיכון, אך אחרים מאמינים שכן? איך היית מגיב אם היית בנעליו של מלון ומוצב בהסגר שלא האמנת שהוא הכרחי, על חשבון החופש שלך ואולי הקריירה שלך? האם זה משנה אם אתה בהחלט נגוע או לא?
אי - קולי זיהומים
המוט הגראם-שלילי Escherichia coli הוא חבר נפוץ במיקרוביוטה הרגילה של המעי הגס. למרות שהרוב המכריע של זני E. coli הם חיידקים קומנסליים מועילים, חלקם יכולים להיות פתוגניים ועלולים לגרום למחלת שלשול מסוכנת. לזנים הפתוגניים יש גורמי ארסיות נוספים כגון פימבריה מסוג 1 המקדמים קולוניזציה של המעי הגס או עלולים לייצר רעלים (ראה גורמי ארסיות של פתוגנים חיידקיים ונגיפיים). גורמי ארסיות אלה נרכשים באמצעות העברת גנים אופקית.
מחלה חוץ-מעיים יכולה להיווצר אם החיידקים מתפשטים ממערכת העיכול. למרות שניתן להפיץ חיידקים אלה מאדם לאדם, הם נרכשים לרוב באמצעות מזון או מים מזוהמים. ישנן שש קבוצות פתוגניות מוכרות של אי - קולי, אך נתמקד כאן בארבע המועברות לרוב דרך מזון ומים.
Enterotoxigenic E. coli (ETEC), המכונה גם שלשול של מטיילים, גורם למחלות שלשול והוא נפוץ במדינות פחות מפותחות. במקסיקו, זיהום ETEC נקרא נקמתו של מונטזומה. לאחר בליעת מזון או מים מזוהמים, אנשים נגועים מפתחים שלשול מימי, התכווצויות בטן, סבל (תחושה של חוסר נוחות) וחום נמוך. ETEC מייצרת אנטרוטוקסין יציב בחום הדומה לרעלן כולרה, ואדהזינים הנקראים גורמי קולוניזציה המסייעים לחיידקים להיצמד לדופן המעי. זנים מסוימים של ETEC מייצרים גם רעלים עמידים בחום. המחלה בדרך כלל קלה יחסית ומגבילה את עצמה. האבחון כולל טיפוח ו- PCR. במידת הצורך, טיפול אנטיביוטי עם פלואורוקווינולונים, דוקסיציקלין, ריפקסימין וטרימתופרים-סולפמתוקסאזול (TMP/SMZ) עשוי לקצר את משך ההדבקה. עם זאת, עמידות לאנטיביוטיקה היא בעיה.
Enteroinvasive E. coli (EIEC) דומה מאוד לשיגלוזיס, כולל הפתוגנזה שלו של פלישה תוך תאית לרקמת אפיתל המעי. חיידק זה נושא פלסמיד גדול המעורב בחדירת תאי אפיתל. המחלה בדרך כלל מגבילה את עצמה, עם תסמינים הכוללים שלשול מימי, צמרמורות, התכווצויות, סבל, חום ודיזנטריה. ניתן להשתמש בתרבית ובדיקת PCR לאבחון. טיפול אנטיביוטי אינו מומלץ, ולכן טיפול תומך משמש במידת הצורך.
Enteropathogenic E. coli (EPEC) יכול לגרום לשלשול שעלול להיות קטלני, במיוחד אצל תינוקות ואלה במדינות פחות מפותחות. חום, הקאות ושלשולים עלולים לגרום להתייבשות קשה. אלה אי - קולי מזריקים חלבון (Tir) הנצמד לפני השטח של תאי האפיתל במעי ומעורר סידור מחדש של אקטין התא המארח ממיקרווילי לכנים. Tir הוא במקרה גם הקולטן לאינטימין, חלבון פני השטח המיוצר על ידי EPEC, ובכך מאפשר אי - קולי "לשבת" על הדום. הגנים הדרושים להיווצרות הדום הזה מקודדים על הלוקוס לאי הפתוגניות של פליטת אנטרוציטים (LEE). בדומה ל- ETEC, האבחון כולל טיפוח ו- PCR. הטיפול דומה לזה של ETEC.
הזנים המסוכנים ביותר הם enterohemorrhagic E. coli (EHEC), שהם הזנים המסוגלים לגרום למגיפות. בפרט, הזן O157: H7 היה אחראי למספר התפרצויות אחרונות. נזכיר כי ה-O וה-H מתייחסים לאנטיגנים על פני השטח התורמים לפתוגניות ומפעילים תגובה חיסונית של המארח ("O" מתייחס לשרשרת ה-O-side של הליפופוליסכריד וה-"H" מתייחס ל-flagella). בדומה ל- EPEC, EHEC יוצר גם כנים. EHEC מייצר גם רעלן דמוי שיגה. מכיוון שהגנום של חיידק זה עבר רצף, ידוע כי ככל הנראה גנים של רעלן שיגה נרכשו באמצעות התמרה (העברת גנים אופקית). הגנים של רעלן שיגה מקורם בשיגלה דיזנטריה. נבואה מבקטריופאג שהדביק בעבר את שיגלה השתלב בכרומוזום של E. coli. הרעלן דמוי השיגה נקרא לעתים קרובות ורוטוקסין.
EHEC יכול לגרום למחלות הנעות בין קלות יחסית לסכנת חיים. התסמינים כוללים שלשול עקוב מדם עם התכווצויות קשות, אך ללא חום. למרות שלעתים קרובות זה מגביל את עצמו, זה יכול להוביל לקוליטיס המורגי ולדימום רב. סיבוך אפשרי אחד הוא HUS. האבחון כרוך בתרבית, לעתים קרובות באמצעות MacConkey עם אגר סורביטול כדי להבדיל בין E. coli O157:H7, שאינו מתסיס סורביטול, לבין זנים פחות ארסיים אחרים של אי - קולי שיכולים לתסוס סורביטול.
ניתן להשתמש גם בהקלדה סרולוגית או בבדיקת PCR, כמו גם בבדיקות גנטיות לרעלן שיגה. כדי להבדיל בין EPEC ל- EHEC, מכיוון ששניהם יוצרים כנים על תאי אפיתל במעי, יש צורך לבדוק גנים המקודדים הן לרעלן דמוי שיגה והן ל- LEE. גם ל- EPEC וגם ל- EHEC יש LEE, אך ל- EPEC חסר הגן לרעלן שיגה. טיפול אנטיביוטי אינו מומלץ ועלול להחמיר את HUS בגלל הרעלים המשתחררים כאשר החיידקים נהרגים, ולכן יש להשתמש בטיפולים תומכים. טבלה \(\PageIndex{1}\) מסכמת את המאפיינים של ארבע הקבוצות הפתוגניות הנפוצות ביותר.
| קבוצה | גורמי ארסיות וגנים | סימנים ותסמינים | בדיקות אבחון | טיפול |
|---|---|---|---|---|
| אי - קולי אנטרוטוקסיגני (ETEC) | אנטרוטוקסין יציב בחום הדומה לרעלן כולרה | שלשול קל יחסית ומימי | טיפוח, PCR | הגבלה עצמית; במידת הצורך, פלואורוקווינולונים, דוקסיציקלין, ריפקסימין, TMP/SMZ; עמידות לאנטיביוטיקה היא בעיה |
| אי - קולי אנטרו-פולשני (EIEC) | גנים Inv (פלסמיד פולשני) | שלשול קל יחסית, מימי; דיזנטריה או קוליטיס דלקתית עלולה להתרחש | תרבות, PCR; בדיקת גן inv; מבחנים נוספים להבדיל משיגלה | טיפול תומך בלבד; אנטיביוטיקה לא מומלצת |
| אי - קולי אנטרופתוגני (EPEC) | לוקוס של אי הפתוגניות של שחיקת אנטרוציטים (LEE) | חום קשה, הקאות, שלשול לא מדמם, התייבשות; עלול להיות קטלני | טיפוח, PCR; זיהוי של LEE חסר גנים רעלנים דמויי שיגה | הגבלה עצמית; במידת הצורך, פלואורוקווינולונים, דוקסיציקלין, ריפקסימין (TMP/SMZ); עמידות לאנטיביוטיקה היא בעיה |
| אי - קולי אנטרומורגי (EHEC) | ורוטוקסין | עשוי להיות קל או חמור מאוד; שלשול מדמם; עלול לגרום ל- HUS | טיפוח; צלחת על אגר MacConkey עם אגר סורביטול מכיוון שהיא אינה תוססת סורביטול; זיהוי PCR של LEE המכיל גנים רעלנים דמויי שיגה | אנטיביוטיקה אינה מומלצת בגלל הסיכון ל- HUS |
תרגיל \(\PageIndex{4}\)
השווה והשוואה בין גורמי הארסיות והסימנים והתסמינים של זיהומים לארבע קבוצות E. coli העיקריות.
כולרה וויבריוס אחרים
מחלת מערכת העיכול כולרה היא זיהום חמור הקשור לעיתים קרובות לתברואה לקויה, במיוחד בעקבות אסונות טבע, מכיוון שהוא מתפשט דרך מים מזוהמים ומזון שלא חומם לטמפרטורות גבוהות מספיק כדי להרוג את החיידקים. זה נגרם על ידי סרוטיפ O1 Vibrio cholerae, חיידק גרם שלילי, מסומן בצורת מוט מעוקל (ויבריו). על פי ה- CDC, כולרה גורמת לכ -3 עד 5 מיליון מקרים ו -100,000 מקרי מוות מדי שנה. 4
כי V. cholerae נהרג על ידי חומצת קיבה, יש צורך במינונים גדולים יחסית כדי שכמה תאים מיקרוביאליים ישרדו כדי להגיע למעיים ולגרום לזיהום. התאים התנועתיים עוברים דרך השכבה הרירית של המעיים, שם הם מתחברים לתאי אפיתל ומשחררים כולרה אנטרוטוקסין. הרעלן הוא רעלן A-B עם פעילות באמצעות אדנילט ציקלאז (ראה גורמי ארסיות של פתוגנים חיידקיים ונגיפיים). בתוך תא המעי, רמות AMP (cAMP) מחזוריות עולות, מה שמפעיל תעלת כלוריד ומביא לשחרור יונים לתוך לומן המעי. עלייה זו בלחץ האוסמוטי בלומן מובילה לכך שגם מים נכנסים לומן. כאשר המים והאלקטרוליטים עוזבים את הגוף, הם גורמים להתייבשות מהירה ולחוסר איזון אלקטרוליטי. השלשול כה שופע עד שלעתים קרובות הוא מכונה "שרפרף מי אורז", וחולים מונחים על מיטות תינוק עם חור בהן כדי לפקח על אובדן הנוזלים (איור\(\PageIndex{4}\)).
כולרה מאובחנת על ידי לקיחת דגימת צואה ותרבות עבור Vibrio. החיידקים חיוביים לאוקסידאז ומראים תסיסה שאינה לקטוז על אגר MacConkey. תסיסי לקטוז שליליים גרם ייצרו מושבות אדומות בעוד שאינם תוססים ייצרו מושבות לבנות/חסרות צבע. חיידקים גראם חיוביים לא יגדלו על MacConkey. תסיסת לקטוז משמשת בדרך כלל לזיהוי פתוגנים מכיוון שהמיקרוביוטה הרגילה בדרך כלל תוססת לקטוז בעוד שפתוגנים לא. V. cholerae עשוי להיות מתורבת גם על אגר מלחי מרה תיוסולפט ציטראט סוכרוז (TCBS), מדיה סלקטיבית ודיפרנציאלית עבור Vibrio spp., המייצרים מושבה צהובה מובהקת.
כולרה עשויה להיות מגבילה את עצמה והטיפול כרוך בהתייבשות וחידוש אלקטרוליטים. למרות שבדרך כלל אין צורך באנטיביוטיקה, ניתן להשתמש בהם למחלות קשות או מופצות. מומלץ להשתמש בטטרציקלינים, אך ניתן להשתמש בדוקסיציקלין, אריתרומיצין, אורפלוקסצין, ציפרופלוקסצין ו- TMP/SMZ. עדויות אחרונות מצביעות על כך שאזיתרומיצין הוא גם אנטיביוטיקה טובה מהשורה הראשונה. תברואה טובה - כולל טיפול שפכים מתאים, אספקה נקייה לבישול ומי שתייה מטוהרים - חשובה למניעת זיהום (איור) \(\PageIndex{4}\)

V. כולרה אינה המין היחיד של Vibrio שיכול לגרום למחלות. V. parahemolyticus קשור לצריכה של פירות ים מזוהמים וגורם למחלות במערכת העיכול עם סימנים ותסמינים כמו שלשול מימי, בחילה, חום, צמרמורות והתכווצויות בטן. החיידקים מייצרים המוליסין יציב בחום, המוביל לדיזנטריה ולמחלה מופצת אפשרית. לפעמים זה גם גורם לזיהומים בפצעים. V. parahemolyticus מאובחן באמצעות תרבויות מדם, צואה או פצע. כמו עם V. כולרה, מדיום סלקטיבי (במיוחד אגר TCBS) עובד היטב. ניתן להשתמש בטטרציקלין וציפרופלוקסאצין לטיפול במקרים חמורים, אך בדרך כלל אין צורך באנטיביוטיקה.
Vibrio vulnificus נמצא במי ים חמים, ובניגוד ל- V. cholerae, אינו קשור לתנאים סניטריים ירודים. ניתן למצוא את החיידקים בפירות ים גולמיים, ובליעה גורמת למחלות במערכת העיכול. ניתן לרכוש אותו גם על ידי אנשים עם פצעי עור פתוחים שנחשפים למים עם ריכוזים גבוהים של הפתוגן. במקרים מסוימים, הזיהום מתפשט לזרם הדם וגורם לספיגת דם. זיהום בעור יכול להוביל לבצקת, אקכימוזיס (שינוי צבע העור כתוצאה מדימום) ומורסות. חולים עם מחלה בסיסית הם בעלי שיעור תמותה גבוה של כ- 50%. זה מדאיג במיוחד עבור אנשים הסובלים ממחלת כבד כרונית או הסובלים מחוסר חיסון אחר מכיוון שמערכת חיסון בריאה יכולה לעתים קרובות למנוע התפתחות זיהום. V. vulnificus מאובחן על ידי גידול עבור הפתוגן מדגימות צואה, דגימות דם או מורסות עור. חולים מבוגרים מטופלים עם דוקסיציקלין בשילוב עם הדור השלישי של קפאלוספורין או עם fluoroquinolones, וילדים מטופלים עם TMP/SMZ.
שני ויבריוס אחרים, Aeromonas hydrophila ו- Plesiomonas shigelloides, קשורים גם לסביבות ימיות ופירות ים גולמיים; הם יכולים גם לגרום לדלקת במערכת העיכול. כמו V. vulnificus, A. hydrophila קשורה לעיתים קרובות יותר לזיהומים בפצעים, בדרך כלל אלה שנרכשים במים. במקרים מסוימים זה יכול לגרום גם לספיגת דם. מינים אחרים של Aeromonas יכולים לגרום למחלה. P. shigelloides קשורה לעיתים לזיהומים מערכתיים חמורים יותר אם נבלעים במזון או במים מזוהמים. ניתן להשתמש בתרבית לאבחון A. hydrophila ו P. shigelloides זיהומים, שבדרך כלל אין צורך בטיפול אנטיביוטי. במידת הצורך, טטרציקלין וציפרופלוקסצין, בין אנטיביוטיקה אחרים, עשויים לשמש לטיפול ב- A. hydrophila, ופלואורוקווינולונים וטרימתופרים הם הטיפולים היעילים עבור P. shigelloides.
תרגיל \(\PageIndex{5}\)
כיצד זיהום V. כולרה גורם להתייבשות מהירה?
קמפילובקטר ג'יוני גסטרואנטריטיס
קמפילובקטר הוא סוג של חיידקים גרם שליליים, ספירליים או מעוקלים. יכול להיות שיש להם דגל אחד או שניים. קמפילובקטר ג'ג'וני גסטרואנטריטיס, סוג של קמפילובקטריוזיס, היא מחלה נפוצה הנגרמת על ידי קמפילובקטר ג'ג'וני. מסלול ההעברה העיקרי הוא דרך עופות המזוהמים במהלך השחיטה. הטיפול בעוף הגולמי בתורו מזהם משטחי בישול, כלים ומזונות אחרים. חלב לא מפוסטר או מים מזוהמים הם גם כלי העברה פוטנציאליים. ברוב המקרים המחלה מגבילה את עצמה וכוללת חום, שלשול, התכווצויות, הקאות ולעיתים דיזנטריה. לעיתים מופיעים סימנים ותסמינים חמורים יותר, כמו בקטרימיה, דלקת קרום המוח, דלקת הלבלב, דלקת שלפוחית השתן והפטיטיס. זה נקשר גם למצבים אוטואימוניים כמו תסמונת גווילין-בארה, מחלה נוירולוגית המופיעה לאחר זיהומים מסוימים ומביאה לשיתוק זמני. HUS בעקבות זיהום יכול להתרחש גם. הארסיות בזנים רבים היא תוצאה של ייצור המוליסין ונוכחות של רעלן מתרחק ציטולטל קמפילובקטר (CDT), דאוקסיריבונוקלאז רב עוצמה (DNase) הפוגע באופן בלתי הפיך ב- DNA של התא המארח.
האבחון כרוך בתרבית בתנאים מיוחדים, כגון טמפרטורה גבוהה, מתח חמצן נמוך, ולעתים קרובות בינוני בתוספת חומרים אנטי-מיקרוביאליים. חיידקים אלה צריכים להיות מתורבתים על מדיום סלקטיבי (כגון Campy CV, מדיום סלקטיבי פחם, או פחם cefaperazone deoxycholate אגר) ו דגירה בתנאים microaerophilic לפחות 72 שעות ב 42 מעלות צלזיוס טיפול אנטיביוטי אינו נחוץ בדרך כלל, אבל אריתרומיצין או ciprofloxacin ניתן להשתמש.
כיב פפטי
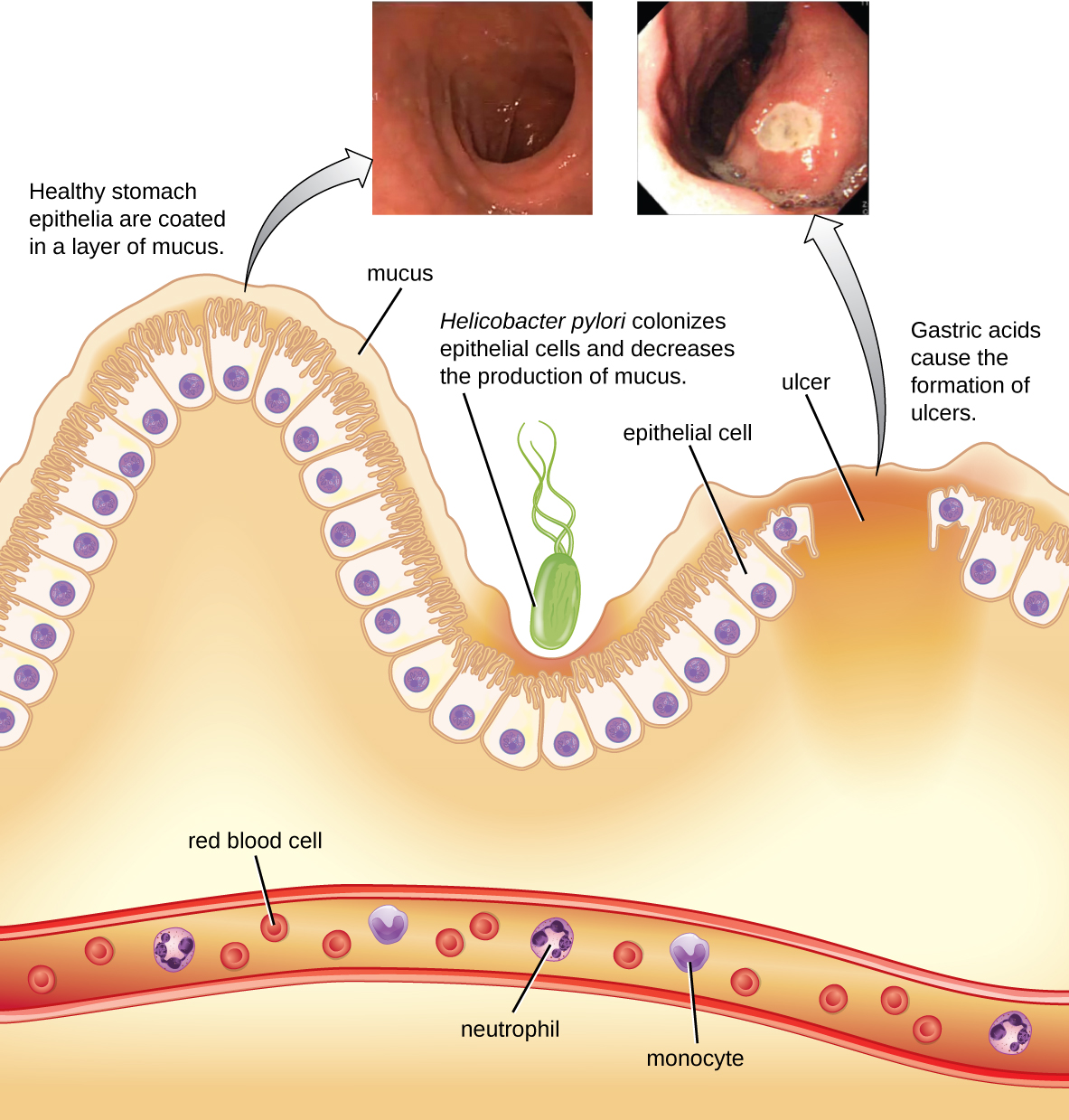
החיידק השלילי גרם הליקובקטר פילורי מסוגל לסבול את הסביבה החומצית של הקיבה האנושית והוכח כגורם מרכזי לכיבים פפטיים, שהם כיבים בקיבה או בתריסריון. החיידק קשור גם לסיכון מוגבר לסרטן הקיבה (איור\(\PageIndex{5}\)). על פי ה- CDC, כשני שלישים מהאוכלוסייה נגועים בהליקובקטר פילורי, אך פחות מ -20% נמצאים בסיכון לפתח כיבים או סרטן קיבה. הליקובקטר פילורי נמצא בכ -80% מכיבי הקיבה ובמעל 90% מכיבי התריסריון. 5
הליקובקטר פילורי מיישב תאי אפיתל בקיבה באמצעות פילי להדבקה. חיידקים אלה מייצרים urease, המעורר תגובה חיסונית ויוצר אמוניה המנטרלת חומצות קיבה כדי לספק מיקרו-סביבה מסבירת פנים יותר. הזיהום פוגע בתאי רירית הקיבה, כולל אלה המייצרים בדרך כלל את ריר המגן המשמש כמחסום בין הרקמה לחומצת הקיבה. כתוצאה מכך, דלקת (גסטריטיס) מתרחשת וכיבים עשויים להתפתח לאט. היווצרות כיב יכולה להיגרם גם כתוצאה מפעילות רעלן. דווח כי 50% מהמבודדים הקליניים של הליקובקטר פילורי יש רמות ניתנות לזיהוי של פעילות אקסוטוקסין במבחנה. 6 רעלן זה, VacA, גורם להיווצרות ואקום בתאי המארח. ל-VacA אין הומולוגיה של רצף ראשוני עם רעלים חיידקיים אחרים, ובמודל עכבר, קיים מתאם בין נוכחות גן הרעלן, פעילות הרעלן ופגיעה ברקמת האפיתל בקיבה.
הסימנים והתסמינים כוללים בחילה, חוסר תיאבון, נפיחות, גיהוק וירידה במשקל. כיבים מדממים עלולים לייצר צואה כהה. אם לא ניתן טיפול, הכיבים יכולים להעמיק, ניתן לערב יותר רקמות ויכולים להופיע ניקוב קיבה. מכיוון שניקוב מאפשר לאנזימי עיכול וחומצה לדלוף לגוף, זהו מצב חמור מאוד.
לאבחון זיהום H. pylori, קיימות מספר שיטות. בבדיקת נשימה, החולה בולע אוריאה עם תווית רדיואקטיבית. אם הליקובקטר פילורי קיים, החיידקים ייצרו אוריאה לפירוק האוריאה. תגובה זו מייצרת פחמן דו חמצני מסומן רדיואקטיבי שניתן לאתר בנשימתו של המטופל. ניתן להשתמש בבדיקות דם גם לאיתור נוגדנים ל- H. pylori. ניתן לאתר את החיידקים עצמם באמצעות בדיקת צואה או ביופסיה של דופן הקיבה.
ניתן להשתמש באנטיביוטיקה לטיפול בזיהום. עם זאת, ייחודי ל- H. pylori, ההמלצה של מנהל המזון והתרופות האמריקני היא להשתמש בטיפול משולש. הפרוטוקולים הנוכחיים הם 10 ימי טיפול באומפרזול, אמוקסיצילין וקלריתרומיצין (OAC); 14 ימי טיפול עם ביסמוט תת-סליצילט, מטרונידזול וטטרציקלין (BMT); או 10 או 14 ימי טיפול בלנסופרזול, אמוקסיצילין וקלריתרומיצין (LAC). אומפרזול, ביסמוט תת-סליצילט ולנסופרזול אינם אנטיביוטיקה אלא משמשים להפחתת רמות החומצה מכיוון הליקובקטר פילורי מעדיף סביבות חומציות.
למרות שלעתים קרובות הטיפול הוא בעל ערך, ישנם גם סיכונים למיגור הליקובקטר פילורי. זיהום עם הליקובקטר פילורי עשוי למעשה להגן מפני כמה סוגי סרטן, כגון אדנוקרצינומה של הוושט ומחלת ריפלוקס במערכת העיכול. 7 8
תרגיל \(\PageIndex{6}\)
כיצד הליקובקטר פילורי גורם לכיבים פפטיים?
קלוסטרידיום פרפרינגן גסטרואנטריטיס
Clostridium perfringens גסטרואנטריטיס היא מחלה קלה בדרך כלל הניתנת במזון הקשורה לבשרים לא מבושלים ומזונות אחרים. C. perfringens הוא חיידק אנאירובי גרם חיובי, בצורת מוט ויוצר אנדוספור, הסובלני לטמפרטורות גבוהות ונמוכות. בטמפרטורות גבוהות, החיידקים יכולים ליצור אנדוספורים אשר ינבטו במהירות במזונות או בתוך המעי. הרעלת מזון לפי זנים מסוג A שכיחה. זן זה מייצר תמיד אנטרוטוקסין, לעיתים קיים גם בזנים אחרים, הגורם לתסמינים הקליניים של התכווצויות ושלשולים. צורה חמורה יותר של המחלה, הנקראת pig-bel או enteritis necroticans, גורמת לדימום, כאב, הקאות ונפיחות. גנגרנה של המעיים עלולה להיגרם. לצורה זו שיעור תמותה גבוה אך הוא נדיר בארצות הברית.
האבחון כולל זיהוי הרעלן C. perfringens בדגימות צואה באמצעות טכניקות ביולוגיה מולקולרית (זיהוי PCR של גן הרעלן) או טכניקות אימונולוגיה (ELISA). החיידק עצמו עשוי להתגלות גם במזונות או בדגימות צואה. הטיפול כולל טיפול בהתייבשות, החלפת אלקטרוליטים ונוזלים תוך ורידיים. אנטיביוטיקה אינה מומלצת מכיוון שהם עלולים לפגוע במאזן המיקרוביוטה במעיים, ויש חששות לגבי עמידות לאנטיביוטיקה. ניתן למנוע את המחלה באמצעות טיפול נכון ובישול של מזונות, כולל קירור מהיר בטמפרטורות נמוכות מספיק ובישול מזון לטמפרטורה גבוהה מספיק.
קלוסטרידיום דיפיסיל
Clostridium difficile הוא מוט גרם חיובי שיכול להיות חיידק קומנסלי כחלק מהמיקרוביוטה הרגילה של אנשים בריאים. כאשר המיקרוביוטה הרגילה מופרעת על ידי שימוש ארוך טווח באנטיביוטיקה, היא יכולה לאפשר צמיחת יתר של חיידק זה, וכתוצאה מכך שלשול הקשור לאנטיביוטיקה הנגרם על ידי C. difficile. שלשול הקשור לאנטיביוטיקה יכול להיחשב גם כמחלה נוזוקומיאלית. חולים בסיכון הגדול ביותר לזיהום C. difficile הם אלו הסובלים מדכאי חיסון, היו במסגרות בריאות במשך תקופות ממושכות, מבוגרים יותר, נטלו לאחרונה אנטיביוטיקה, עברו הליכים במערכת העיכול או משתמשים במעכבי משאבת פרוטון, המפחיתים את חומציות הקיבה ומאפשרים התפשטות של C. difficile. מכיוון שמין זה יכול ליצור אנדוספורים, הוא יכול לשרוד לפרקי זמן ממושכים בסביבה בתנאים קשים ומהווה דאגה ניכרת במסגרות הבריאות.
חיידק זה מייצר שני רעלים, קלוסטרידיום דיפיציל רעלן A (TcDa) ו קלוסטרידיום דיפיציל רעלן B (TCDb). רעלים אלה משביתים חלבונים קטנים המחייבים GTP, וכתוצאה מכך עיבוי אקטין ועיגול תאים, ואחריו מוות של תאים. זיהומים מתחילים בנמק מוקד, לאחר מכן כיב עם אקסודאט, ויכולים להתקדם לקוליטיס פסאודוממברנית, הכוללת דלקת במעי הגס והתפתחות פסאודוממברנה של פיברין המכילה תאי אפיתל מתים ולוקוציטים (איור). \(\PageIndex{6}\) שלשול מימי, התייבשות, חום, אובדן תיאבון וכאבי בטן יכולים להיווצר. ניקוב המעי הגס יכול להתרחש, מה שמוביל לספטימיה, הלם ומוות. C. difficile קשור גם לאנטרוקוליטיס נמק אצל פגים ואנטרוקוליטיס נויטרופנית הקשורה לטיפולים בסרטן.
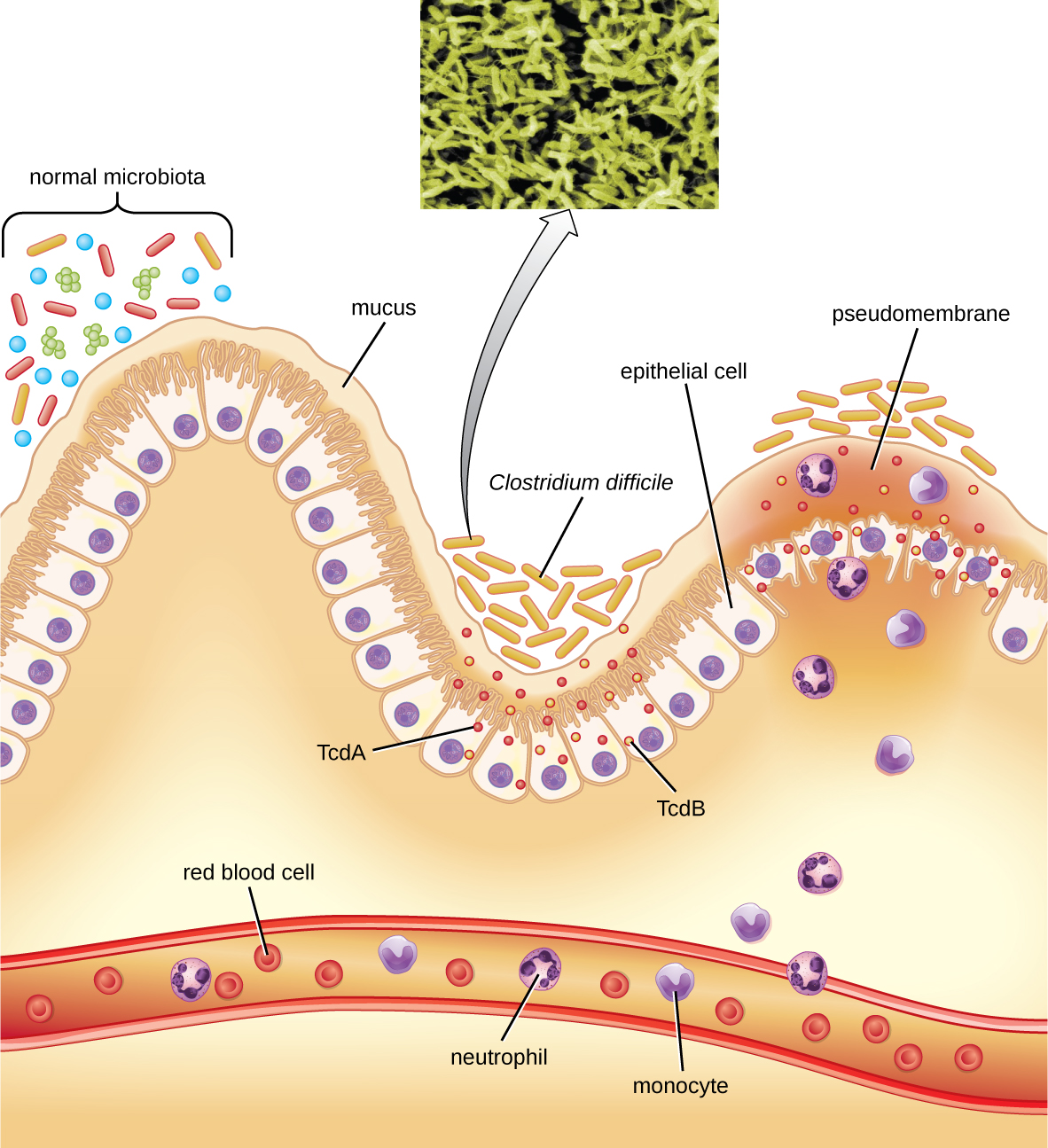
האבחון נעשה על ידי התחשבות בהיסטוריה של המטופל (כגון חשיפה לאנטיביוטיקה), הצגה קלינית, הדמיה, אנדוסקופיה, בדיקות מעבדה ונתונים זמינים אחרים. איתור הרעלן בדגימות צואה משמש לאישור האבחנה. למרות שתרבות מועדפת, לעתים רחוקות היא מעשית בפרקטיקה הקלינית מכיוון שהחיידק הוא אנאירובי חובה. בדיקות הגברה של חומצות גרעין, כולל PCR, נחשבות עדיפות על פני בדיקות ELISA לניתוח מולקולרי.
הצעד הראשון של הטיפול הקונבנציונלי הוא להפסיק את השימוש באנטיביוטיקה, ולאחר מכן לספק טיפול תומך עם החלפת אלקטרוליטים ונוזלים. מטרונידזול הוא הטיפול המועדף אם אושרה האבחנה C. difficile. ניתן להשתמש גם בוונקומיצין, אך יש לשמור אותו לחולים שעבורם מטרונידזול לא היה יעיל או העומדים בקריטריונים אחרים (למשל, מתחת לגיל 10, בהריון או אלרגי למטרונידזול).
גישה חדשה יותר לטיפול, המכונה השתלת צואה, מתמקדת בשיקום המיקרוביוטה של המעיים על מנת להילחם בזיהום. בהליך זה, אדם בריא תורם דגימת צואה, המעורבת במי מלח ומושתלת למקבל באמצעות קולונוסקופיה, אנדוסקופיה, סיגמואידוסקופיה או חוקן. דווח כי להליך זה יש יותר מ -90% הצלחה בפתרון C. difficile זיהומים. 9
תרגיל \(\PageIndex{7}\)
כיצד מוביל שימוש באנטיביוטיקה לזיהומים C. difficile?
מחלה הנישאת במזון עקב חיידק סרוס
Bacillus cereus, הנמצא בדרך כלל באדמה, הוא חיידק יוצר אנדוספור חיובי לגרם שיכול לפעמים לגרום למחלות הנישאות במזון. B. cereus endospores יכול לשרוד בישול ולייצר אנטרוטוקסינים במזון לאחר שהוא מחומם; מחלות מתרחשות לעתים קרובות לאחר אכילת אורז ומזונות מוכנים אחרים שנותרו בטמפרטורת החדר זמן רב מדי. הסימנים והתסמינים מופיעים תוך מספר שעות מרגע הבליעה וכוללים בחילות, כאבים והתכווצויות בטן. B. cereus מייצר שני רעלים: האחד גורם לשלשול, והשני גורם להקאות. לפעמים יכולים להתפתח סימנים ותסמינים חמורים יותר.
אבחון יכול להתבצע על ידי בידוד חיידקים מדגימות צואה או הקאות ומזון נגוע שלא נאכל. הטיפול כולל התייבשות וטיפול תומך. בדרך כלל אין צורך באנטיביוטיקה, מכיוון שהמחלה בדרך כלל קלה יחסית ונובעת מפעילות רעלן.
מחלה הנישאת במזון עקב ירסיניה
הסוג ירסיניה ידוע בעיקר בזכות Yersinia pestis, מוט גרם שלילי הגורם למגיפה. עם זאת, Y. enterocolitica ו- Y. pseudotuberculosis יכול לגרום לגסטרואנטריטיס. הזיהום מועבר בדרך כלל בדרך הצואה-פומית, עם בליעת מזון או מים שזוהמו בצואה. שיכרון יכול להיגרם גם בגלל פעילות האנדוטוקסין והאקסוטוקסינים שלו (אנטרוטוקסין וגורם נמק ציטוטוקסין). המחלה בדרך כלל קלה יחסית ומגבילה את עצמה. עם זאת, שלשול קשה ודיזנטריה יכולים להתפתח אצל תינוקות. אצל מבוגרים הזיהום יכול להתפשט ולגרום לסיבוכים כמו דלקת מפרקים תגובתית, הפרעות בבלוטת התריס, אנדוקרדיטיס, גלומרולונפריטיס, דלקת בעיניים ו/או אריתמה נודוסום. בקטריה עלולה להתפתח במקרים נדירים.
האבחון נעשה בדרך כלל על ידי איתור החיידקים בדגימות צואה. ניתן לקבל דגימות גם מרקמות אחרות או מנוזלי גוף. הטיפול בדרך כלל תומך, כולל התייבשות, ללא אנטיביוטיקה. אם קיימת בקטרימיה או מחלה מערכתית אחרת, ניתן להשתמש באנטיביוטיקה כגון פלואורוקווינולונים, אמינוגליקוזידים, דוקסיציקלין וטרימתופרים-סולפמתוקסאזול. השחזור יכול להימשך עד שבועיים.
תרגיל \(\PageIndex{8}\)
השווה והשוואה בין מחלות הנישאות במזון עקב B. cereus וירסיניה.
זיהומים בקטריאליים של מערכת העיכול
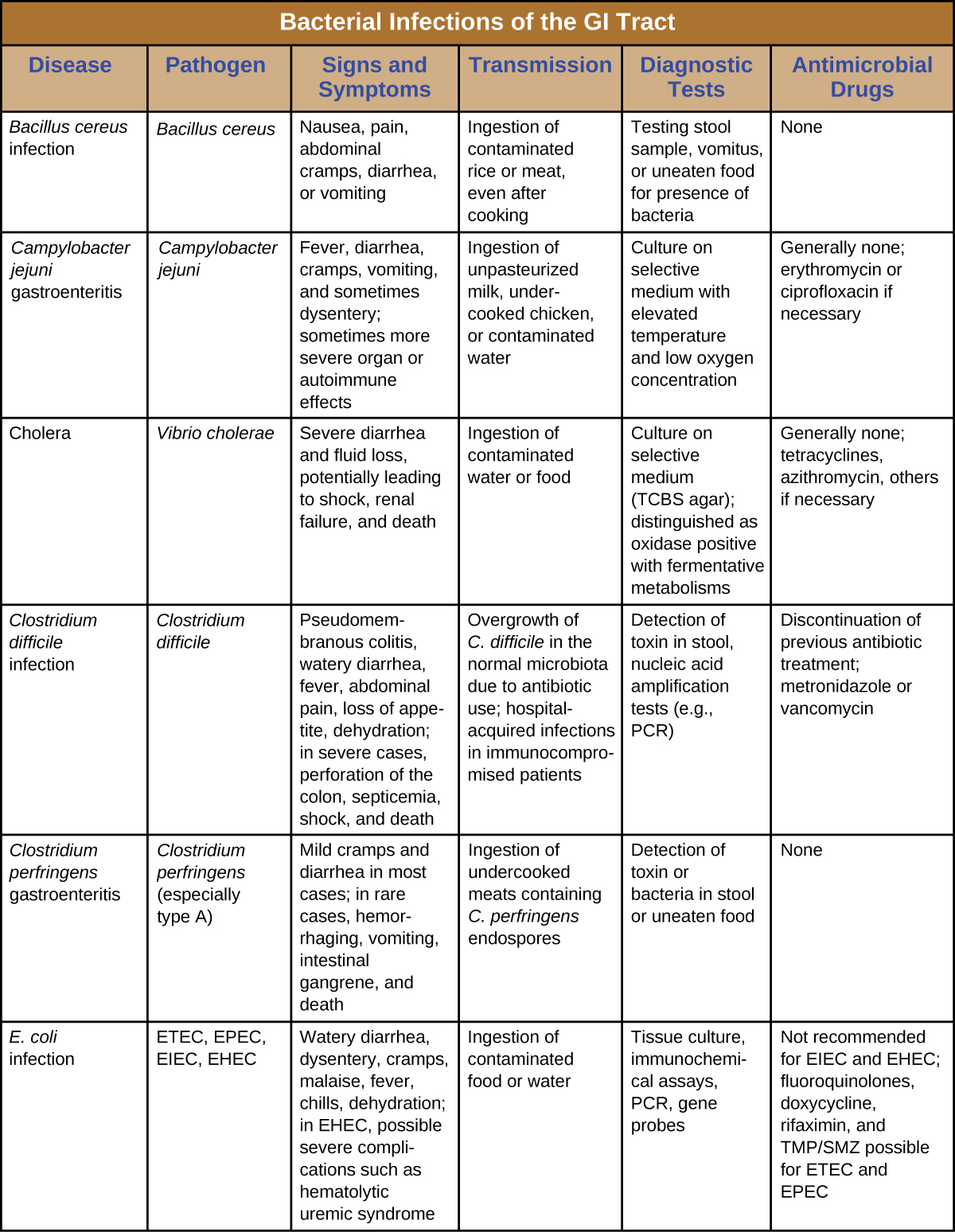
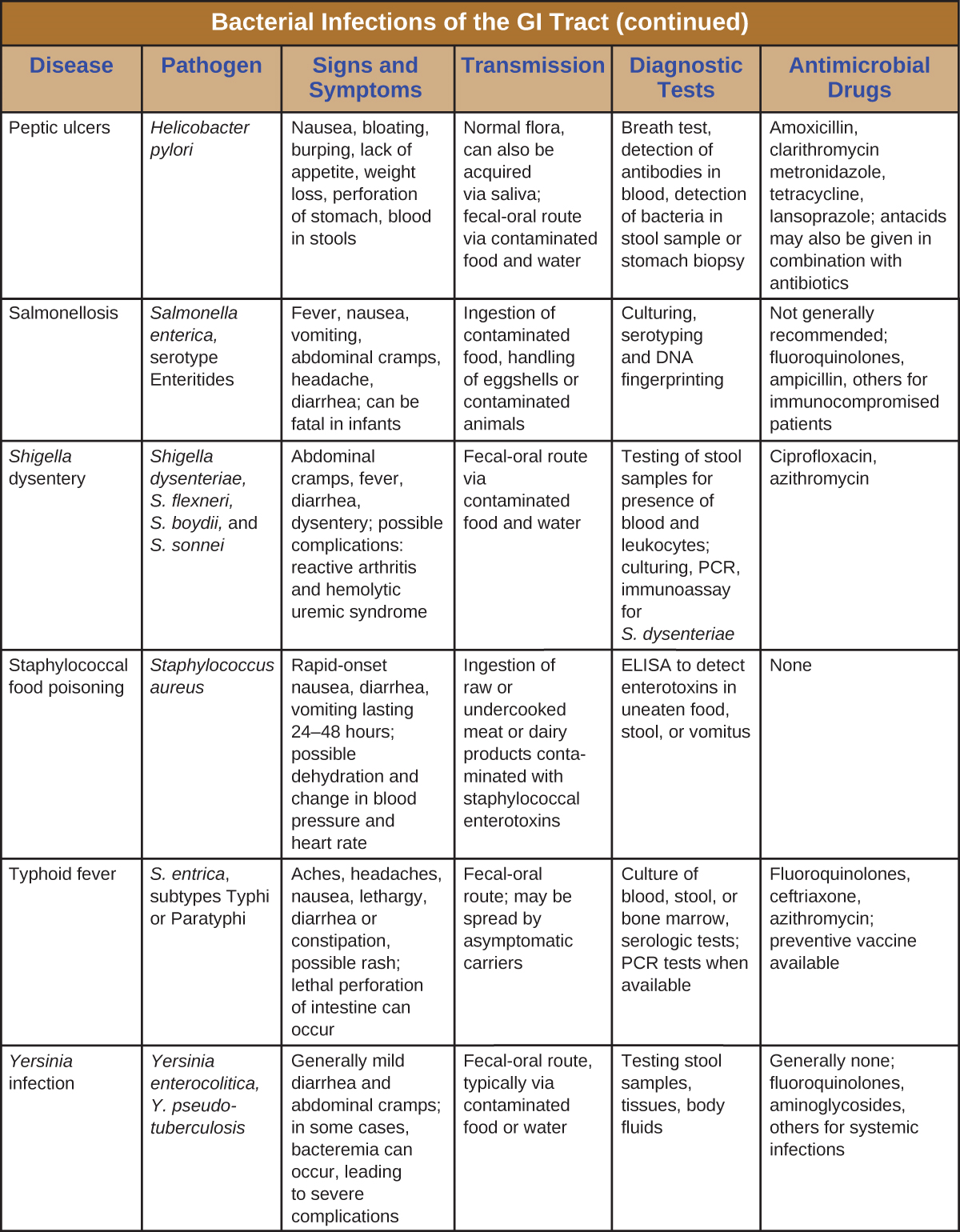
זיהומים חיידקיים בדרכי העיכול מתרחשים בדרך כלל כאשר חיידקים או רעלים חיידקיים נבלעים במזון או במים מזוהמים. רעלים וגורמי ארסיות אחרים יכולים לייצר דלקת במערכת העיכול ותסמינים כלליים כמו שלשול והקאות. זיהומים במערכת העיכול החיידקית יכולים להשתנות במידה רבה מבחינת החומרה והטיפול. חלקם יכולים להיות מטופלים באנטיביוטיקה, אך במקרים אחרים אנטיביוטיקה עשויה להיות לא יעילה במאבק ברעלים או אפילו לא פרודוקטיביים אם הם פוגעים במיקרוביוטה של GI. איור \(\PageIndex{7}\) ואיור \(\PageIndex{8}\) את המאפיינים העיקריים של זיהומי GI חיידקיים נפוצים.
מיקוד קליני: חלק 2
בבית החולים החל הרופא של קרלי לחשוב על סיבות אפשריות למצוקה הקשה שלה במערכת העיכול. אפשרות אחת הייתה הרעלת מזון, אך אף אחד אחר במשפחתה לא היה חולה. הרופא שאל מה אכלה קרלי ביום הקודם; אמה הזכירה שהיא אכלה ביצים לארוחת צהריים, וייתכן שהן קצת לא מבושלות. הרופא לקח דגימה מהצואה של קרלי ושלח אותה לבדיקות מעבדה כחלק מהבדיקה שלה. היא חשדה שלקרלי יכול להיות מקרה של גסטרואנטריטיס חיידקית או ויראלית, אך היא הייתה צריכה לדעת מה הסיבה על מנת לקבוע טיפול מתאים.
במעבדה, טכנאים זיהו מיקרוסקופית בצילי גרם שליליים בדגימת הצואה של קרלי. הם גם הקימו תרבות טהורה של החיידקים וניתחו אותה לאנטיגנים. בדיקה זו הראתה כי הגורם הסיבתי היה סלמונלה.
תרגיל \(\PageIndex{9}\)
מה צריך הרופא לעשות עכשיו כדי לטפל בקרלי?
מושגי מפתח וסיכום
- הגורמים העיקריים למחלות במערכת העיכול כוללים סלמונלה spp., סטפילוקוקוס spp., הליקובקטר פילורי, קלוסטרידיום פרפרינגן, קלוסטרידיום דיפיסיל, חיידק סראוס וחיידקי ירסיניה.
- C. difficile הוא גורם חשוב לזיהום שנרכש בבית חולים.
- Vibrio cholerae גורם לכולרה, שעלולה להיות מחלת שלשול קשה.
- זנים שונים של אי - קולי, כולל ETEC, EPEC, EIEC ו- EHEC, גורמים למחלות שונות בדרגות חומרה שונות.
- הליקובקטר פילורי קשור לכיבים פפטיים.
- סרוטיפים של סלמונלה אנטריקה עלולים לגרום לחום בטיפוס, מחלה קשה יותר מאשר סלמונלוזיס.
- התייבשות וטיפולים תומכים אחרים משמשים לרוב כטיפולים כלליים.
- נדרש שימוש זהיר באנטיביוטיקה כדי להפחית את הסיכון לגרום לזיהומים C. difficile וכאשר מטפלים בזיהומים עמידים לאנטיביוטיקה.
הערות שוליים
- 1 ג'איה סורשבאבו. "בדיקת זיהום שיגלה." מדסקייפ. עודכן ב -28 ביוני 2016. http://emedicine.medscape.com/article/968773-workup.
- 2 מרכזים לבקרת מחלות ומניעתן. סלמונלה. עודכן ב -25 באוגוסט 2016. https://www.cdc.gov/salmonella.
- 3 קאצ'י היקוקס. "תפסיק לקרוא לי אחות האבולה". הגרדיאן. 17 בנובמבר 2014. www.theguardian.com/תגובה... סקסי-היקוקס.
- 4 מרכזים לבקרת מחלות ומניעתן. זיהום כולרה — ויבריו כולרה. עודכן ב -6 בנובמבר 2014. http://www.cdc.gov/cholera/general. גישה ל -14 בספטמבר 2016.
- 5 מרכזים לבקרת מחלות ומניעתן. "הליקובקטר פילורי: גיליון עובדות לספקי שירותי בריאות." עודכן ביולי 1998. www.cdc.gov/כיב/קבצים/hpfacts.pdf.
- 6 ט. L. כיסוי. "הציטוטוקסין השואב של הליקובקטר פילורי." מיקרוביולוגיה מולקולרית 20 (1996) 2: עמ '241—246. http://www.ncbi.nlm.nih.gov/pubmed/8733223.
- 7 מרטין ג'יי בלייזר. "מיקרוביוטה נעלמת: הגנה על הליקובקטר פילורי מפני אדנוקרצינומה של הוושט." מחקר למניעת סרטן 1 (2008) 5: עמ '308—311. http://cancerpreventionresearch.aacr....full.pdf+html.
- 8 איוון פ. נ 'האנג ובנימין סי י וונג. "הערכת הסיכונים והיתרונות בטיפול בזיהום הליקובקטר פילורי." התקדמות טיפולית בגסטרואנטרולוגיה 2 (2009) 3: עמ ', 141—147. דוי: 10.1177/1756283X08100279.
- 9 פיית 'רולקה וניל סטולמן. "השתלת מיקרוביוטה צואתית בזיהום קלוסטרידיום דיפיקיל חוזר", התקדמות טיפולית בגסטרואנטרולוגיה 5 (2012) 6:403—420. doi: 10.1177/1756283X12453637.


