15.10: Transtornos na infância
- Page ID
- 185637
Transtorno de déficit de atenção/hiperatividade
Diego está sempre ativo, desde o momento em que acorda de manhã até a hora em que vai para a cama à noite. Sua mãe relata que ele saiu do útero chutando e gritando, e ele não parou de se mover desde então. Ele tem uma boa disposição, mas sempre parece ter problemas com seus professores, pais e conselheiros de programas após as aulas. Ele parece quebrar coisas acidentalmente; ele perdeu a jaqueta três vezes no inverno passado e parece nunca ficar quieto. Seus professores acreditam que ele é uma criança inteligente, mas ele nunca termina nada do que começa e é tão impulsivo que parece não aprender muito na escola.
Diego provavelmente tem transtorno de déficit de atenção/hiperatividade (TDAH). Os sintomas desse transtorno foram descritos pela primeira vez por Hans Hoffman na década de 1920. Enquanto cuidava de seu filho enquanto sua esposa estava no hospital dando à luz um segundo filho, Hoffman percebeu que o menino tinha dificuldade em se concentrar em sua lição de casa, tinha pouco tempo de atenção e tinha que fazer várias tarefas fáceis para aprender o material (Jellinek & Herzog, 1999). Mais tarde, descobriu-se que muitas crianças hiperativas — aquelas que são inquietas, inquietas, socialmente perturbadoras e têm problemas com o controle de impulsos — também apresentam períodos curtos de atenção, problemas de concentração e distração. Na década de 1970, ficou claro que muitas crianças que apresentam problemas de atenção muitas vezes também apresentam sinais de hiperatividade. Em reconhecimento a essas descobertas, o DSM-III (publicado em 1980) incluiu um novo transtorno: transtorno de déficit de atenção com e sem hiperatividade, agora conhecido como transtorno de déficit de atenção/hiperatividade (TDAH).
Uma criança com TDAH mostra um padrão constante de desatenção e/ou comportamento hiperativo e impulsivo que interfere no funcionamento normal (APA, 2013). Alguns dos sinais de desatenção incluem grande dificuldade e evitação de tarefas que exigem atenção constante (como conversas ou leitura), falha em seguir as instruções (muitas vezes resultando em falha em concluir o trabalho escolar e outras tarefas), desorganização (dificuldade em manter as coisas em ordem, problemas gerenciamento de tempo, trabalho desleixado e bagunçado), falta de atenção aos detalhes, distraição fácil e esquecimento. A hiperatividade é caracterizada por movimentos excessivos e inclui mexer ou se contorcer, sair do assento em situações em que se espera permanecer sentado, ter dificuldade em ficar quieto (por exemplo, em um restaurante), correr e subir em coisas, deixar escapar as respostas antes da pergunta de outra pessoa ou a declaração foi concluída, dificuldade em esperar a vez de alguém por algo e interromper e se intrometer nos outros. Freqüentemente, a criança hiperativa parece barulhenta e barulhenta. O comportamento da criança é precipitado, impulsivo e parece ocorrer sem muita premeditação; essas características podem explicar por que adolescentes e jovens adultos diagnosticados com TDAH recebem mais multas de trânsito e sofrem mais acidentes automobilísticos do que outros (Thompson, Molina, Pelham, & Gnagy, 2007).
O TDAH ocorre em cerca de 8% das crianças (Danielson et al, 2016), e estudos estimam que, para cerca de 60% dessas pessoas, o TDAH continua na idade adulta (Sibley et al 2016). Em média, os meninos têm 3 vezes mais chances de ter TDAH do que as meninas; no entanto, esses achados podem refletir a maior propensão dos meninos a se envolverem em comportamentos agressivos e antissociais e, portanto, incorrerem em uma probabilidade maior de serem encaminhados para clínicas psicológicas (Barkley, 2006). Crianças com TDAH enfrentam graves desafios acadêmicos e sociais. Em comparação com suas contrapartes sem TDAH, crianças com TDAH têm notas mais baixas e pontuações em testes padronizados e taxas mais altas de expulsão, retenção de notas e abandono escolar (Loe & Feldman, 2007). Elas também são menos apreciadas e mais frequentemente rejeitadas por seus colegas (Hoza et al., 2005).
Um estudo recente descobriu que quase 81% das pessoas cujo TDAH persistiu até a idade adulta experimentaram pelo menos um outro transtorno comórbido, em comparação com 47% daqueles cujo TDAH não persistiu (Barbaresi et al., 2013).
Problemas de vida causados pelo TDAH
Crianças com TDAH enfrentam resultados consideravelmente piores a longo prazo do que aquelas que não têm TDAH. Foi relatado que adultos diagnosticados com TDAH na infância, mas não tratados para TDAH, têm resultados ruins em uma ampla gama de áreas da vida, incluindo função social, educação, criminalidade, uso de álcool, uso de substâncias e resultados ocupacionais (Arnold et al, 2015). Em uma investigação, 135 adultos identificados como portadores de sintomas de TDAH na década de 1970 foram contatados décadas depois e entrevistados (Klein et al., 2012). Em comparação com uma amostra de controle de 136 participantes que nunca haviam sido diagnosticados com TDAH, aqueles que foram diagnosticados quando crianças:
Estudos longitudinais também mostram que crianças diagnosticadas com TDAH correm maior risco de problemas de abuso de substâncias. Um estudo relatou que o TDAH infantil previu problemas posteriores com o consumo de álcool, tabagismo diário e uso de maconha e outras drogas ilícitas (Molina & Pelham, 2003). O risco de problemas de abuso de substâncias parece ser ainda maior para aqueles com TDAH que também apresentam tendências antissociais (Marshal & Molina, 2006).
O diagnóstico, o tratamento e a conscientização geral sobre o TDAH certamente melhoraram nas décadas desde que as pessoas nos estudos acima foram diagnosticadas. Estudos que incluem resultados mais recentes mostram efeitos positivos do tratamento em oposição ao não tratamento (Harpin, 2013; Arnold 2015). Na maioria dos casos, os mesmos estudos indicam que mais pesquisas e trabalhos precisam ser realizados para entender os tratamentos mais eficazes e seus impactos.
Causas do TDAH
Estudos sobre famílias e gêmeos indicam que a genética desempenha um papel significativo no desenvolvimento do TDAH. Burt (2009), em uma revisão de 26 estudos, relatou que a taxa média de concordância para gêmeos idênticos foi de 0,66 (um estudo relatou uma taxa de 0,90), enquanto a taxa média de concordância para gêmeos fraternos foi de 0,20. Este estudo também descobriu que a taxa média de concordância para irmãos não relacionados (adotivos) foi de 0,09; embora esse número seja pequeno, é maior que 0, sugerindo que o ambiente pode ter pelo menos alguma influência. Outra revisão de estudos concluiu que a herdabilidade da desatenção e da hiperatividade foi de 71% e 73%, respectivamente (Nikolas & Burt, 2010).
Acredita-se que os genes específicos envolvidos no TDAH incluam pelo menos dois que são importantes na regulação do neurotransmissor dopamina (Gizer, Ficks e Waldman, 2009), sugerindo que a dopamina pode ser importante no TDAH. De fato, medicamentos usados no tratamento do TDAH, como metilfenidato (Ritalina) e anfetamina com dextroanfetamina (Adderall), têm qualidades estimulantes e elevam a atividade da dopamina. Pessoas com TDAH apresentam menos atividade de dopamina em regiões-chave do cérebro, especialmente aquelas associadas à motivação e recompensa (Volkow et al., 2009), o que fornece suporte à teoria de que déficits de dopamina podem ser um fator vital no desenvolvimento desse transtorno (Swanson et al., 2007).
Estudos de imagens cerebrais mostraram que crianças com TDAH apresentam anormalidades nos lobos frontais, uma área na qual a dopamina é abundante. Em comparação com crianças sem TDAH, aquelas com TDAH parecem ter menor volume do lobo frontal e mostram menos ativação do lobo frontal ao realizar tarefas mentais. Lembre-se de que uma das funções dos lobos frontais é inibir nosso comportamento. Assim, anormalidades nessa região podem ajudar muito a explicar o comportamento hiperativo e descontrolado do TDAH.
Na década de 1970, muitos se conscientizaram da conexão entre fatores nutricionais e comportamento infantil. Na época, grande parte do público acreditava que a hiperatividade era causada por açúcar e aditivos alimentares, como corantes e aromatizantes artificiais. Sem dúvida, parte do apelo dessa hipótese era que ela fornecia uma explicação simples (e tratamento para) problemas comportamentais em crianças. Uma revisão estatística de 16 estudos, no entanto, concluiu que o consumo de açúcar não tem nenhum efeito sobre o desempenho comportamental e cognitivo das crianças (Wolraich, Wilson, & White, 1995). Além disso, embora tenha demonstrado que aditivos alimentares aumentam a hiperatividade em crianças sem TDAH, o efeito é bastante pequeno (McCann et al., 2007). Numerosos estudos, no entanto, mostraram uma relação significativa entre a exposição à nicotina na fumaça do cigarro durante o período pré-natal e o TDAH (Linnet et al., 2003). O tabagismo materno durante a gravidez está associado ao desenvolvimento de sintomas mais graves do transtorno (Thakur et al., 2013).
O TDAH é causado por pais deficientes? Não. Lembre-se de que os estudos genéticos discutidos acima sugeriram que o ambiente familiar não parece desempenhar muito papel no desenvolvimento desse transtorno; se isso acontecesse, esperaríamos que as taxas de concordância fossem maiores para gêmeos fraternos e irmãos adotivos do que foi demonstrado. Considerando tudo, as evidências parecem apontar para a conclusão de que o TDAH é desencadeado mais por fatores genéticos e neurológicos e menos por fatores sociais ou ambientais.
Muitas pessoas acreditam que as taxas de TDAH aumentaram nos últimos anos, e há evidências para apoiar essa afirmação. Em um estudo recente, os investigadores descobriram que a prevalência de TDAH relatada pelos pais entre crianças (4 a 17 anos) nos Estados Unidos aumentou 22% durante um período de 4 anos, de 7,8% em 2003 para 9,5% em 2007 (CDC, 2010). Com o tempo, esse aumento no TDAH relatado pelos pais foi observado em todos os grupos sociodemográficos e foi refletido por aumentos substanciais em 12 estados (Indiana, Carolina do Norte e Colorado foram os três primeiros). Os aumentos foram maiores para adolescentes mais velhos (de 15 a 17 anos), crianças multirraciais e hispânicas e crianças com um idioma principal diferente do inglês. Outra investigação descobriu que, de 1998 a 2000 a 2007 a 2009, a prevalência de TDAH relatada pelos pais aumentou entre crianças americanas entre 5 e 17 anos, de 6,9% para 9,0% (Akinbami, Liu, Pastor e Reuben, 2011).
Uma grande fraqueza de ambos os estudos foi que as crianças não receberam realmente um diagnóstico formal. Em vez disso, os pais foram simplesmente questionados se um médico ou outro profissional de saúde já lhes havia dito que seu filho tinha TDAH; as taxas de prevalência relatadas, portanto, podem ter sido afetadas pela precisão da memória dos pais. No entanto, os resultados desses estudos levantam questões importantes sobre o que parece ser um aumento demonstrável na prevalência de TDAH. Embora as razões subjacentes a esse aparente aumento nas taxas de TDAH ao longo do tempo sejam mal compreendidas e, na melhor das hipóteses, especulativas, várias explicações são viáveis:
Transtorno do espectro autista
Um artigo seminal publicado em 1943 pelo psiquiatra Leo Kanner descreveu uma condição incomum de neurodesenvolvimento que ele observou em um grupo de crianças. Ele chamou essa condição de autismo infantil precoce e foi caracterizada principalmente pela incapacidade de formar laços emocionais estreitos com outras pessoas, anormalidades de fala e linguagem, comportamentos repetitivos e intolerância a pequenas mudanças no ambiente e nas rotinas normais (Bregman, 2005). O que o DSM-5 chama de transtorno do espectro do autismo hoje é uma extensão direta do trabalho de Kanner.
O transtorno do espectro do autismo é provavelmente o mais incompreendido dos transtornos do neurodesenvolvimento. Crianças com esse transtorno apresentam sinais de distúrbios significativos em três áreas principais: (a) déficits na interação social, (b) déficits na comunicação e (c) padrões repetitivos de comportamento ou interesses. Esses distúrbios aparecem cedo na vida e causam sérios prejuízos no funcionamento (APA, 2013). A criança com transtorno do espectro do autismo pode apresentar déficits na interação social ao não iniciar conversas com outras crianças ou virar a cabeça para o outro lado ao falar com ela. Normalmente, essas crianças não fazem contato visual com outras pessoas e parecem preferir brincar sozinhas do que com outras pessoas. Em alguns casos, é quase como se esses indivíduos vivessem em um mundo social pessoal e isolado, outros simplesmente não tivessem acesso ou fossem capazes de penetrar. Os déficits de comunicação podem variar de uma completa falta de fala a respostas de uma palavra (por exemplo, dizer “Sim” ou “Não” ao responder a perguntas ou declarações que exigem elaboração adicional), até uma fala ecoada (por exemplo, repetir o que outra pessoa diz, imediatamente ou várias horas ou mesmo dias depois), até dificuldade em manter uma conversa devido à incapacidade de retribuir os comentários de outras pessoas. Esses déficits também podem incluir problemas no uso e compreensão de pistas não verbais (por exemplo, expressões faciais, gestos e posturas) que facilitam a comunicação normal.
Padrões repetitivos de comportamento ou interesses podem ser exibidos de várias maneiras. A criança pode se envolver em movimentos repetitivos estereotipados (balançar, bater com a cabeça ou deixar cair repetidamente um objeto e depois pegá-lo), ou pode demonstrar grande angústia com pequenas mudanças na rotina ou no ambiente. Em alguns casos, a pessoa com transtorno do espectro do autismo pode apresentar interesses altamente restritos e fixados que parecem anormais em sua intensidade. Por exemplo, a pessoa pode aprender e memorizar cada detalhe sobre algo, mesmo que isso não sirva a nenhum propósito aparente. É importante ressaltar que o transtorno do espectro do autismo não é a mesma coisa que deficiência intelectual, embora essas duas condições sejam frequentemente comórbidas. O DSM-5 especifica que os sintomas do transtorno do espectro do autismo não são causados ou explicados pela deficiência intelectual.
Problemas de vida causados pelo transtorno do espectro do autismo
O transtorno do espectro do autismo é referido na linguagem cotidiana como autismo; na verdade, o transtorno foi denominado “transtorno autista” em edições anteriores do DSM, e seus critérios diagnósticos eram muito mais restritos do que os do transtorno do espectro do autismo. O qualificador “espectro” no transtorno do espectro do autismo é usado para indicar que indivíduos com o transtorno podem apresentar uma variedade, ou espectro, de sintomas que variam em sua magnitude e gravidade: alguns graves, outros menos graves. A edição anterior do DSM incluiu um diagnóstico do transtorno de Asperger, geralmente reconhecido como uma forma menos grave de transtorno autista; indivíduos diagnosticados com transtorno de Asperger foram descritos como tendo inteligência média ou alta e um vocabulário forte, mas exibindo deficiências sociais interação e comunicação social, como falar apenas sobre seus interesses especiais (Wing, Gould, & Gillberg, 2011). No entanto, como a pesquisa não conseguiu demonstrar que o transtorno de Asperger difere qualitativamente do transtorno autista, o DSM-5 não o inclui, o que está gerando preocupações entre alguns pais de que seus filhos podem não ser mais elegíveis para serviços especiais (“Síndrome de Asperger caiu” 2012). Alguns indivíduos com transtorno do espectro do autismo, particularmente aqueles com melhores habilidades linguísticas e intelectuais, podem viver e trabalhar de forma independente quando adultos. No entanto, a maioria não o faz porque os sintomas permanecem suficientes para causar sérios prejuízos em muitas esferas da vida (APA, 2013).
Estimativas atuais da Rede de Monitoramento de Autismo e Deficiências do Desenvolvimento do Centro de Controle e Prevenção de Doenças indicam que 1 em cada 59 crianças nos Estados Unidos tem transtorno do espectro do autismo; o transtorno é 4 vezes mais comum entre meninos (1 em 38) do que em meninas (1 em 152) (Baio et al, 2018). As taxas de transtorno do espectro autista aumentaram dramaticamente desde a década de 1980. Por exemplo, a Califórnia registrou um aumento de 273% nos casos notificados de 1987 a 1998 (Byrd, 2002); entre 2000 e 2008, a taxa de diagnósticos de autismo nos Estados Unidos aumentou 78% (CDC, 2012). Embora seja difícil interpretar esse aumento, é possível que o aumento da prevalência seja resultado da ampliação do diagnóstico, do aumento dos esforços para identificar casos na comunidade e de uma maior conscientização e aceitação do diagnóstico. Além disso, os profissionais de saúde mental agora têm mais conhecimento sobre o transtorno do espectro do autismo e estão mais bem equipados para fazer o diagnóstico, mesmo em casos sutis (Novella, 2008).
Causas do transtorno do espectro do autismo
As causas exatas do transtorno do espectro do autismo permanecem desconhecidas, apesar dos enormes esforços de pesquisa nas últimas duas décadas (Meek, Lemery-Chalfant, Jahromi e Valiente, 2013). O autismo parece ser fortemente influenciado pela genética, já que gêmeos idênticos apresentam taxas de concordância de 60% a 90%, enquanto as taxas de concordância para gêmeos e irmãos fraternos são de 5% a 10% (Autism Genome Project Consortium, 2007). Muitos genes e mutações genéticas diferentes foram implicados no autismo (Meek et al., 2013). Entre os genes envolvidos estão aqueles importantes na formação de circuitos sinápticos que facilitam a comunicação entre diferentes áreas do cérebro (Gauthier et al., 2011). Acredita-se também que vários fatores ambientais estejam associados ao aumento do risco de transtorno do espectro do autismo, pelo menos em parte, porque contribuem para novas mutações. Esses fatores incluem exposição a poluentes, como emissões vegetais e mercúrio, residência urbana versus rural e deficiência de vitamina D (Kinney, Barch, Chayka, Napoleon e Munir, 2009).
Vacinação infantil e transtorno do espectro do autismo
No final da década de 1990, uma prestigiosa revista médica publicou um artigo supostamente mostrando que o autismo é desencadeado pela vacina MMR (sarampo, caxumba e rubéola). Essas descobertas foram muito controversas e chamaram muita atenção, desencadeando um fórum internacional sobre se as crianças deveriam ser vacinadas. Em uma reviravolta chocante, alguns anos depois, o artigo foi retirado pela revista que o publicou após evidências de fraudes e práticas antiéticas por parte do pesquisador principal. Apesar da retratação, a reportagem na mídia popular gerou preocupações sobre a persistência de uma possível ligação entre vacinas e autismo. Uma pesquisa recente com pais, por exemplo, descobriu que cerca de um terço dos entrevistados expressou essa preocupação (Kennedy, LaVail, Nowak, Basket, & Landry, 2011); e talvez temendo que seus filhos desenvolvam autismo, mais de 10% dos pais de crianças pequenas recusam ou atrasam a vacinação ( Dempsey et al., 2011). Alguns pais de crianças com autismo montaram uma campanha contra cientistas que refutaram a ligação entre vacina e autismo. Até políticos e várias celebridades conhecidas opinaram; por exemplo, a atriz Jenny McCarthy (que acreditava que uma vacinação causava o autismo de seu filho) foi coautora de um livro sobre o assunto. No entanto, não há evidências científicas de que exista uma ligação entre autismo e vacinas (Hughes, 2007). De fato, um estudo recente comparou o histórico de vacinação de 256 crianças com transtorno do espectro do autismo com o de 752 crianças de controle em três períodos de tempo durante os primeiros dois anos de vida (nascimento até 3 meses, nascimento até 7 meses e nascimento até 2 anos) (DeStefano, Price e Weintraub, 2013). No momento do estudo, as crianças tinham entre 6 e 13 anos e seus registros de vacinação prévia foram obtidos. Como as vacinas contêm imunógenos (substâncias que combatem infecções), os investigadores examinaram os registros médicos para ver quantos imunógenos as crianças receberam para determinar se as crianças que receberam mais imunógenos tinham maior risco de desenvolver transtorno do espectro do autismo. Os resultados deste estudo, uma parte dos quais é mostrada na Figura 15.19, demonstram claramente que a quantidade de imunógenos das vacinas recebidas durante os primeiros dois anos de vida não estava de forma alguma relacionada ao desenvolvimento do transtorno do espectro do autismo. Não há relação entre vacinas e transtornos do espectro do autismo.
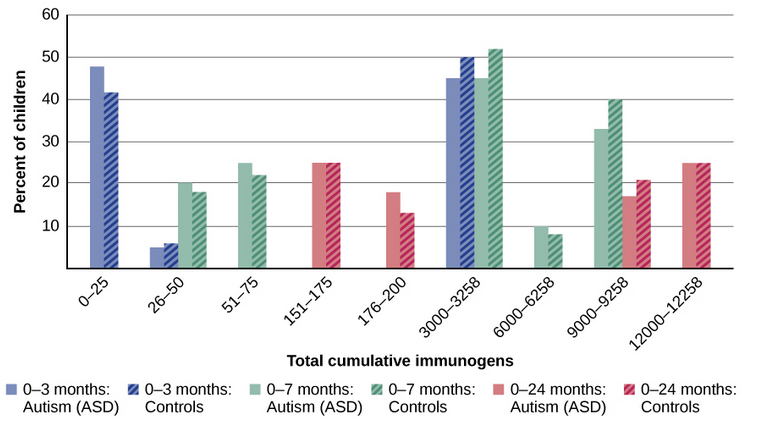
Por que a preocupação com as vacinas e o transtorno do espectro do autismo persiste? Desde a proliferação da Internet na década de 1990, os pais têm sido constantemente bombardeados com informações on-line que podem ser ampliadas e ganhar vida própria. O enorme volume de informações eletrônicas relacionadas ao transtorno do espectro do autismo, combinado com a dificuldade de compreender conceitos científicos complexos, pode tornar difícil separar boas pesquisas de ruins (Downs, 2008). Notavelmente, o estudo que alimentou a polêmica relatou que 8 em cada 12 crianças - de acordo com seus pais - desenvolveram sintomas consistentes com o transtorno do espectro do autismo logo após receberem a vacinação. Concluir que as vacinas causam transtorno do espectro do autismo nessa base, como muitos fizeram, é claramente incorreto por uma série de razões, entre as quais a correlação não implica causalidade, como você aprendeu.
Além disso, como foi o caso da dieta e do TDAH na década de 1970, a noção de que o transtorno do espectro do autismo é causado pela vacinação é atraente para alguns porque fornece uma explicação simples para essa condição. Como todos os transtornos, no entanto, não há explicações simples para o transtorno do espectro do autismo. Embora a pesquisa discutida acima tenha esclarecido suas causas, a ciência ainda está muito longe da compreensão completa do transtorno.

