20.5:荧光自身抗体技术
- Page ID
- 200280
学习目标
- 描述免疫荧光抗体测定与非荧光测定相比的好处
- 比较直接和间接荧光抗体测定
- 解释如何使用流式细胞仪来量化复杂的细胞类型混合物中存在的特定细胞亚群
- 解释如何使用荧光激活的细胞分选器来分离独特类型的细胞
通过将荧光标记物(氟原)附着在抗体的恒定区域上的荧光抗体(FA)技术,可以快速观察临床样本(如咽拭子或痰液)中的细菌,从而产生可快速使用、易于查看或测量的报告分子能够以高特异性与靶标标记物结合。 我们还可以标记细胞,使我们能够精确地量化细胞的特定亚群,甚至纯化这些亚集以供进一步研究。
与酶测定一样,FA方法可以是直接的,即标记的单克隆抗体结合抗原,也可以是间接方法,其中次级多克隆抗体结合对制备的抗原反应的患者抗体。 图 2.3.8 演示了这两种方法的应用。 FA 方法还用于自动细胞计数和分拣系统,以枚举或分离样本中带有标记的细胞亚群。
直接荧光抗体技术
直接荧光抗体 (DFA) 测试使用荧光标记的单克隆抗体来结合和照亮靶抗原。 DFA 检测对于快速诊断细菌性疾病特别有用。 例如,针对化脓性链球菌(A 组链球菌)的荧光标记抗体可用于通过咽拭子诊断为链球菌性喉炎。 诊断在短短几分钟内就准备就绪,患者甚至可以在离开诊所之前就开始服用抗生素。 DFA 技术还可用于诊断痰液样本中由肺炎支原体或嗜肺军团菌引起的肺炎(图\(\PageIndex{1}\))。 荧光抗体与显微镜载玻片上的细菌结合,允许使用荧光显微镜随时检测细菌。 因此,DFA 技术对于可视化某些难以从患者样本中分离或培养的细菌非常有价值。
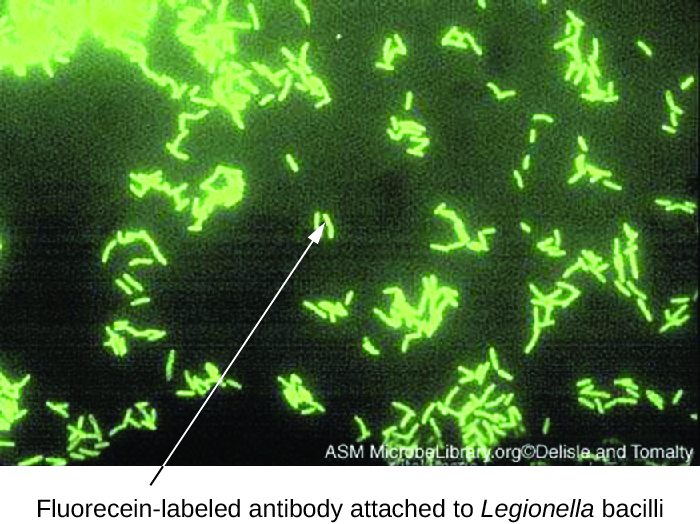
练习\(\PageIndex{1}\)
在直接荧光抗体测试中,荧光抗体与什么结合?
间接荧光抗体技术
间接荧光抗体 (IFA\(\PageIndex{2}\)) 测试(图)用于寻找患者血清中的抗体。 例如,用于诊断梅毒的IFA检测使用从实验动物身上分离出来的梅毒杆菌细胞(细菌无法在实验室培养基上生长)和在玻璃载玻片上制备的涂片。 患者血清分散在涂片上,如果存在抗密螺旋体抗体,则允许结合。 洗掉血清并添加二级抗体。 二级抗体是与氟原偶联的抗人免疫球蛋白。 在检查中,只有当梅毒杆菌被患者血清中的抗体结合时,它们才可见。
梅毒IFA测试为检测抗原抗体复合物中讨论的VDRL测试提供了重要的补充。 与IFA测试相比,VDRL更有可能产生假阳性反应;但是,VDRL是确定感染当前是否活跃的更好测试。
IFA测试也可用于诊断自身免疫性疾病。 例如,系统性红斑狼疮(SLE)(参见自身免疫性疾病)的特征是抗核抗体(ANA)的表达水平升高。 这些自身抗体可以针对各种DNA结合蛋白表达,甚至可以针对DNA本身表达。 由于自身免疫通常难以诊断,尤其是在疾病进展的早期,因此 ANA 检测可能是做出诊断和开始适当治疗的宝贵线索。
ANA 的 IFA 首先是将培养物中生长的细胞固定在玻璃载玻片上,并使其对抗体具有渗透性。 然后用患者血清的连续稀释液对载玻片进行孵育。 孵育后,清洗载玻片以去除未结合的蛋白质,并添加荧光抗体(与氟原偶联的抗人IgG)。 经过孵育和清洗后,可以检查细胞核周围是否有明显的荧光(图\(\PageIndex{3}\))。 血清中 ANA 的滴度由显示荧光的最高稀释度决定。 由于许多健康人表现为 ANA,美国风湿病学会建议,在出现涉及两个或更多器官系统的症状时,滴度必须至少为 1:40 才能被视为系统性红斑狼疮的征兆。 1
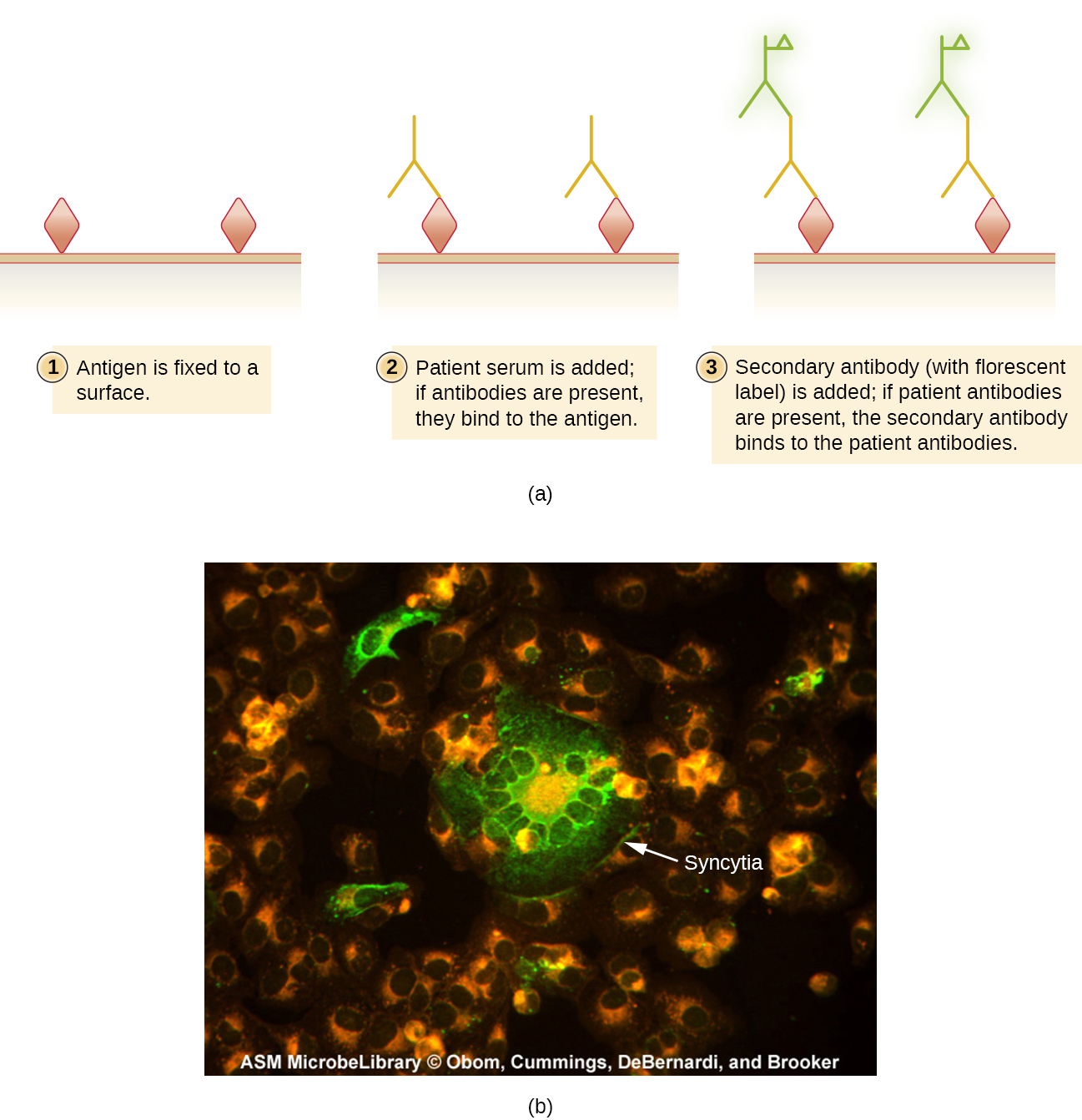
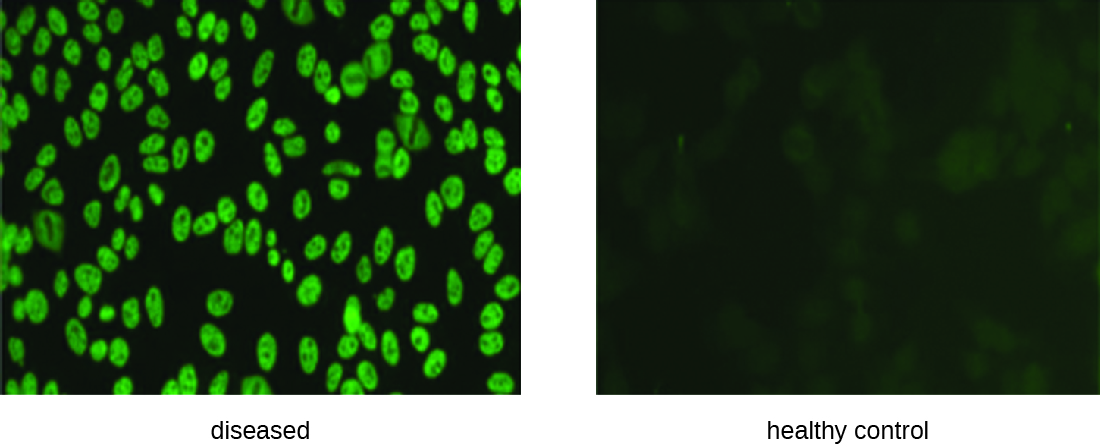
练习\(\PageIndex{2}\)
- 在间接荧光抗体测试中,荧光抗体与什么结合?
- ANA 测试在寻找什么?
流式细胞术
荧光标记的抗体可用于使用流式细胞术对复杂混合物中特定类型的细胞进行定量(图\(\PageIndex{4}\)),流式细胞计数是一种自动的细胞计数系统,可在荧光细胞通过窄管时一次检测一个细胞。 例如,在HIV感染中,了解患者血液中CD4 T细胞的水平非常重要;如果该数字低于每μL血液中的500,则患者更有可能获得机会性感染;低于每μL 200,患者根本无法产生有用的适应性免疫反应。 分析首先将混合细胞群体(例如来自捐赠者的白细胞)与特定于细胞亚群(例如抗CD4)的荧光标记单克隆抗体进行孵育。 一些实验通过在相应的单克隆抗体中添加不同的氟素来同时观察两个细胞标志物。 然后,通过狭窄的毛细管将细胞引入流式细胞仪,迫使细胞在单个文件中通过。 激光用于激活氟素。 荧光光向各个方向辐射,因此荧光探测器可以与入射激光成一定角度放置。
图中\(\PageIndex{4}\)显示了前向散射探测器前面的遮挡条,它可以防止激光击中探测器。 当细胞穿过激光棒时,前向散射探测器会检测到散射在遮光条周围的光。 散射光被转化为电压脉冲,细胞计数一个细胞。 来自标记细胞的荧光由侧向散射探测器检测。 光线穿过各种二向色镜,因此荧光团发出的光被正确的探测器接收。
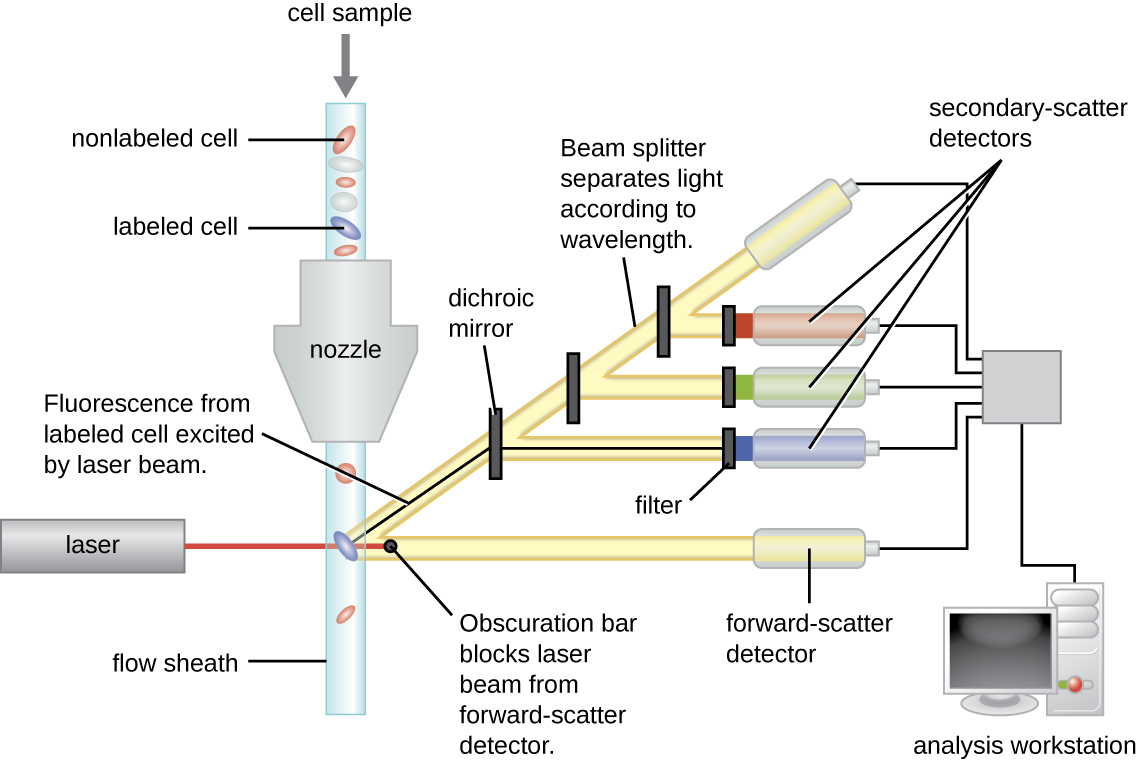
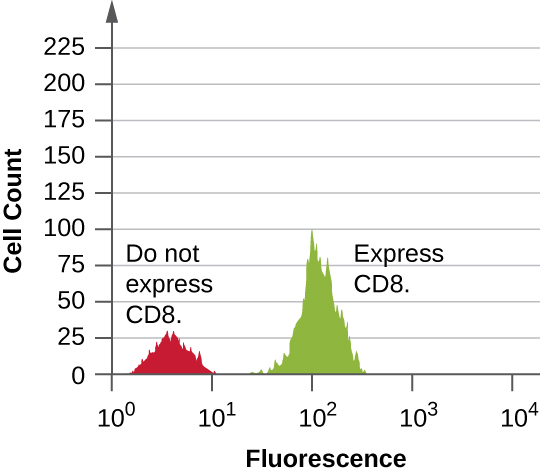
数据是从正向和侧向散射探测器收集的。 呈现这些数据的方法之一是以直方图的形式呈现。 正向散射放置在 y 轴上(表示像元数),侧向散射放置在 x 轴上(表示每个细胞的荧光)。 x 轴的缩放是对数的,因此沿轴每增加一个单位,荧光强度就会增加 10 倍。 该图\(\PageIndex{5}\)描绘了一个示例,其中将细胞培养物与附着在荧光团上的抗体结合以检测 CD8 细胞,然后通过流式细胞术进行分析。 直方图有两个峰值。 左边峰的荧光读数较低,代表不发荧光的细胞群(大约 30 个细胞)的子集;因此,它们不被抗体结合,因此不表达 CD8。 右边的峰具有更高的荧光读数,代表显示荧光的细胞群(大约 100 个细胞)的子集;因此,它们与抗体结合,因此确实表达 CD8。
练习\(\PageIndex{3}\)
- 流式细胞仪中激光的用途是什么?
- 在流式细胞仪的输出中,直方图下方的面积等于什么?
临床重点:分辨率
在通知所有1300名患者后,医院开始安排HIV筛查。 预约安排在患者最后一次住院至少3周后进行,以最大限度地降低假阴性的风险。 由于预计会出现一些误报,公共卫生医生为间接ELISA结果呈阳性的任何患者制定了咨询协议。
在1300名患者中,有8名使用ELISA检测呈阳性。 其中五项检测因免疫印迹检测阴性而失效,但其中一个免疫印迹呈阳性,证实患者确实感染了艾滋病毒。 剩下的两个西方污点不确定地回来了。 这些人必须接受第三次检测,即聚合酶链反应,以确认是否存在HIV序列。 幸运的是,两名患者的检测结果均为阴性。
至于唯一被证实感染艾滋病毒的患者,测试无法证明或反驳与前医院雇员损坏的注射器有任何关系。 即便如此,医院的保险仍将完全涵盖患者立即开始的治疗。
尽管我们现在有了通常可以有效控制艾滋病毒和艾滋病进展的药物,但仍然没有治愈方法。 如果不进行治疗,或者药物治疗方案失败,患者CD4辅助T细胞的数量将逐渐减少,从而导致所有适应性免疫功能严重受损。 即使是辅助T细胞数量的适度下降也可能导致免疫缺陷,使患者容易受到机会性感染。 为了监测患者辅助性T细胞的状态,医院将使用流式细胞术。 这种敏感测试使医生能够精确确定辅助性T细胞的数量,以便在辅助T细胞数量降至500个细胞/µL以下时他们可以调整治疗方法。
使用免疫荧光进行细胞分选
还可以对流式细胞仪和免疫荧光进行修改,将单个样本中的细胞分为纯化的细胞亚群,用于研究目的。 流式细胞仪的这种修改称为荧光激活细胞分选器(FACS)。 在 FACS 中,细胞发出的荧光诱导设备向含有该细胞的输送液滴施加电荷。 电荷特定于荧光光的波长,这允许通过这些不同的电荷进行差分分类。 分拣由静电偏转器完成,该静电偏转器将包含电池的带电液滴移到一个或另一个收集容器中。 该过程产生了高度纯化的细胞亚群。
FACS 的一个局限性是它只能在孤立的细胞上起作用。 因此,该方法可以对白细胞进行分类,因为它们是作为分离的细胞存在的。 但是对于组织中的细胞,只有当我们能够在不破坏细胞完整性的情况下切除组织并将其分离成单细胞(使用蛋白酶分裂细胞粘附分子)时,才能应用流式细胞术。 这种方法可用于肿瘤,但更常见的是,免疫组织化学和免疫细胞化学用于研究组织中的细胞。
练习\(\PageIndex{4}\)
在荧光活化细胞分选中,靶细胞的哪些特征允许它们被分离?
下表\(\PageIndex{1}\)比较了本节中讨论的荧光抗体技术的机制。
| 测定类型 | 机制 | 示例 |
|---|---|---|
| 直接荧光抗体 (DFA) | 使用氟原抗体偶联物标记患者样本中的细菌 | 可视化咽拭子中的嗜肺军团菌 |
| 间接荧光抗体 (IFA) | 检测专利血清中的疾病特异性抗体 | 诊断梅毒;检测狼疮和其他自身免疫性疾病的抗核抗体 (ANA) |
| 流式细胞术 | 用激光激发的氟抗体偶联标记物标记细胞膜;机器对细胞进行计数并记录相对荧光 | 计算样本中荧光标记的 CD4 或 CD8 细胞的数量 |
| 荧光活化细胞分选机 (FACS) | 流式细胞术的形式,既可以对细胞进行计数,又可以将它们物理分离成高荧光和低荧光细胞池 | 对癌细胞进行分类 |
关键概念和摘要
- 免疫荧光测定使用抗体-氟原偶联物照亮抗原,便于快速检测。
- 直接免疫荧光可用于检测痰液等临床样本中是否存在细菌。
- 间接免疫荧光检测患者血清中是否存在抗原特异性抗体。 荧光抗体与抗原特异性抗体结合,而不是与抗原结合。
- 使用间接免疫荧光测定来检测抗核抗体是诊断几种自身免疫性疾病的重要工具。
- 流式细胞术使用针对细胞膜蛋白的荧光单抗来量化复杂混合物中的特定细胞亚群。
- 荧光活化细胞分选器是流式细胞术的延伸,流式细胞术使用荧光强度将细胞物理分离为高荧光和低荧光群体。
脚注
- 1 Gill、James M.、ANNA M. Quisel、PETER V. Rocca 和 DENE T. Walters。 “系统性红斑狼疮的诊断。” 美国家庭医生 68,第 11 号(2003):2179-2186。


