2.4: فطريات الجهاز التنفسي
- Page ID
- 194841
أهداف التعلم
- حدد الفطريات الأكثر شيوعًا التي يمكن أن تسبب التهابات الجهاز التنفسي
- قارن الخصائص الرئيسية لأمراض فطرية محددة في الجهاز التنفسي
مسببات الأمراض الفطرية موجودة في كل مكان في البيئة. أظهرت الدراسات المصلية أن معظم الناس تعرضوا لمسببات الأمراض التنفسية الفطرية خلال حياتهم. ومع ذلك، فإن العدوى العرضية بهذه الميكروبات نادرة في الأفراد الأصحاء. هذا يدل على فعالية دفاعات الجهاز التنفسي لدينا. في هذا القسم، سوف نفحص بعض الفطريات التي يمكن أن تسبب التهابات الجهاز التنفسي.
داء النوسجات
داء النوسجات هو مرض فطري يصيب الجهاز التنفسي ويحدث بشكل شائع في وادي المسيسيبي بالولايات المتحدة وأجزاء من أمريكا الوسطى والجنوبية وأفريقيا وآسيا وأستراليا. العامل المسبب، هيستوبلازما كابسولات، هو فطر ثنائي الشكل. ينمو هذا الميكروب كعفن خيطي في البيئة ولكنه يحدث كخميرة ناشئة أثناء العدوى البشرية. المستودع الأساسي لهذا العامل الممرض هو التربة، خاصة في المواقع الغنية ببراز الخفافيش أو الطيور.
يُكتسب داء النوسجات عن طريق استنشاق جراثيم ميكروسكونية في الهواء؛ ولا ينتقل هذا المرض من إنسان إلى آخر. نسبة التعرض لمرض النوسجات مرتفعة في المناطق الموبوءة، حيث يعاني 60٪ - 90٪ من السكان من أجسام مضادة للبلازما، اعتمادًا على الموقع؛ 1 ومع ذلك، فإن عددًا قليلاً نسبيًا من الأفراد المعرضين للفطر يعانون بالفعل من الأعراض. الأشخاص الأكثر عرضة للإصابة هم الشباب وكبار السن والأشخاص الذين يعانون من نقص المناعة.
في العديد من النواحي، يشبه مسار هذا المرض مسار مرض السل. بعد الاستنشاق، تدخل الجراثيم إلى الرئتين ويتم بلعمتها بواسطة البلاعم السنخية. ثم تعيش الخلايا الفطرية وتتكاثر داخل هذه الخلايا البلعمية (انظر الشكل 5.3.2). تتسبب العدوى البؤرية في تكوين آفات حبيبية، مما قد يؤدي إلى تكلس يشبه مركبات غون لمرض السل، حتى في الحالات التي لا تظهر فيها أعراض. مثل مرض السل أيضًا، يمكن أن يصبح داء النوسجات مزمنًا ويمكن أن يحدث إعادة التنشيط، جنبًا إلى جنب مع انتشاره إلى مناطق أخرى من الجسم (مثل الكبد أو الطحال).
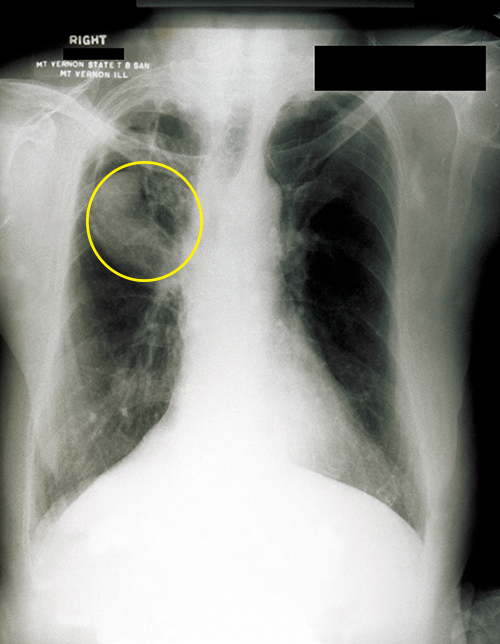
تشمل علامات وأعراض داء النوسجات الرئوي الحمى والصداع والضعف مع بعض الشعور بعدم الراحة في الصدر. غالبًا ما يعتمد التشخيص الأولي على الصور الشعاعية للصدر والثقافات المزروعة على وسائط انتقائية فطرية مثل أجار سكر العنب من Sabouraud. يمكن أيضًا استخدام التلوين المباشر للأجسام المضادة الفلورية وتلطيخ Giemsa للكشف عن هذا العامل الممرض. بالإضافة إلى ذلك، يمكن استخدام الاختبارات المصلية بما في ذلك مقايسة التثبيت التكميلية وحساسية الهستوبلازمين لتأكيد التشخيص. في معظم الحالات، تكون هذه العدوى ذاتية التقييد ولا يلزم العلاج المضاد للفطريات. ومع ذلك، في الأمراض المنتشرة، تكون العوامل المضادة للفطريات أمفوتيريسين B والكيتوكونازول فعالة؛ قد يكون الإيتراكونازول فعالًا في المرضى الذين يعانون من نقص المناعة، والذين يمكن أن يكون المرض أكثر خطورة لديهم.
التمارين\(\PageIndex{1}\)
- في أي بيئات يكون الشخص أكثر عرضة للإصابة بداء النوسجات؟
- حدد اثنين على الأقل من أوجه التشابه بين داء النوسجات والسل.
الكوكسيديوفيدوميكوسيس
تسبب العدوى بالفطر ثنائي الشكل Coccidioides immitis داء الكوكسيديوفيكوسيس. نظرًا لأن الميكروب مستوطن في وادي سان جواكين بكاليفورنيا، يُشار إلى المرض أحيانًا باسم حمى الوادي. توجد الأنواع ذات الصلة التي تسبب التهابات مماثلة في المناطق شبه القاحلة والقاحلة في جنوب غرب الولايات المتحدة والمكسيك وأمريكا الوسطى والجنوبية. 2
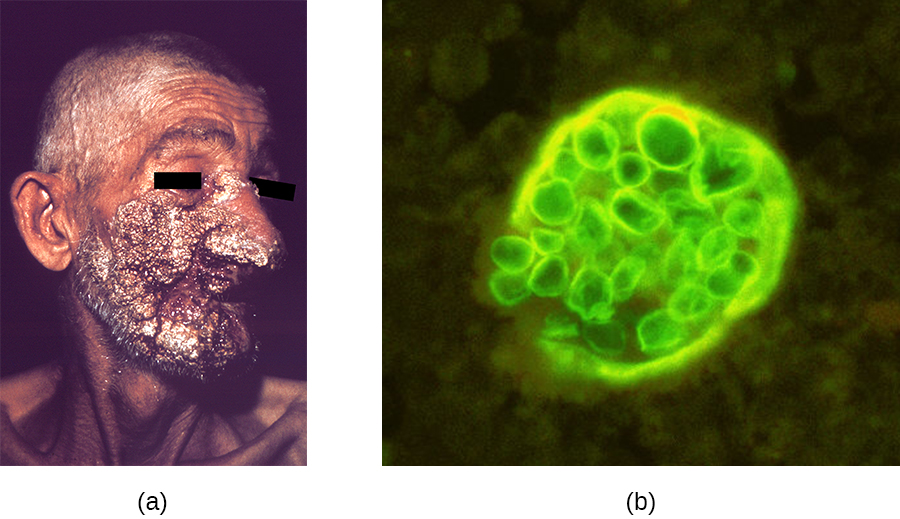
وكما هو الحال مع داء النوسجات، يُكتسب داء الكوكسيديودوميكوسيس عن طريق استنشاق الأبواغ الفطرية - في هذه الحالة، تتكون الأبواغ المفصلية عن طريق تجزئة الواصلة. بمجرد دخول الجسم، يتحول الفطر إلى كرات مليئة بالمسام الداخلية. معظم حالات عدوى C. immitis هي بدون أعراض ومحدودة ذاتيًا. ومع ذلك، يمكن أن تكون العدوى خطيرة جدًا للمرضى الذين يعانون من نقص المناعة. قد يتم نقل المسام الداخلية في الدم، مما ينشر العدوى ويؤدي إلى تكوين آفات حبيبية على الوجه والأنف (الشكل\(\PageIndex{1}\)). في الحالات الشديدة، يمكن أن تصاب الأعضاء الرئيسية الأخرى بالعدوى، مما يؤدي إلى مضاعفات خطيرة مثل التهاب السحايا القاتل.
يمكن تشخيص داء الكوكسيديودوميكوسيس عن طريق زراعة العينات السريرية. تنمو بكتيريا C. immitis بسهولة في الوسائط الفطرية المختبرية، مثل أجار دكستروز Sabouraud، عند 35 درجة مئوية (95 درجة فهرنهايت). ومع ذلك، فإن زراعة الفطريات أمر خطير إلى حد ما. C. immitis هي واحدة من أكثر مسببات الأمراض الفطرية المعدية المعروفة وقادرة على التسبب في التهابات مكتسبة في المختبر. في الواقع، حتى عام 2012، كان هذا الكائن الحي يعتبر «عاملًا مختارًا» للإرهاب البيولوجي وتم تصنيفه على أنه ميكروب BSL-3. غالبًا ما تستخدم الاختبارات المصلية لإنتاج الأجسام المضادة للتشخيص. على الرغم من أن الحالات الخفيفة لا تتطلب التدخل بشكل عام، يمكن علاج العدوى المنتشرة بالأدوية المضادة للفطريات عن طريق الوريد مثل الأمفوتريسين B.
لا تستبعد اختبارات RIDT السلبية التي أجراها جون الإنفلونزا، نظرًا لأن النتائج السلبية الكاذبة شائعة، ولكن لا يزال يتعين علاج عدوى الليجيونيلا بالعلاج بالمضادات الحيوية وهي الحالة الأكثر خطورة. تشخيص جون جيد، شريطة أن يجد الطبيب علاجًا بالمضادات الحيوية تستجيب له العدوى.
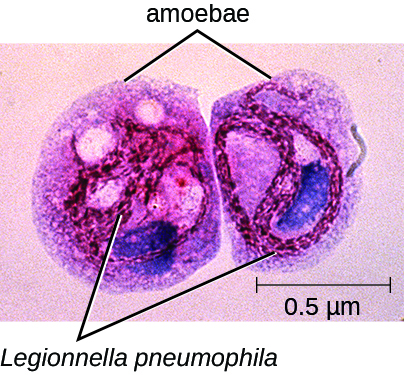
بينما كان جون يخضع للعلاج، قام ثلاثة من الموظفين من متجر تحسين المنزل أيضًا بإبلاغ العيادة بأعراض مشابهة جدًا. كان الثلاثة أكبر من 55 عامًا وكان لديهم مستضد الليجيونيلا في بولهم؛ كما تم عزل L. pneumophila من البلغم. تم إرسال فريق من وزارة الصحة إلى متجر تحسين المنزل لتحديد مصدر محتمل لهذه العدوى. وكشف تحقيقهم أنه قبل حوالي 3 أسابيع، كان نظام تكييف الهواء في المتجر، والذي كان موجودًا حيث تناول الموظفون الغداء، يخضع للصيانة. تم عزل L. pneumophila من لفائف التبريد في نظام تكييف الهواء ولوحظ وجود L. pneumophila داخل الخلايا في الأميبات في عينات من الماء المكثف من لفائف التبريد أيضًا (الشكل\(\PageIndex{2}\)). توفر الأميبات الحماية لبكتيريا الليجيونيلا ومن المعروف أنها تعزز قدرتها على الإمراضية. 3
في أعقاب العدوى، طلب المتجر تنظيفًا شاملاً لنظام تكييف الهواء ونفذ برنامج صيانة دورية لمنع نمو الأغشية الحيوية داخل برج التبريد. كما استعرضوا الممارسات في منشآتهم الأخرى.
بعد شهر من الراحة في المنزل، تعافى جون من إصابته بما يكفي للعودة إلى العمل، كما فعل الموظفون الثلاثة الآخرون في المتجر. ومع ذلك، عانى جون من الخمول وآلام المفاصل لأكثر من عام بعد علاجه.
داء الفطار الأرومي
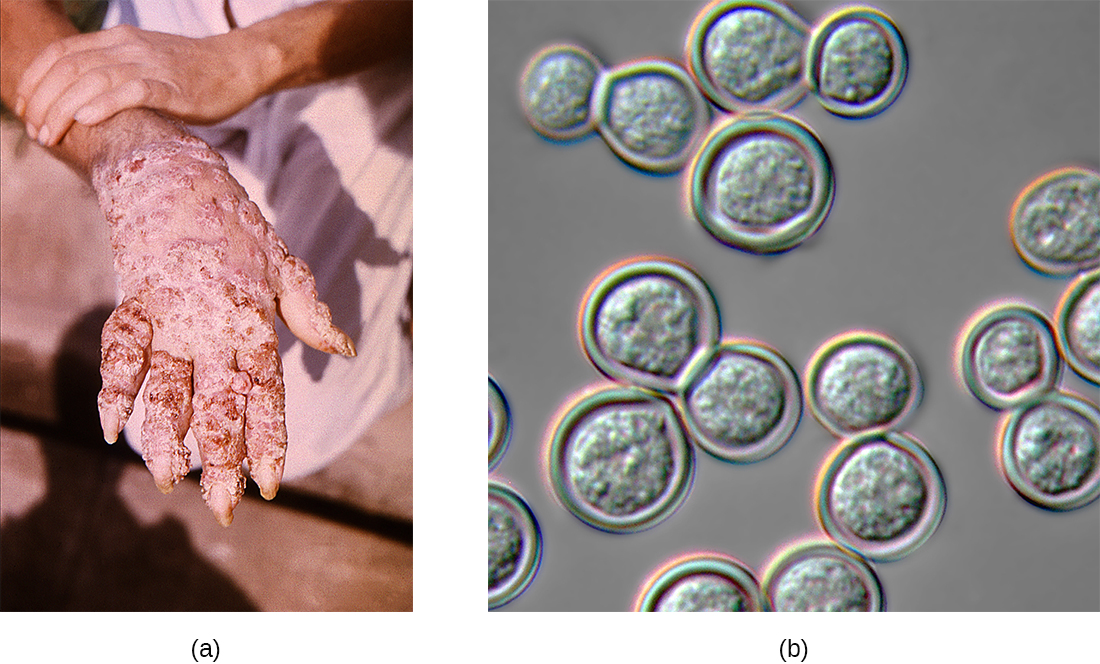
يعد داء الفطار الأرومي مرضًا نادرًا يسببه فطر آخر ثنائي الشكل، وهو التهاب الجلد الأرومي. مثل الهستوبلازما والكوكاسيديويد، تستخدم Blastomyces التربة كخزان، ويمكن استنشاق الجراثيم الفطرية من التربة المضطربة. عادةً ما يسبب الشكل الرئوي من داء البرمة أعراضًا خفيفة تشبه الإنفلونزا وهو مقيد ذاتيًا. ومع ذلك، يمكن أن ينتشر في الأشخاص الذين يعانون من نقص المناعة، مما يؤدي إلى مرض جلدي مزمن مع آفات تحت الجلد على الوجه واليدين (الشكل\(\PageIndex{3}\)). تصبح هذه الآفات الجلدية في النهاية متقشرة ومتغيرة اللون ويمكن أن تؤدي إلى تشوه الندوب. يُعد داء الفطار الأرومي الجهازي أمرًا نادرًا، ولكن إذا تُرك دون علاج، فإنه دائمًا ما يكون مميتًا.
يمكن إجراء التشخيص الأولي للفطار الأرومي الرئوي من خلال ملاحظة أشكال الخميرة الناشئة المميزة في عينات البلغم. تتوفر الآن أيضًا اختبارات مستضد البول المتاحة تجاريًا. تشمل الاختبارات التأكيدية الإضافية المقايسات المصلية مثل اختبارات الانتشار المناعي أو EIA. تستجيب معظم حالات داء الفطار الأرومي جيدًا لعلاجات الأمفوتريسين بور الكيتوكونازول.
الفطار المخاطي
تتسبب مجموعة متنوعة من الفطريات بالترتيب الذي تتسبب فيه الأغشية المخاطية في الإصابة بالفطريات المخاطية، وهو مرض فطري نادر. وتشمل هذه قوالب الخبز، مثل Rhizopus و Mucor؛ الأنواع الأكثر شيوعًا هي Rhizopus arrhizus (oryzae) (انظر الشكل 5.3.4). يمكن لهذه الفطريات استعمار العديد من الأنسجة المختلفة في المرضى الذين يعانون من نقص المناعة، ولكنها غالبًا ما تصيب الجلد أو الجيوب الأنفية أو الرئتين.
على الرغم من أن معظم الناس يتعرضون بانتظام للعوامل المسببة للفطريات المخاطية، إلا أن العدوى في الأفراد الأصحاء نادرة. عادة ما يحدث التعرض للجراثيم من البيئة عن طريق الاستنشاق، ولكن يمكن أن تصيب الجراثيم الجلد أيضًا من خلال الجرح أو الجهاز الهضمي إذا تم تناولها. يؤثر داء الغشاء المخاطي التنفسي في المقام الأول على الأفراد الذين يعانون من نقص المناعة، مثل مرضى السرطان أو أولئك الذين خضعوا لعملية زرع. 4
بعد استنشاق الجراثيم، تنمو الفطريات عن طريق توسيع الأنابيب إلى أنسجة المضيف. يمكن أن تحدث العدوى في كل من الجهاز التنفسي العلوي والسفلي. داء الغشاء المخاطي الدماغي هو عدوى تصيب الجيوب الأنفية والدماغ. تشمل الأعراض الصداع والحمى وتورم الوجه والاحتقان ونخر الأنسجة مما يسبب آفات سوداء في تجويف الفم. يُعد داء الغشاء المخاطي الرئوي عدوى تصيب الرئتين؛ وتشمل الأعراض الحمى والسعال وألم الصدر وضيق التنفس. في الحالات الشديدة، قد تنتشر العدوى وتشمل الجهاز العصبي المركزي، مما يؤدي إلى الغيبوبة والوفاة. 5
يمكن أن يكون تشخيص الفطار المخاطي أمرًا صعبًا. في الوقت الحالي، لا توجد اختبارات مصلية أو قائمة على PCR متاحة لتحديد هذه العدوى. يجب فحص عينات خزعة الأنسجة بحثًا عن وجود مسببات الأمراض الفطرية. ومع ذلك، غالبًا ما يصعب تمييز العوامل المسببة عن الفطريات الخيطية الأخرى. عادةً ما يتم علاج العدوى عن طريق إعطاء الأمفوتريسين B عن طريق الوريد، وتتم إزالة العدوى السطحية عن طريق التنضير الجراحي. نظرًا لأن المرضى غالبًا ما يعانون من نقص المناعة، فإن العدوى الثانوية الفيروسية والبكتيرية تتطور بشكل شائع. تختلف معدلات الوفيات اعتمادًا على موقع الإصابة والفطريات المسببة وعوامل أخرى، لكن دراسة حديثة وجدت أن معدل الوفيات الإجمالي يبلغ 54٪. 6
التمارين\(\PageIndex{2}\)
- قارن بين طرق انتقال الفطار الكروكيدي والفطار الأرومي والفطار المخاطي.
- بشكل عام، ما هي أكثر خطورة: الأشكال الرئوية أو المنتشرة لهذه العدوى؟
داء الرشاشيات
الرشاشيات هي فطر خيطي شائع يوجد في التربة والحطام العضوي. لقد تعرض الجميع تقريبًا لهذا العفن، ولكن عدد قليل جدًا من الناس يصابون بالمرض. ومع ذلك، في المرضى الذين يعانون من نقص المناعة، قد يصبح الرشاشيات ثابتًا ويسبب داء الرشاشيات. يمكن أن يؤدي استنشاق الجراثيم إلى ردود فعل تحسسية تشبه الربو. تشمل الأعراض عادة ضيق التنفس والصفير والسعال وسيلان الأنف والصداع. يمكن أن تتكون الكرات الفطرية، أو الرشاشيات، عندما تتجمع مستعمرات الضفيرة في الرئتين (الشكل\(\PageIndex{4}\)). يمكن أن تغزو الخيوط الفطرية أنسجة المضيف، مما يؤدي إلى نزيف رئوي وسعال دموي. في الحالات الشديدة، قد يتطور المرض إلى شكل منتشر غالبًا ما يكون مميتًا. غالبًا ما ينتج الموت عن الالتهاب الرئوي أو نزيف الدماغ.
يتطلب التشخيص المختبري عادةً صورًا شعاعية للصدر وفحصًا مجريًا لعينات الأنسجة والسوائل التنفسية. تتوفر الاختبارات المصلية لتحديد مستضدات الرشاشيات. بالإضافة إلى ذلك، يمكن إجراء اختبار جلدي لتحديد ما إذا كان المريض قد تعرض للفطر. يشبه هذا الاختبار اختبار Mantoux tuberculin الجلدي المستخدم لمرض السل. يُعالج داء الرشاشيات بعوامل مضادة للفطريات عن طريق الحقن الوريدي، بما في ذلك إيتراكونازول وفوريكونازول. يمكن إدارة أعراض الحساسية بالكورتيكوستيرويدات لأن هذه الأدوية تثبط جهاز المناعة وتقلل الالتهاب. ومع ذلك، في حالات العدوى المنتشرة، يجب إيقاف الكورتيكوستيرويدات للسماح بحدوث استجابة مناعية وقائية.
الالتهاب الرئوي المتكيسات الرئوية
يحدث نوع من الالتهاب الرئوي يسمى الالتهاب الرئوي المتكيسات الرئوية (PCP) بسبب الالتهاب الرئوي الكيسي الرئوي. كان يُعتقد سابقًا أن هذا الكائن الحي هو بروتوزوان، وكان يُطلق عليه سابقًا P. carinii ولكن تم إعادة تصنيفه على أنه فطر وأعيد تسميته بناءً على التحليلات البيوكيميائية والجينية. يُعد الالتهاب الرئوي سببًا رئيسيًا للالتهاب الرئوي في المرضى الذين يعانون من متلازمة نقص المناعة المكتسب (الإيدز) ويمكن رؤيته في المرضى الآخرين المعرضين للخطر والأطفال المبتسرين. تؤدي عدوى الجهاز التنفسي إلى الحمى والسعال وضيق التنفس. يمكن أن يكون تشخيص هذه العدوى صعبًا. عادة ما يتم تحديد الكائن الحي عن طريق الفحص المجهري لعينات الأنسجة والسوائل من الرئتين (الشكل\(\PageIndex{5}\)). يتوفر اختبار قائم على PCR للكشف عن P. jirovecii في المرضى الذين يعانون من أعراض الإيدز. أفضل علاج لهذه العدوى هو الدواء المركب تريميثوبريم-سلفاميثوكسازول (TMP/SMZ). غالبًا ما يكون لعقاقير السلفا هذه تأثيرات ضارة، لكن الفوائد تفوق هذه المخاطر. غالبًا ما تكون عدوى PCP قاتلة إذا تُركت دون علاج.
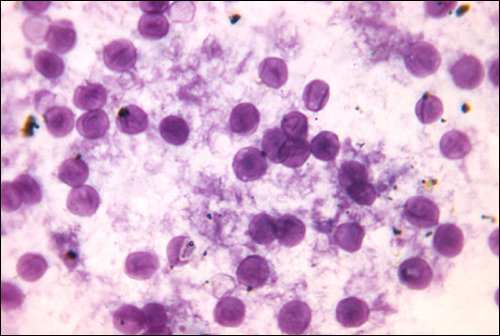
داء الكريبتوكوكوس
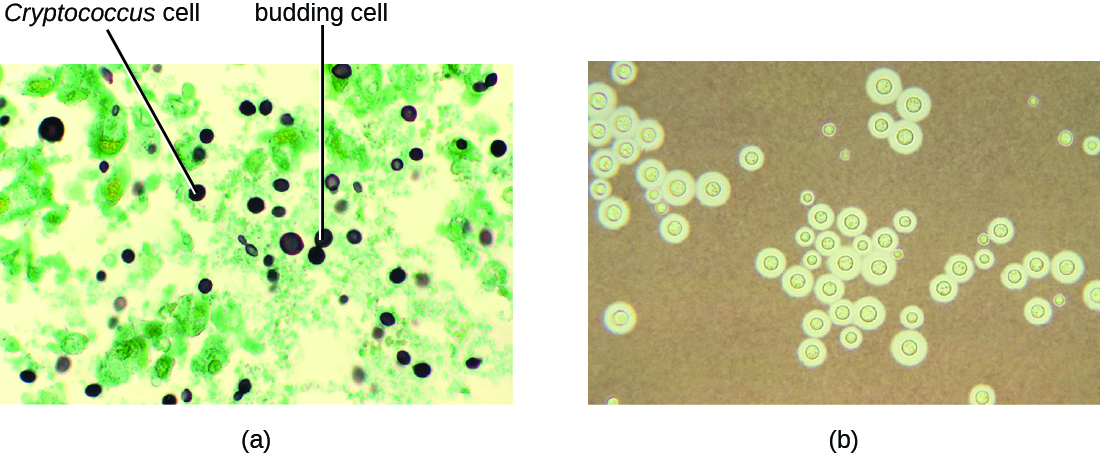
تسبب العدوى بالخميرة المغلفة Cryptococcus neoformans داء الكريبتوكوكوسيس هذه الفطريات موجودة في كل مكان في التربة ويمكن عزلها عن براز الطيور. يُصاب الأشخاص الذين يعانون من نقص المناعة عن طريق استنشاق المسامات الباسيدية الموجودة في الأيروسولات. تمكّنها كبسولة السكاريد السميكة المحيطة بهذه الميكروبات من تجنب التخلص من البلاعم السنخية. تشمل الأعراض الأولية للعدوى الحمى والتعب والسعال الجاف. في المرضى الذين يعانون من نقص المناعة، غالبًا ما تنتشر العدوى الرئوية إلى الدماغ. ينتج عن التهاب السحايا الناتج الصداع والحساسية للضوء والارتباك. غالبًا ما تكون هذه العدوى قاتلة إذا تركت دون علاج.
غالبًا ما يتم تشخيص عدوى المكورات الخفية بناءً على الفحص المجهري لأنسجة الرئة أو سوائل النخاع الشوكي. يمكن استخدام مستحضرات الحبر الهندية (الشكل\(\PageIndex{6}\)) لتصور الكبسولات الواسعة التي تحيط بخلايا الخميرة. الاختبارات المصلية متاحة أيضًا لتأكيد التشخيص. عادةً ما يُستخدم الأمفوتريسين B، مع فلوسيتوزين، في العلاج الأولي للعدوى الرئوية. Amphotericin B هو دواء مضاد للفطريات واسع الطيف يستهدف أغشية الخلايا الفطرية. يمكن أن يؤثر أيضًا سلبًا على الخلايا المضيفة وينتج آثارًا جانبية. لهذا السبب، يجب على الأطباء الموازنة بعناية بين مخاطر وفوائد العلاجات لدى هؤلاء المرضى. نظرًا لصعوبة القضاء على عدوى المكورات الخفية، يحتاج المرضى عادةً إلى تناول الفلوكونازول لمدة تصل إلى 6 أشهر بعد العلاج بالأمفوتريسين B والفلوسيتوزين لإزالة الفطريات. تعد عدوى المكورات الخفية أكثر شيوعًا بين الأشخاص الذين يعانون من نقص المناعة، مثل المصابين بالإيدز. يحتاج هؤلاء المرضى عادةً إلى علاج قمعي مدى الحياة للسيطرة على هذه العدوى الفطرية.
التمارين\(\PageIndex{3}\)
- ما هي الفئات الأكثر عرضة لخطر الإصابة بالالتهاب الرئوي المتكيسة الرئوية أو الكريبتوكوكوسيس؟
- لماذا تكون هذه العدوى قاتلة إذا تركت دون علاج؟
الأمراض الفطرية في الجهاز التنفسي
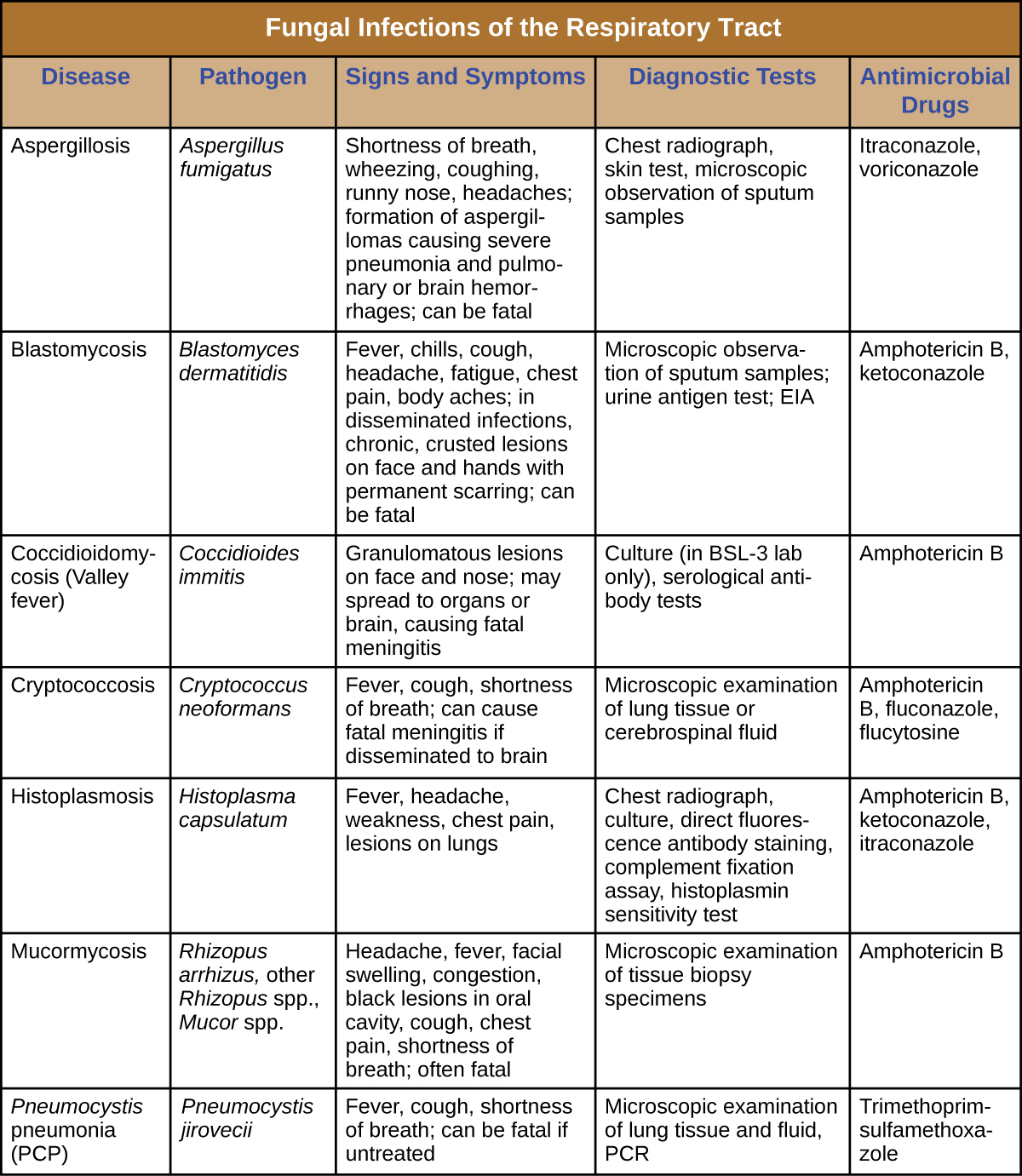
تحدث معظم الفطريات التنفسية بسبب الفطريات التي تعيش في البيئة. تنتقل هذه العدوى بشكل عام عن طريق استنشاق الجراثيم الفطرية ولا يمكن أن تنتقل بين البشر. بالإضافة إلى ذلك، لا يكون الأشخاص الأصحاء عمومًا عرضة للعدوى حتى عند التعرض؛ تكون الفطريات خبيثة فقط بما يكفي لإثبات العدوى في المرضى المصابين بفيروس نقص المناعة البشرية أو الإيدز أو أي حالة أخرى تضر بالدفاعات المناعية. \(\PageIndex{7}\)يلخص الشكل ميزات الفطريات التنفسية المهمة.
المفاهيم الأساسية والملخص
- نادرًا ما تسبب مسببات الأمراض الفطرية أمراض الجهاز التنفسي لدى الأفراد الأصحاء، ولكن استنشاق الجراثيم الفطرية يمكن أن يسبب الالتهاب الرئوي الحاد والالتهابات الجهازية في المرضى الذين يعانون من نقص المناعة.
- يمكن للأدوية المضادة للفطريات مثل الأمفوتريسين B السيطرة على معظم التهابات الجهاز التنفسي الفطرية.
- يحدث داء النوسجات بسبب العفن الذي ينمو في التربة الغنية بفضلات الطيور أو الخفافيش. يصاب عدد قليل من الأفراد المعرضين للمرض بالمرض، ولكن الأفراد الضعفاء معرضون للإصابة. تنمو الخلايا المعدية الشبيهة بالخميرة داخل الخلايا البلعمية.
- يُكتسب داء الكوكسيديودوميكوسيس أيضًا من التربة، وفي بعض الأفراد، سيسبب آفات على الوجه. قد تصيب الحالات القصوى الأعضاء الأخرى، مما يتسبب في الوفاة.
- عادةً ما ينتج داء الفطار الأرومي، وهو مرض نادر تسببه فطريات التربة، عدوى رئوية خفيفة ولكن يمكن أن ينتشر في الأشخاص الذين يعانون من نقص المناعة. تكون الحالات الجهازية قاتلة إذا لم يتم علاجها.
- داء الغشاء المخاطي هو مرض نادر تسببه الفطريات من رتبة Mucorales. يؤثر بشكل أساسي على الأشخاص الذين يعانون من نقص المناعة تتضمن العدوى نمو الغدة النخامية في الأنسجة المصابة ويمكن أن تؤدي إلى الوفاة في بعض الحالات.
- يصيب داء الرشاشيات، الذي يسببه فطر التربة الشائع الرشاشيات، الأشخاص الذين يعانون من نقص المناعة. قد تعيق كرات الهايفال وظائف الرئة ويمكن أن يتسبب نمو الضفيرة في الأنسجة في حدوث تلف. يمكن أن تؤدي الأشكال المنشورة إلى الموت.
- يحدث الالتهاب الرئوي المتكيسات الرئوية بسبب فطر P. jirovecii. تم العثور على المرض في مرضى الإيدز وغيرهم من الأفراد الذين يعانون من نقص المناعة. علاجات السلفا الدوائية لها آثار جانبية، ولكن الحالات غير المعالجة قد تكون قاتلة.
- سبب داء الكريبتوكوكوكوس نيوفورمانز هو داء الكريبتوكوكوس قد تنتقل عدوى الرئة إلى الدماغ، مما يسبب التهاب السحايا، الذي يمكن أن يكون مميتًا.
الحواشي
- 1 ني مانوس وآخرون. «التباين الجغرافي في انتشار حساسية الهستوبلازمين.» صندوق القرص 29، رقم 6 (1956): 649-668.
- 2 دكتور هوسبنتال. «الكوكسيدوميكوسيس». ميدسكيب. 2015. http://emedicine.medscape.com/article/215978-overview. تم الوصول إليه في 7 يوليو 2016.
- 3 HY لاو و NJ Ashbolt. «دور الأغشية الحيوية والبروتوزوا في التسبب في الليجيونيلا: الآثار المترتبة على مياه الشرب.» مجلة علم الأحياء الدقيقة التطبيقية 107 رقم 2 (2009): 368-378.
- 4 مراكز للسيطرة على الأمراض والوقاية منها. «الأمراض الفطرية. تعريف داء الغشاء المخاطي». 2015 http://www.cdc.gov/fungal/diseases/m...efinition.html. تم الوصول إليه في 7 يوليو 2016.
- 5 مراكز للسيطرة على الأمراض والوقاية منها. «الأمراض الفطرية. أعراض داء الغشاء المخاطي». 2015 http://www.cdc.gov/fungal/diseases/m... /symptoms.html. تم الوصول إليه في 7 يوليو 2016.
- 6 مم رودن وآخرون. «علم الأوبئة ونتائج زيجوميكوسيس: مراجعة 929 حالة تم الإبلاغ عنها.» الأمراض المعدية السريرية 41 رقم 5 (2005): 634-653.


