23.6: זיהומים פרוטוזואנים של מערכת הרבייה
- Page ID
- 209310
מטרות למידה
- זהה את הפתוגן הפרוטוזואני הנפוץ ביותר הגורם לזיהומים במערכת הרבייה
- סיכמו את המאפיינים החשובים של טריכומוניאזיס
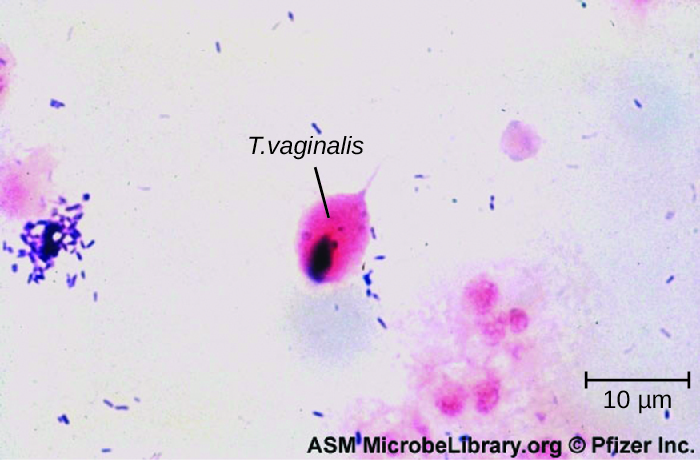
רק מין פרוטוזואי עיקרי אחד גורם לזיהומים במערכת האורגניטלית. טריכומוניאזיס, או "טריך", הוא ה- STI הלא-ויראלי הנפוץ ביותר ונגרם על ידי פרוטוזואן מסומן Trichomonas vaginalis. ל- T. vaginalis יש קרום גלי ובאופן כללי צורה אמבואידית כאשר הוא מחובר לתאים בנרתיק. בתרבות, יש לו צורה אליפסה.
T. vaginalis נמצא בדרך כלל במיקרוביוטה הרגילה של הנרתיק. בדומה לפתוגנים נרתיקיים אחרים, זה יכול לגרום לדלקת הנרתיק כאשר יש הפרעה למיקרוביוטה הרגילה. הוא נמצא רק כטרופוזויט ואינו יוצר ציסטות. T. vaginalis יכול להיצמד לתאים באמצעות דבקים כגון ליפוגליקנים; יש לו גם גורמי ארסיות אחרים על פני התא, כולל טטרספנינים המעורבים בהידבקות תאים, תנועתיות ופלישת רקמות. בנוסף, T. vaginalis מסוגל לפגוציטוזה של חיידקים אחרים מהמיקרוביוטה הרגילה, ולתרום להתפתחות חוסר איזון החיובי לזיהום.
גברים ונשים כאחד יכולים לפתח טריכומוניאזיס. גברים הם בדרך כלל אסימפטומטיים, ולמרות שנשים נוטות יותר לפתח תסמינים, הן לרוב גם אסימפטומטיות. כאשר הסימפטומים מתרחשים, הם אופייניים של דלקת השתן. גברים חווים גירוד, גירוי, הפרשות מהפין ושריפה לאחר מתן שתן או שפיכה. נשים חוות דיסוריה; גירוד, צריבה, אדמומיות וכאב באיברי המין; והפרשות מהנרתיק. הזיהום עלול להתפשט גם לצוואר הרחם. זיהום מגביר את הסיכון להעברה או לרכישת HIV וקשור לסיבוכים בהריון כמו לידה מוקדמת.
הערכה מיקרוסקופית של mounts רטוב היא שיטה זולה ונוחה של אבחון, אבל הרגישות של שיטה זו היא נמוכה (איור\(\PageIndex{1}\)). בדיקת הגברה של חומצת גרעין (NAAT) מועדפת בשל הרגישות הגבוהה שלה. שימוש בתושבות רטובות ואז NAAT למי שבודק בתחילה שלילי הוא אפשרות אחת לשיפור הרגישות. ניתן להשיג דגימות עבור NAAT באמצעות דגימות שתן, נרתיק או אנדוקרוויאלי לנשים ועם מטליות שתן ושופכה לגברים. כמו כן, ניתן להשתמש בשיטות אחרות כגון OSOM Trichomonas Rapid Test (בדיקה אימונוכרומטוגרפית המזהה אנטיגן) ובדיקת בדיקת DNA למספר מינים הקשורים לדלקת הנרתיק (מבחן הזיהוי המיקרוביאלי Affirm VPII הנדון בסעיף 23.5). 1 T. vaginalis מתגלה לעיתים בבדיקת פאפ, אך הדבר אינו נחשב לאבחון בגלל שיעורים גבוהים של תוצאות חיוביות ושליליות שגויות. הטיפול המומלץ לטריכומוניאזיס הוא מטרונידזול דרך הפה או טינידזול. יש להתייחס גם לשותפים מיניים.
תרגיל \(\PageIndex{1}\)
מהם התסמינים של טריכומוניאזיס?
מחלות מין ופרטיות
עבור STIs רבים, זה נפוץ ליצור קשר ולטפל שותפים מיניים של המטופל. זה חשוב במיוחד כאשר הופיעה מחלה חדשה, כמו כאשר HIV הפך נפוץ יותר בשנות השמונים. אבל כדי ליצור קשר עם שותפים מיניים, יש צורך לקבל את המידע האישי שלהם מן המטופל. זה מעלה שאלות קשות. במקרים מסוימים, מסירת המידע עשויה להיות מביכה או קשה עבור המטופל, למרות שמניעת מידע כזה עלולה לסכן את בן/בת הזוג המיניים שלהם.
שיקולים משפטיים מסבכים עוד יותר מצבים כאלה. חוק ניידות ואחריות ביטוח בריאות (HIPPA), שהועבר לחוק בשנת 1996, קובע את הסטנדרטים להגנה על מידע המטופל. זה דורש מעסקים המשתמשים במידע בריאותי, כגון חברות ביטוח וספקי שירותי בריאות, לשמור על סודיות קפדנית של רישומי המטופלים. פנייה לשותפים המיניים של המטופל עלולה אפוא להפר את זכויות הפרטיות של המטופל אם האבחנה של המטופל מתגלה כתוצאה מכך.
מנקודת מבט אתית, מה חשוב יותר: זכויות הפרטיות של המטופל או זכותו של בן הזוג המיני לדעת שהם עלולים להיות בסיכון למחלה המועברת במגע מיני? האם התשובה תלויה בחומרת המחלה או שהכללים אוניברסליים? נניח שהרופא יודע את זהותו של בן הזוג המיני אך המטופל אינו רוצה ליצור קשר עם אותו אדם. האם תהיה זו הפרה של כללי HIPPA ליצור קשר עם האדם ללא הסכמת המטופל?
שאלות הקשורות לפרטיות המטופלים מסתבכות עוד יותר כאשר מתמודדים עם חולים קטינים. מתבגרים עשויים להימנע מלדון בהתנהגותם המינית או בבריאותם עם איש מקצוע בתחום הבריאות, במיוחד אם הם מאמינים שאנשי מקצוע בתחום הבריאות יספרו להוריהם. זה משאיר בני נוער רבים בסיכון ללקות בזיהום לא מטופל או לחוסר מידע כדי להגן על עצמם ועל בני זוגם. מצד שני, הורים עשויים להרגיש שיש להם זכות לדעת מה קורה עם ילדם. כיצד רופאים צריכים להתמודד עם זה? האם תמיד צריך לספר להורים גם אם המתבגר רוצה סודיות? האם זה משפיע על האופן שבו הרופא צריך להתמודד עם הודעה על בן זוג מיני?
בדרך כלל מטפלים בקנדידיאזיס בנרתיק באמצעות תרופות אנטי-פטרייתיות מקומיות כמו בוטוקונאזול, מיקרונזול, קלוטרימזול, טיקונוזולה, ניסטטין או פלוקונאזול דרך הפה. עם זאת, חשוב להיות זהירים בבחירת טיפול לשימוש במהלך ההריון. הרופא של נדיה המליץ על טיפול בקלוטרימזול מקומי. תרופה זו מסווגת כתרופה בקטגוריה B על ידי ה- FDA לשימוש בהריון, ונראה כי אין עדות לפגיעה, לפחות בשליש השני או השלישי להריון. בהתבסס על מצבה הספציפי של נדיה, הרופא שלה חשב שהוא מתאים לשימוש לטווח קצר מאוד למרות שהיא עדיין בשליש הראשון. לאחר שבעה ימים של טיפול, זיהום השמרים של נדיה התבהר. היא המשיכה בהריון רגיל וילדה תינוק בריא כעבור שמונה חודשים.
רמות גבוהות יותר של הורמונים במהלך ההריון יכולות לשנות את הרכב המיקרוביוטה האופייני ואת האיזון בנרתיק, מה שמוביל לשיעורים גבוהים של זיהומים כמו קנדידה או וגינוזיס. לטיפול מקומי יש אחוזי הצלחה של 80-90%, כאשר רק מספר קטן של מקרים גורמים לזיהומים חוזרים או מתמשכים. טיפול ארוך טווח או לסירוגין יעיל בדרך כלל במקרים אלה.
זיהומים בדרכי הרבייה הפטרייתיות והפרוטוזואניות
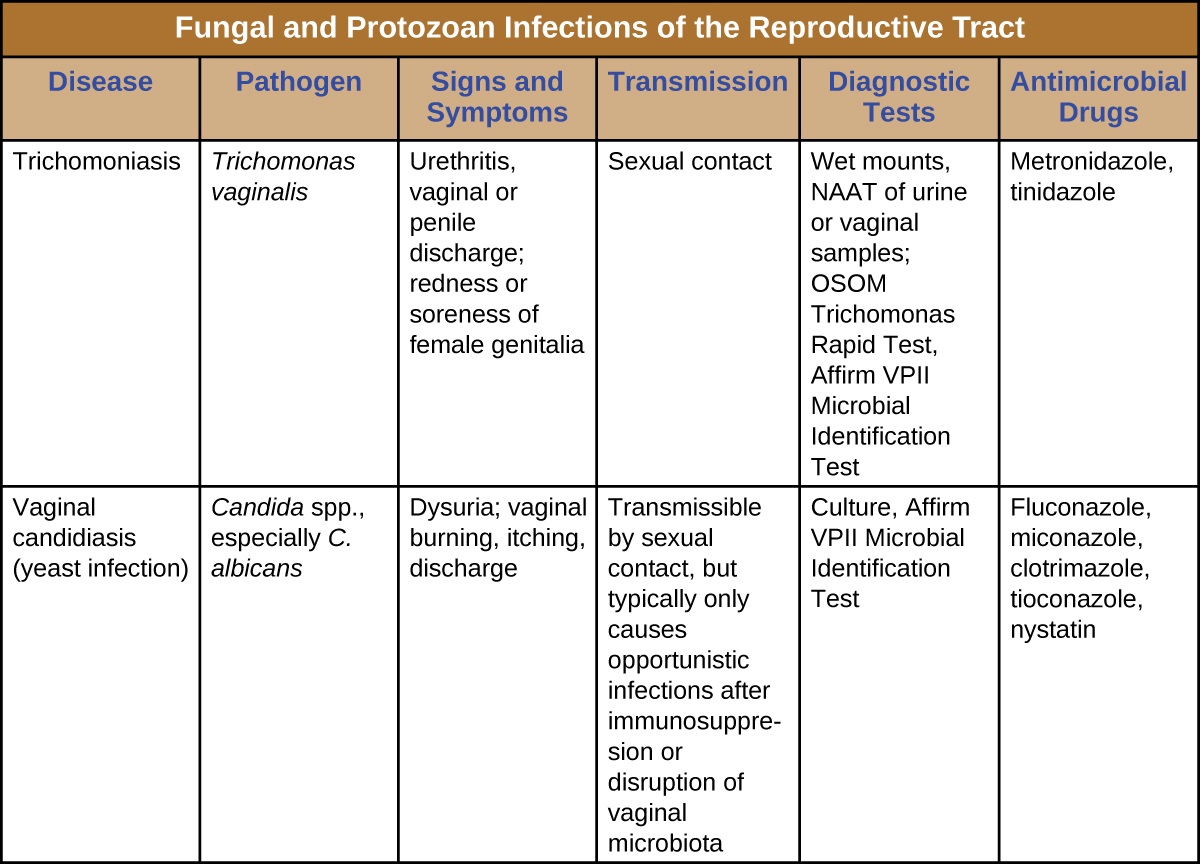
איור \(\PageIndex{2}\) מסכם את התכונות החשובות ביותר של קנדידה ו trichomoniasis.
קח חידון מקוון לסקירת זיהומים המועברים במגע מיני.
מושגי מפתח וסיכום
- טריכומוניאזיס הוא STI שכיח הנגרם על ידי טריכומונאס וגינליס.
- T. vaginalis נפוץ ברמות נמוכות במיקרוביוטה הרגילה.
- טריכומוניאזיס הוא לעתים קרובות אסימפטומטי. כאשר התסמינים מתפתחים, טריכומוניאזיס גורם לאי נוחות בשתן, גירוי, גירוד, צריבה, פריקה מהפין (אצל גברים) והפרשות מהנרתיק (אצל נשים).
- טריכומוניאזיס מטופל בתרופות האנטי-פלגלטים טינידזול ומטרונידזול.
הערות שוליים
- 1 איגוד מעבדות בריאות הציבור. "התקדמות בזיהוי מעבדה של טריכומונאס וגינליס", 2013. http://www.aphl.org/AboutAPHL/public... -vaginalis.pdf.


