43.4: Controle hormonal da reprodução humana
- Page ID
- 182104
Habilidades para desenvolver
- Descreva os papéis dos hormônios reprodutivos masculinos e femininos
- Discuta a interação dos ciclos ovariano e menstrual
- Descreva o processo da menopausa
Os ciclos reprodutivos humanos masculinos e femininos são controlados pela interação de hormônios do hipotálamo e da hipófise anterior com hormônios dos tecidos e órgãos reprodutivos. Em ambos os sexos, o hipotálamo monitora e causa a liberação de hormônios da glândula pituitária. Quando o hormônio reprodutivo é necessário, o hipotálamo envia um hormônio liberador de gonadotrofina (GnRH) para a hipófise anterior. Isso causa a liberação do hormônio folículo estimulante (FSH) e do hormônio luteinizante (LH) da hipófise anterior para o sangue. Observe que o corpo deve atingir a puberdade para que as glândulas supra-renais liberem os hormônios que devem estar presentes para que o GnRH seja produzido. Embora o FSH e o LH tenham o nome de suas funções na reprodução feminina, eles são produzidos em ambos os sexos e desempenham papéis importantes no controle da reprodução. Outros hormônios têm funções específicas nos sistemas reprodutivos masculino e feminino.
hormonas masculinas
No início da puberdade, o hipotálamo causa a liberação de FSH e LH no sistema masculino pela primeira vez. O FSH entra nos testículos e estimula as células de Sertoli a começarem a facilitar a espermatogênese usando feedback negativo, conforme ilustrado na Figura\(\PageIndex{1}\). O LH também entra nos testículos e estimula as células intersticiais de Leydig a produzir e liberar testosterona nos testículos e no sangue.
A testosterona, o hormônio responsável pelas características sexuais secundárias que se desenvolvem no homem durante a adolescência, estimula a espermatogênese. Essas características sexuais secundárias incluem o aprofundamento da voz, o crescimento dos pelos faciais, axilares e pubianos e o início do desejo sexual.
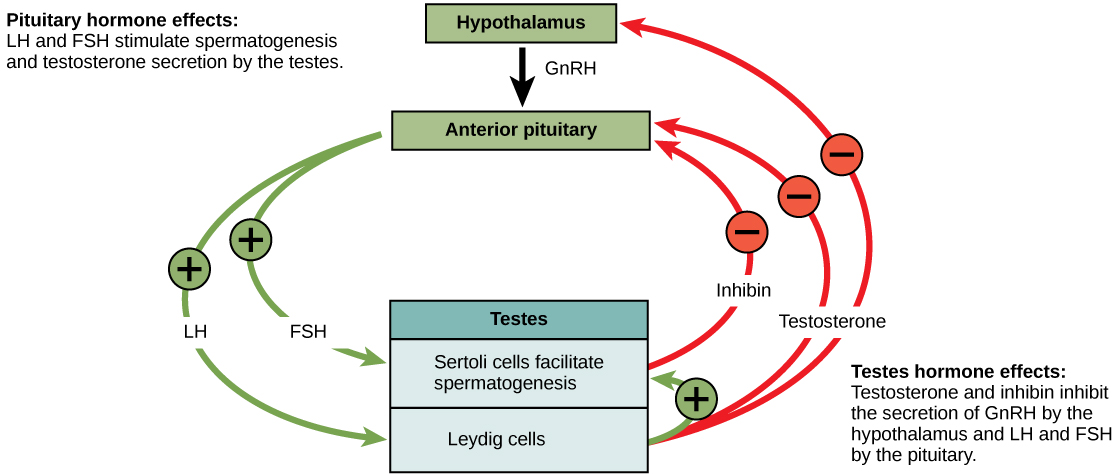
Um sistema de feedback negativo ocorre no homem com níveis crescentes de testosterona atuando no hipotálamo e na hipófise anterior para inibir a liberação de GnRH, FSH e LH. As células de Sertoli produzem o hormônio inibina, que é liberado no sangue quando a contagem de espermatozóides é muito alta. Isso inibe a liberação de GnRH e FSH, o que fará com que a espermatogênese diminua. Se a contagem de espermatozóides atingir 20 milhões/ml, as células de Sertoli cessam a liberação de inibina e a contagem de espermatozóides aumenta.
hormonas femininas
O controle da reprodução em fêmeas é mais complexo. Assim como no homem, os hormônios hipofisários anteriores causam a liberação dos hormônios FSH e LH. Além disso, os estrogênios e a progesterona são liberados dos folículos em desenvolvimento. O estrogênio é o hormônio reprodutivo em mulheres que auxilia no crescimento endometrial, ovulação e absorção de cálcio; também é responsável pelas características sexuais secundárias das mulheres. Isso inclui desenvolvimento mamário, alargamento dos quadris e um período mais curto necessário para a maturação óssea. A progesterona auxilia no crescimento endometrial e na inibição da liberação de FSH e LH.
Nas mulheres, a FSH estimula o desenvolvimento de óvulos, chamados óvulos, que se desenvolvem em estruturas chamadas folículos. As células foliculares produzem o hormônio inibina, que inibe a produção de FSH. O LH também desempenha um papel no desenvolvimento dos óvulos, na indução da ovulação e na estimulação da produção de estradiol e progesterona pelos ovários. Estradiol e progesterona são hormônios esteróides que preparam o corpo para a gravidez. O estradiol produz características sexuais secundárias nas mulheres, enquanto o estradiol e a progesterona regulam o ciclo menstrual.
O ciclo ovariano e o ciclo menstrual
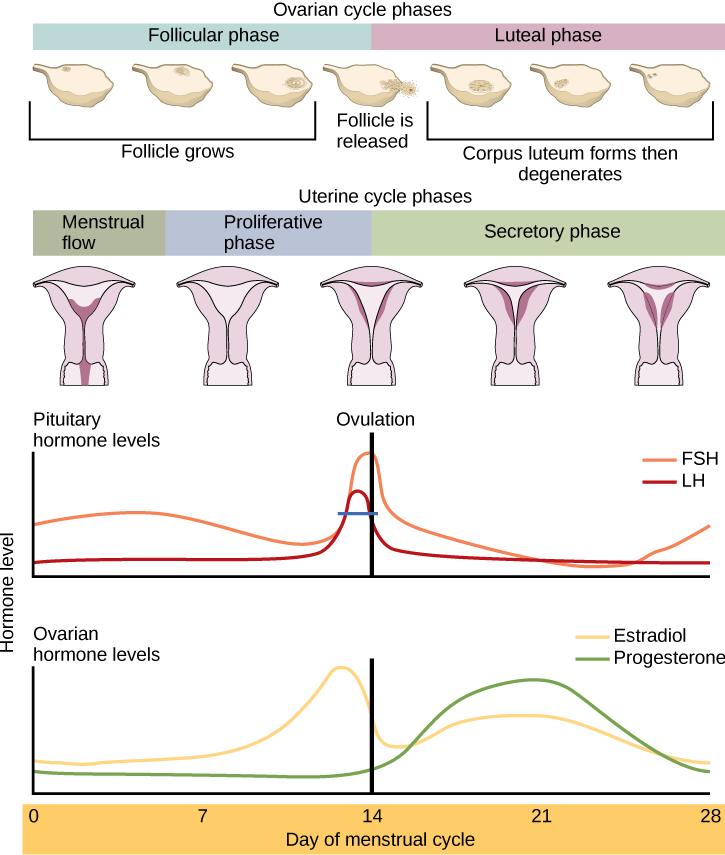
O ciclo ovariano rege a preparação dos tecidos endócrinos e a liberação dos óvulos, enquanto o ciclo menstrual rege a preparação e manutenção do revestimento uterino. Esses ciclos ocorrem simultaneamente e são coordenados ao longo de um ciclo de 22 a 32 dias, com uma duração média de 28 dias.
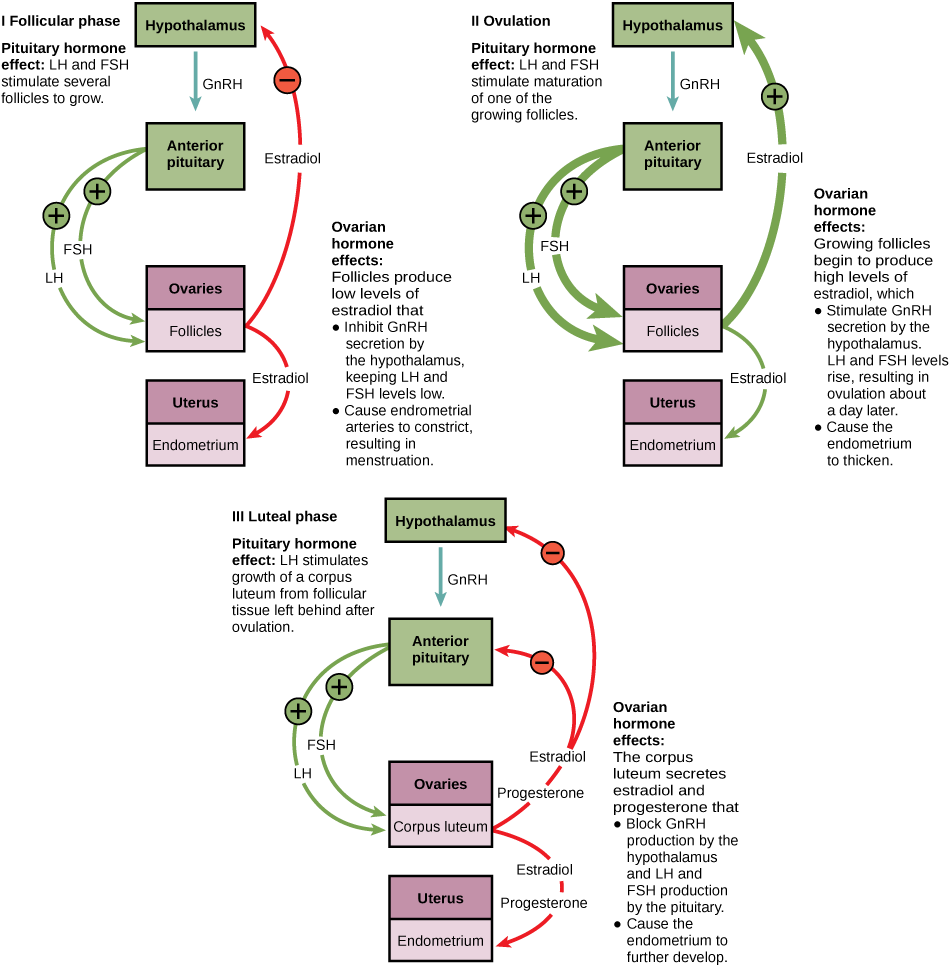
A primeira metade do ciclo ovariano é a fase folicular mostrada na Figura\(\PageIndex{2}\). O aumento lento dos níveis de FSH e LH causa o crescimento dos folículos na superfície do ovário. Esse processo prepara o óvulo para a ovulação. Conforme os folículos crescem, eles começam a liberar estrogênios e um baixo nível de progesterona. A progesterona mantém o endométrio para ajudar a garantir a gravidez. A viagem pela trompa de Falópio leva cerca de sete dias. Nesse estágio de desenvolvimento, chamado de mórula, existem 30 a 60 células. Se a implantação da gravidez não ocorrer, o revestimento será removido. Após cerca de cinco dias, os níveis de estrogênio aumentam e o ciclo menstrual entra na fase proliferativa. O endométrio começa a crescer novamente, substituindo os vasos sanguíneos e as glândulas que se deterioraram durante o final do último ciclo.
Conexão artística
Qual das seguintes afirmações sobre a regulação hormonal do ciclo reprodutivo feminino é falsa?
- O LH e o FSH são produzidos na hipófise, e o estradiol e a progesterona são produzidos nos ovários.
- O estradiol e a progesterona secretados pelo corpo lúteo fazem com que o endométrio engrosse.
- Tanto a progesterona quanto o estradiol são produzidos pelos folículos.
- A secreção de GnRH pelo hipotálamo é inibida por baixos níveis de estradiol, mas estimulada por altos níveis de estradiol.
Pouco antes do meio do ciclo (aproximadamente dia 14), o alto nível de estrogênio faz com que o FSH e especialmente o LH aumentem rapidamente e depois caiam. O pico do LH causa a ovulação: o folículo mais maduro, como o mostrado na Figura\(\PageIndex{3}\), rompe e libera seu óvulo. Os folículos que não se romperam degeneram e seus óvulos são perdidos. O nível de estrogênio diminui quando os folículos extras degeneram.
Após a ovulação, o ciclo ovariano entra em sua fase lútea, ilustrada na Figura,\(\PageIndex{4}\) e o ciclo menstrual entra em sua fase secretora, ambas entre o dia 15 e 28. As fases lútea e secretora referem-se a alterações no folículo rompido. As células do folículo sofrem alterações físicas e produzem uma estrutura chamada corpo lúteo. O corpo lúteo produz estrogênio e progesterona. A progesterona facilita o crescimento do revestimento uterino e inibe a liberação de mais FSH e LH. O útero está sendo preparado para aceitar um óvulo fertilizado, caso ele ocorra durante esse ciclo. A inibição de FSH e LH impede que outros óvulos e folículos se desenvolvam, enquanto a progesterona está elevada. O nível de estrogênio produzido pelo corpo lúteo aumenta para um nível estável nos próximos dias.
Se nenhum óvulo fertilizado for implantado no útero, o corpo lúteo degenera e os níveis de estrogênio e progesterona diminuem. O endométrio começa a degenerar à medida que os níveis de progesterona caem, iniciando o próximo ciclo menstrual. A diminuição da progesterona também permite que o hipotálamo envie GnRH para a hipófise anterior, liberando FSH e LH e reiniciando os ciclos. A figura compara\(\PageIndex{4}\) visualmente os ciclos ovariano e uterino, bem como os níveis hormonais proporcionais.
Conexão artística
Qual das seguintes afirmações sobre o ciclo menstrual é falsa?
- Os níveis de progesterona aumentam durante a fase lútea do ciclo ovariano e a fase secretora do ciclo uterino.
- A menstruação ocorre logo após o pico dos níveis de LH e FSH.
- A menstruação ocorre após a queda dos níveis de progesterona.
- Os níveis de estrogênio aumentam antes da ovulação, enquanto os níveis de progesterona aumentam depois.
Menopausa
À medida que as mulheres se aproximam dos 40 aos 50 anos, seus ovários começam a perder a sensibilidade ao FSH e ao LH. Os períodos menstruais se tornam menos frequentes e finalmente cessam; isso é menopausa. Ainda existem óvulos e folículos em potencial nos ovários, mas sem a estimulação da FSH e do LH, eles não produzirão um óvulo viável para ser liberado. O resultado disso é a incapacidade de ter filhos.
Os efeitos colaterais da menopausa incluem ondas de calor, sudorese intensa (especialmente à noite), dores de cabeça, perda de cabelo, dores musculares, secura vaginal, insônia, depressão, ganho de peso e mudanças de humor. O estrogênio está envolvido no metabolismo do cálcio e, sem ele, os níveis sanguíneos de cálcio diminuem. Para reabastecer o sangue, o cálcio é perdido do osso, o que pode diminuir a densidade óssea e levar à osteoporose. A suplementação de estrogênio na forma de terapia de reposição hormonal (TRH) pode prevenir a perda óssea, mas a terapia pode ter efeitos colaterais negativos. Embora se pense que a TRH ofereça alguma proteção contra câncer de cólon, osteoporose, doenças cardíacas, degeneração macular e possivelmente depressão, seus efeitos colaterais negativos incluem aumento do risco de: derrame ou ataque cardíaco, coágulos sanguíneos, câncer de mama, câncer de ovário, câncer de endométrio, doença da vesícula biliar e possivelmente demência.
Conexão de carreira: Endocrinologista reprodutivo
Um endocrinologista reprodutivo é um médico que trata uma variedade de distúrbios hormonais relacionados à reprodução e infertilidade em homens e mulheres. Os distúrbios incluem problemas menstruais, infertilidade, perda de gravidez, disfunção sexual e menopausa. Os médicos podem usar medicamentos para fertilidade, cirurgias ou técnicas de reprodução assistida (ART) em sua terapia. A TARV envolve o uso de procedimentos para manipular o óvulo ou o espermatozóide para facilitar a reprodução, como a fertilização in vitro.
Os endocrinologistas reprodutivos passam por um extenso treinamento médico, primeiro em uma residência de quatro anos em obstetrícia e ginecologia, depois em uma bolsa de estudos de três anos em endocrinologia reprodutiva. Para ser certificado nesta área, o médico deve passar por exames escritos e orais em ambas as áreas.
Resumo
Os ciclos reprodutivos masculino e feminino são controlados por hormônios liberados do hipotálamo e da hipófise anterior, bem como por hormônios dos tecidos e órgãos reprodutivos. O hipotálamo monitora a necessidade dos hormônios FSH e LH produzidos e liberados da hipófise anterior. O FSH e o LH afetam as estruturas reprodutivas, causando a formação de espermatozóides e a preparação dos óvulos para liberação e possível fertilização. No homem, o FSH e o LH estimulam as células de Sertoli e as células intersticiais de Leydig nos testículos para facilitar a produção de espermatozóides. As células de Leydig produzem testosterona, que também é responsável pelas características sexuais secundárias dos homens. Nas mulheres, o FSH e o LH causam a produção de estrogênio e progesterona. Eles regulam o sistema reprodutor feminino, que é dividido em ciclo ovariano e ciclo menstrual. A menopausa ocorre quando os ovários perdem a sensibilidade ao FSH e ao LH e os ciclos reprodutivos femininos diminuem até parar.
Conexões artísticas
Figura\(\PageIndex{2}\): Qual das seguintes afirmações sobre a regulação hormonal do ciclo reprodutivo feminino é falsa?
- O LH e o FSH são produzidos na hipófise, e o estradiol e a progesterona são produzidos nos ovários.
- O estradiol e a progesterona secretados pelo corpo lúteo fazem com que o endométrio engrosse.
- Tanto a progesterona quanto o estradiol são produzidos pelos folículos.
- A secreção de GnRH pelo hipotálamo é inibida por baixos níveis de estradiol, mas estimulada por altos níveis de estradiol.
- Responda
-
C
Figura\(\PageIndex{4}\): Qual das seguintes afirmações sobre o ciclo menstrual é falsa?
- Os níveis de progesterona aumentam durante a fase lútea do ciclo ovariano e a fase secretora do ciclo uterino.
- A menstruação ocorre logo após o pico dos níveis de LH e FSH.
- A menstruação ocorre após a queda dos níveis de progesterona.
- Os níveis de estrogênio aumentam antes da ovulação, enquanto os níveis de progesterona aumentam depois.
- Responda
-
B
Glossário
- estrogênio
- hormônio reprodutivo em mulheres que auxilia no crescimento endometrial, ovulação e absorção de cálcio
- hormônio folículo estimulante (FSH)
- hormônio reprodutivo que causa produção de espermatozóides em homens e desenvolvimento folicular em mulheres
- hormônio liberador de gonadotrofina (GnRH)
- hormônio do hipotálamo que causa a liberação de FSH e LH da hipófise anterior
- inibina
- hormônio produzido pelas células de Sertoli; fornece feedback negativo ao hipotálamo no controle da liberação de FSH e GnRH
- célula intersticial de Leydig
- célula em túbulos seminíferos que produz testosterona
- hormônio luteinizante (LH)
- hormônio reprodutivo em homens e mulheres, causa produção de testosterona em homens e ovulação e lactação em mulheres
- menopausa
- perda da capacidade reprodutiva em mulheres devido à diminuição da sensibilidade dos ovários à FSH e LH
- ciclo menstrual
- ciclo de degradação e crescimento do endométrio
- ciclo ovariano
- ciclo de preparação do óvulo para ovulação e conversão do folículo no corpo lúteo
- ovulação
- liberação do óvulo pelo folículo mais maduro
- progesterona
- hormônio reprodutivo em mulheres; auxilia no crescimento endometrial e na inibição da liberação de FSH e LH
- Célula de Sertoli
- célula nos túbulos seminíferos que auxilia no desenvolvimento de espermatozóides e produz inibina
- testosterona
- hormônio reprodutivo em homens que auxilia na produção de espermatozóides e promove características sexuais secundárias


