20.2 : Débit sanguin, tension artérielle et résistance
- Page ID
- 195513
Objectifs d'apprentissage
- Distinguer la pression systolique, la pression diastolique, la pression pulsée et la pression artérielle moyenne
- Décrire la mesure clinique du pouls et de la pression artérielle
- Identifier et discuter de cinq variables influant sur le débit sanguin artériel et la pression artérielle
- Discutez de plusieurs facteurs affectant la circulation sanguine dans le système veineux.
Le flux sanguin fait référence au mouvement du sang à travers un vaisseau, un tissu ou un organe et est généralement exprimé en termes de volume de sang par unité de temps. Elle est initiée par la contraction des ventricules du cœur. La contraction ventriculaire permet d'éjecter le sang dans les artères principales, ce qui entraîne le flux des régions où la pression est plus élevée vers les régions où la pression est plus faible, lorsque le sang entre en contact avec des artères et des artérioles plus petites, puis des capillaires, puis des veinules et des veines du système veineux. Cette section traite d'un certain nombre de variables critiques qui contribuent à la circulation sanguine dans tout le corps. Il aborde également les facteurs qui entravent ou ralentissent la circulation sanguine, un phénomène connu sous le nom de résistance.
Comme indiqué précédemment, la pression hydrostatique est la force exercée par un fluide sous l'effet de la traction gravitationnelle, généralement contre la paroi du récipient dans lequel il se trouve. L'une des formes de pression hydrostatique est la pression artérielle, c'est-à-dire la force exercée par le sang sur les parois des vaisseaux sanguins ou des cavités du cœur. La pression artérielle peut être mesurée dans les capillaires et les veines, ainsi que dans les vaisseaux de la circulation pulmonaire ; toutefois, le terme pression artérielle sans descripteur spécifique fait généralement référence à la pression artérielle systémique, c'est-à-dire à la pression du sang circulant dans les artères de la circulation systémique. En pratique clinique, cette pression est mesurée en mm Hg et est généralement obtenue à l'aide de l'artère brachiale du bras.
Composantes de la pression artérielle
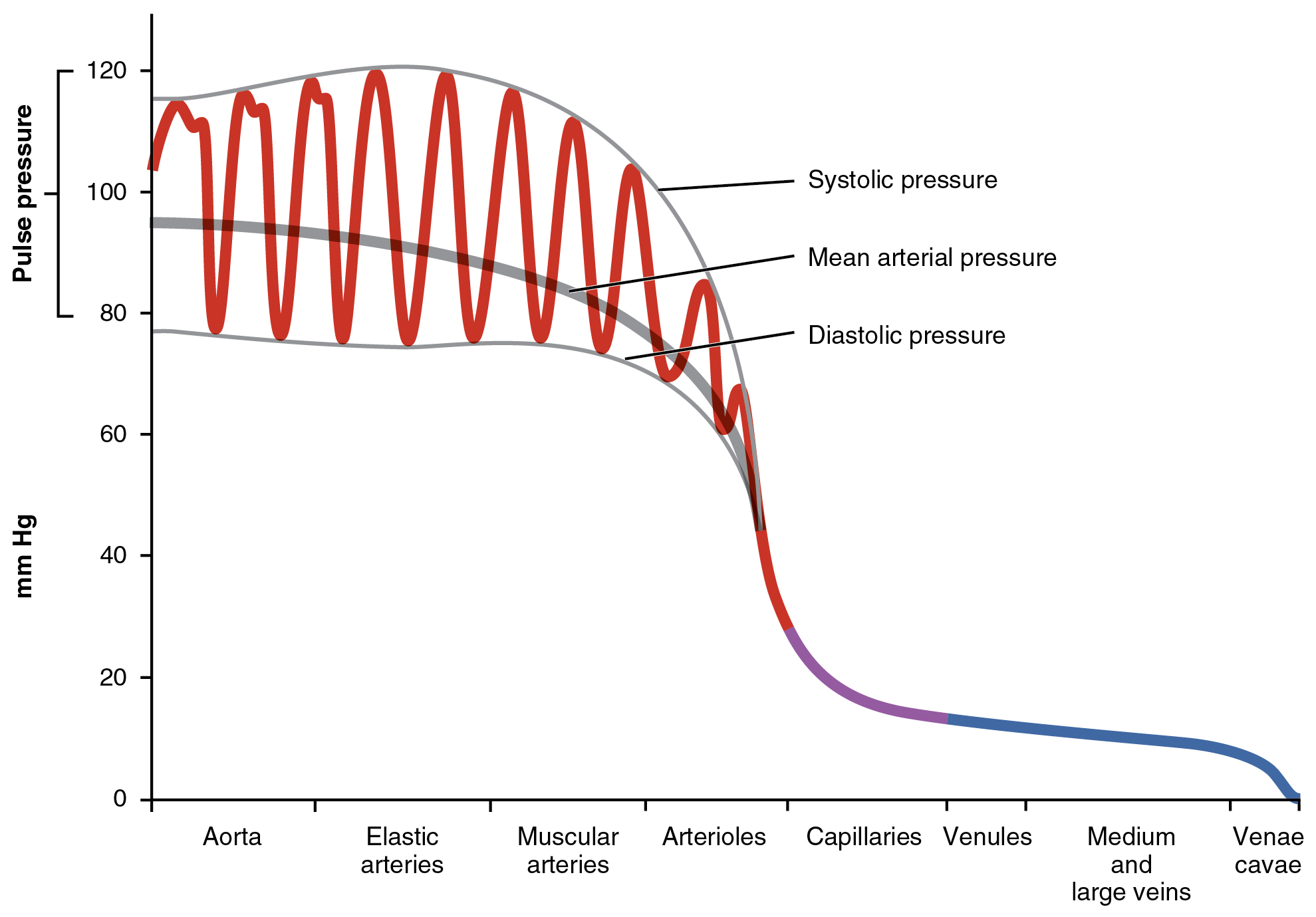
La pression artérielle dans les gros vaisseaux comprend plusieurs composantes distinctes (Figure\(\PageIndex{1}\)) : pressions systolique et diastolique, pression pulsée et pression artérielle moyenne.
Pressions systolique et diastolique
Lorsque la pression artérielle systémique est mesurée, elle est enregistrée sous la forme d'un ratio de deux nombres (par exemple, 120/80 est une pression artérielle normale chez l'adulte), exprimé en pression systolique par rapport à la pression diastolique. La pression systolique est la valeur la plus élevée (généralement autour de 120 mm Hg) et reflète la pression artérielle résultant de l'éjection de sang lors de la contraction ventriculaire, ou systole. La pression diastolique est la valeur la plus faible (généralement environ 80 mm Hg) et représente la pression artérielle du sang lors de la relaxation ventriculaire, ou diastole.
Pression pulsée
Comme le montre la figure\(\PageIndex{1}\), la différence entre la pression systolique et la pression diastolique est la pression pulsée. Par exemple, une personne ayant une pression systolique de 120 mm Hg et une pression diastolique de 80 mm Hg aurait une pression pulsée de 40 mmHg.
En général, une pression pulsée doit être d'au moins 25 pour cent de la pression systolique. Une pression pulsée inférieure à ce niveau est décrite comme faible ou étroite. Cela peut se produire, par exemple, chez les patients présentant un faible volume systolique, ce qui peut se manifester par une insuffisance cardiaque congestive, une sténose de la valve aortique ou une perte de sang importante à la suite d'un traumatisme. En revanche, une pression pulsée élevée ou large est courante chez les personnes en bonne santé qui font de l'exercice intense, lorsque leur pression pulsée au repos de 30 à 40 mm Hg peut augmenter temporairement pour atteindre 100 mm Hg à mesure que le volume systolique augmente. Une pression pulsée élevée et persistante égale ou supérieure à 100 mm Hg peut indiquer une résistance excessive des artères et peut être causée par divers troubles. Une pression cardiaque chronique élevée au repos peut dégrader le cœur, le cerveau et les reins et justifier un traitement médical.
Pression artérielle moyenne
La pression artérielle moyenne (MAP) représente la pression sanguine « moyenne » dans les artères, c'est-à-dire la force moyenne qui pousse le sang vers les vaisseaux qui desservent les tissus. La moyenne est un concept statistique et est calculée en divisant la somme des valeurs par le nombre de valeurs. Bien qu'elle soit compliquée à mesurer directement et compliquée à calculer, la MAP peut être approximée en ajoutant la pression diastolique à un tiers de la pression pulsée ou de la pression systolique moins la pression diastolique :
\[MAPs= diastolic BP+ \dfrac{systolic-diastolic BP}{3} \tag{20.2.1}\]
Dans la figure\(\PageIndex{1}\), cette valeur est approximativement de 80 + (120 − 80)/3, soit 93,33. Normalement, le MAP se situe dans la plage de 70 à 110 mm Hg. Si la valeur tombe en dessous de 60 mm Hg pendant une période prolongée, la pression artérielle ne sera pas suffisamment élevée pour assurer la circulation vers et à travers les tissus, ce qui entraîne une ischémie ou une circulation sanguine insuffisante. Une affection appelée hypoxie, une oxygénation insuffisante des tissus, accompagne généralement l'ischémie. Le terme hypoxémie fait référence à de faibles niveaux d'oxygène dans le sang artériel systémique. Les neurones sont particulièrement sensibles à l'hypoxie et peuvent mourir ou être endommagés si la circulation sanguine et l'approvisionnement en oxygène ne sont pas rétablis rapidement.
Pouls
Une fois que le sang a été éjecté du cœur, les fibres élastiques présentes dans les artères aident à maintenir un gradient de pression élevé au fur et à mesure qu'elles se dilatent pour accueillir le sang, puis reculent. Cet effet d'expansion et de recul, connu sous le nom de pouls, peut être palpé manuellement ou mesuré électroniquement. Bien que l'effet diminue à mesure que l'on s'éloigne du cœur, des éléments des composantes systolique et diastolique du pouls sont encore visibles jusqu'au niveau des artérioles.
Comme le pouls indique la fréquence cardiaque, il est mesuré cliniquement pour fournir des indices sur l'état de santé du patient. Il est enregistré en battements par minute. La fréquence et la force du pouls sont toutes deux importantes sur le plan clinique. Un pouls élevé ou irrégulier peut être dû à l'activité physique ou à d'autres facteurs temporaires, mais il peut également indiquer une maladie cardiaque. La force du pouls indique la force de la contraction ventriculaire et du débit cardiaque. Si le pouls est fort, la pression systolique est élevée. Si elle est faible, la pression systolique a chuté et une intervention médicale peut être justifiée.
Le pouls peut être palpé manuellement en plaçant le bout des doigts sur une artère proche de la surface du corps et en appuyant légèrement. Bien que cette intervention soit normalement réalisée à l'aide de l'artère radiale du poignet ou de l'artère carotide commune du cou, toute artère superficielle palpable peut être utilisée (Figure\(\PageIndex{2}\)). Les artères temporales et faciales de la tête, les artères brachiales de la partie supérieure du bras, les artères fémorales de la cuisse, les artères poplitées situées derrière les genoux, les artères tibiales postérieures situées près des régions tarsiennes médiales et les artères dorsales pedis des pieds sont les principales localisations du pouls. Divers appareils électroniques commerciaux sont également disponibles pour mesurer le pouls.

Mesure de la pression artérielle
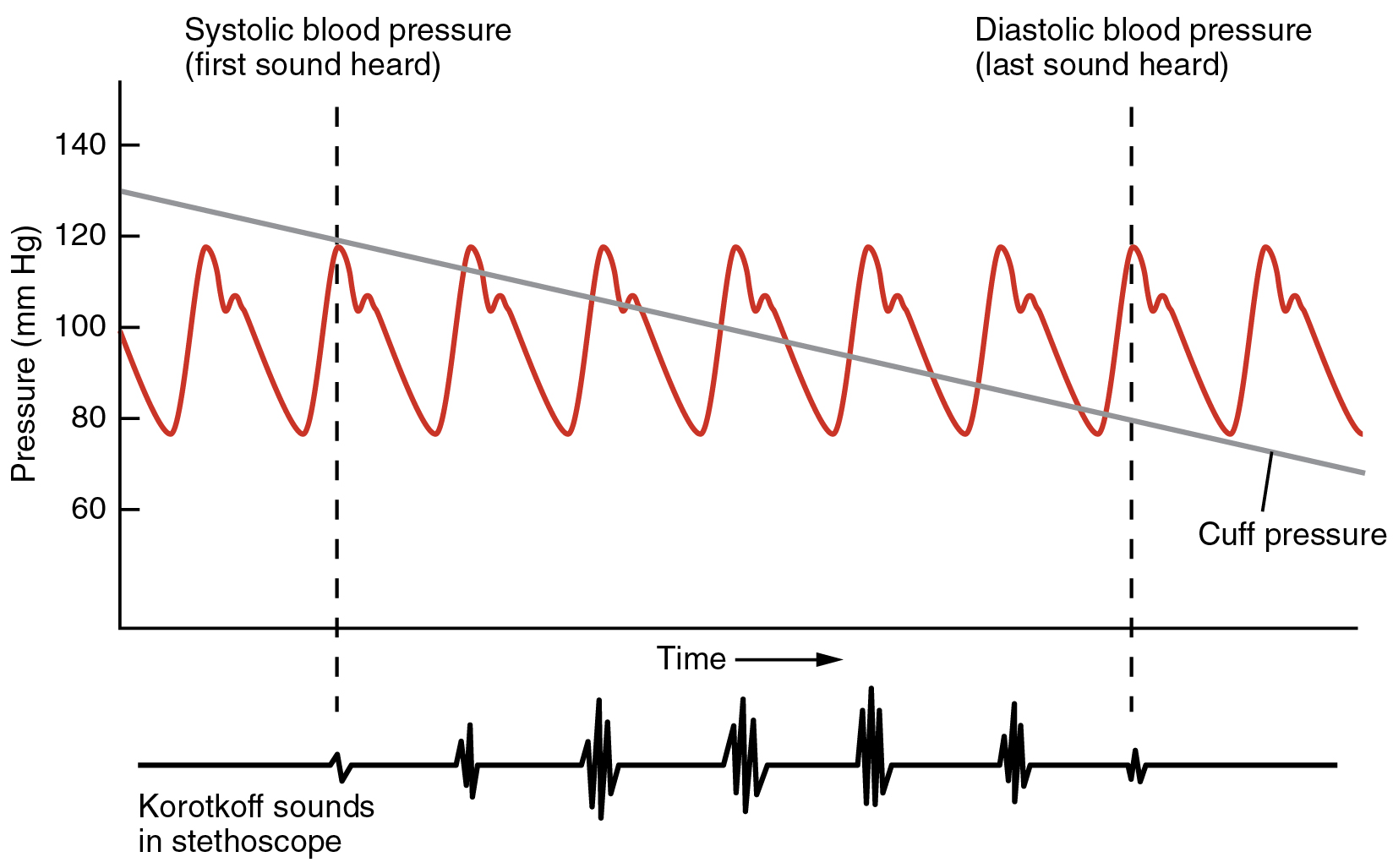
La tension artérielle est l'un des paramètres critiques mesurés sur pratiquement tous les patients dans tous les établissements de santé. La technique utilisée aujourd'hui a été développée il y a plus de 100 ans par un médecin russe pionnier, le Dr Nikolai Korotkoff. Le flux sanguin turbulent à travers les vaisseaux peut être entendu sous la forme d'un léger tic-tac lors de la mesure de la tension artérielle ; ces sons sont connus sous le nom de sons de Korotkoff. La technique de mesure de la pression artérielle nécessite l'utilisation d'un sphygmomanomètre (brassard de pression artérielle fixé à un appareil de mesure) et d'un stéthoscope. La technique est la suivante :
- Le clinicien enroule fermement un brassard gonflable autour du bras du patient, à peu près au niveau du cœur.
- Le clinicien presse une pompe en caoutchouc pour injecter de l'air dans le brassard, ce qui augmente la pression autour de l'artère et coupe temporairement la circulation sanguine dans le bras du patient.
- Le clinicien place le stéthoscope sur la région antcubitale du patient et, tout en laissant progressivement s'échapper l'air contenu dans le brassard, écoute les sons de Korotkoff.
Bien qu'il existe cinq sons de Korotkoff reconnus, seuls deux sont normalement enregistrés. Au début, aucun son n'est entendu car il n'y a pas de circulation sanguine dans les vaisseaux, mais lorsque la pression de l'air baisse, le brassard se détend et le flux sanguin retourne vers le bras. Comme le montre la figure\(\PageIndex{3}\), le premier son entendu par le stéthoscope, le premier son de Korotkoff, indique une pression systolique. Au fur et à mesure que l'air est libéré par le brassard, le sang peut circuler librement dans l'artère brachiale et tous les sons disparaissent. Le point auquel le dernier son est entendu est enregistré sous forme de pression diastolique du patient.
La majorité des hôpitaux et des cliniques disposent d'équipements automatisés de mesure de la tension artérielle qui fonctionnent selon les mêmes principes. Une innovation encore plus récente est un petit instrument qui s'enroule autour du poignet du patient. Le patient place ensuite le poignet au-dessus du cœur pendant que l'appareil mesure le débit sanguin et enregistre la pression.
Variables affectant le débit sanguin et la pression artérielle
Cinq variables influencent le débit sanguin et la pression artérielle :
- Débit cardiaque
- La conformité
- Volume du sang
- Viscosité du sang
- Longueur et diamètre des vaisseaux sanguins
Rappelez-vous que le sang passe d'une pression plus élevée à une pression plus basse. Il est pompé du cœur vers les artères à haute pression. Si vous augmentez la pression dans les artères (postcharge) et que la fonction cardiaque ne se compense pas, le débit sanguin diminuera en fait. Dans le système veineux, la relation inverse est vraie. L'augmentation de la pression dans les veines ne diminue pas le débit comme dans les artères, mais augmente en fait le débit. Comme la pression dans les veines est normalement relativement faible, pour que le sang puisse refluer vers le cœur, la pression dans les oreillettes pendant la diastole auriculaire doit être encore plus faible. Elle se rapproche normalement de zéro, sauf lorsque les oreillettes se contractent (voir Figure\(\PageIndex{1}\)).
Débit cardiaque
Le débit cardiaque est la mesure du flux sanguin du cœur à travers les ventricules. Il est généralement mesuré en litres par minute. Tout facteur qui entraîne une augmentation du débit cardiaque, en augmentant la fréquence cardiaque ou le volume systolique, ou les deux, fait monter la tension artérielle et favorise la circulation sanguine. Ces facteurs incluent la stimulation sympathique, les catécholamines épinéphrine et noradrénaline, les hormones thyroïdiennes et l'augmentation des taux d'ions calcium. À l'inverse, tout facteur qui diminue le débit cardiaque, en diminuant la fréquence cardiaque ou le volume systolique, ou les deux, diminuera la pression artérielle et le débit sanguin. Ces facteurs incluent la stimulation parasympathique, l'augmentation ou la diminution des taux d'ions potassium, la diminution du taux de calcium, l'anoxie et l'acidose.
La conformité
La conformité est la capacité de n'importe quel compartiment à s'étendre pour accueillir un contenu accru. Un tuyau métallique, par exemple, n'est pas conforme, alors qu'un ballon l'est. Plus une artère est souple, plus elle est capable de se dilater efficacement pour s'adapter aux pics de circulation sanguine sans augmentation de la résistance ou de la pression artérielle. Les veines sont plus souples que les artères et peuvent se dilater pour contenir plus de sang. Lorsqu'une maladie vasculaire provoque un raidissement des artères, l'observance est réduite et la résistance à la circulation sanguine est accrue. Il en résulte une plus grande turbulence, une pression plus élevée à l'intérieur du vaisseau et une diminution du débit sanguin. Cela augmente le travail du cœur.
Une approche mathématique des facteurs influant sur la circulation sanguine
Jean Louis Marie Poiseuille était un médecin et physiologiste français qui a conçu une équation mathématique décrivant le débit sanguin et sa relation avec des paramètres connus. La même équation s'applique également aux études techniques de l'écoulement des fluides. Bien qu'il ne soit pas nécessaire de comprendre les mathématiques qui sous-tendent les relations entre les facteurs qui influent sur la circulation sanguine pour comprendre le flux sanguin, cela peut aider à mieux comprendre leurs relations. Veuillez noter que même si l'équation semble intimidante, la décomposer en ses composantes et suivre les relations rendra ces relations plus claires, même si vous êtes faible en mathématiques. Concentrez-vous sur les trois variables critiques : rayon (r), longueur du récipient (λ) et viscosité (η).
Équation de Poiseuille :
- π est la lettre grecque pi, utilisée pour représenter la constante mathématique qui est le rapport entre la circonférence d'un cercle et son diamètre. Il peut généralement être représenté par 3,14, bien que le nombre réel s'étende à l'infini.
- ΔP représente la différence de pression.
- r 4 est le rayon (la moitié du diamètre) du récipient à la quatrième puissance.
- η est la lettre grecque eta et représente la viscosité du sang.
- λ est la lettre grecque lambda et représente la longueur d'un vaisseau sanguin.
L'une des nombreuses choses que cette équation nous permet de faire est de calculer la résistance dans le système vasculaire. Normalement, cette valeur est extrêmement difficile à mesurer, mais elle peut être calculée à partir de cette relation connue :
Si nous réorganisons légèrement cela,
Ensuite, en substituant l'équation de Pouseille au débit sanguin :
Nous avons brièvement examiné l'impact du débit cardiaque et du volume sanguin sur le débit et la pression sanguins ; l'étape suivante consiste à voir comment les autres variables (contraction, longueur des vaisseaux et viscosité) s'articulent avec l'équation de Pouseille et ce qu'elles peuvent nous apprendre sur l'impact sur le flux sanguin.
Volume sanguin
La relation entre le volume sanguin, la pression artérielle et le débit sanguin est évidente de manière intuitive. L'eau peut simplement couler le long du lit d'un ruisseau pendant la saison sèche, mais elle se précipite rapidement et sous une forte pression après de fortes pluies. De même, à mesure que le volume sanguin diminue, la pression et le débit diminuent. À mesure que le volume sanguin augmente, la pression et le débit augmentent.
Dans des circonstances normales, le volume sanguin varie peu. Un faible volume sanguin, appelé hypovolémie, peut être causé par des saignements, une déshydratation, des vomissements, des brûlures graves ou certains médicaments utilisés pour traiter l'hypertension. Il est important de reconnaître que d'autres mécanismes de régulation de l'organisme sont si efficaces pour maintenir la pression artérielle qu'une personne peut être asymptomatique jusqu'à ce que 10 à 20 % du volume sanguin soit perdu. Le traitement comprend généralement le remplacement du liquide par voie intraveineuse.
L'hypervolémie, c'est-à-dire un volume de liquide excessif, peut être causée par une rétention d'eau et de sodium, comme c'est le cas chez les patients présentant une insuffisance cardiaque, une cirrhose du foie, certaines formes de maladie rénale, un hyperaldostéronisme et certains traitements par des stéroïdes glucocorticoïdes. Le rétablissement de l'homéostasie chez ces patients dépend de l'inversion de l'état qui a déclenché l'hypervolémie.
Viscosité sanguine
La viscosité est l'épaisseur des fluides qui affecte leur capacité à s'écouler. L'eau propre, par exemple, est moins visqueuse que la boue. La viscosité du sang est directement proportionnelle à la résistance et inversement proportionnelle au débit ; par conséquent, toute condition entraînant une augmentation de la viscosité augmentera également la résistance et diminuera le débit. Imaginez-vous par exemple en train de siroter du lait, puis un milk-shake, avec une paille de la même taille. Vous obtenez plus de résistance et donc moins de flux provenant du milkshake. À l'inverse, toute condition entraînant une diminution de la viscosité (par exemple, lorsque le milk-shake fond) diminuera la résistance et augmentera le débit.
Normalement, la viscosité du sang ne change pas sur de courtes périodes. Les deux principaux déterminants de la viscosité du sang sont les éléments formés et les protéines plasmatiques. Comme la grande majorité des éléments formés sont des érythrocytes, toute affection affectant l'érythropoïèse, telle que la polycythémie ou l'anémie, peut modifier la viscosité. Comme la plupart des protéines plasmatiques sont produites par le foie, toute affection affectant la fonction hépatique peut également modifier légèrement la viscosité et donc diminuer le flux sanguin. Les anomalies hépatiques incluent l'hépatite, la cirrhose, les dommages causés par l'alcool et les toxicités médicamenteuses. Bien que les leucocytes et les plaquettes ne soient normalement qu'une petite composante des éléments formés, il existe de rares conditions dans lesquelles une surproduction sévère peut également avoir un impact sur la viscosité.
Longueur et diamètre du navire
La longueur d'un récipient est directement proportionnelle à sa résistance : plus le récipient est long, plus la résistance est grande et plus le débit est faible. Comme pour le volume sanguin, cela est intuitif, car l'augmentation de la surface du vaisseau entravera la circulation du sang. De même, si le récipient est raccourci, la résistance diminuera et le débit augmentera.
La longueur de nos vaisseaux sanguins augmente au cours de l'enfance à mesure que nous grandissons, bien sûr, mais elle reste inchangée chez les adultes dans des circonstances physiologiques normales. De plus, la distribution des vaisseaux n'est pas la même dans tous les tissus. Le tissu adipeux n'a pas un apport vasculaire important. Une livre de tissu adipeux contient environ 200 miles de vaisseaux, alors que le muscle squelettique en contient plus du double. Dans l'ensemble, la longueur des vaisseaux diminue uniquement en cas de perte de masse ou d'amputation. Une personne pesant 150 livres possède environ 60 000 miles de vaisseaux dans son corps. Le gain d'environ 10 livres permet d'ajouter de 2 000 à 4 000 miles de vaisseaux, selon la nature du tissu acquis. L'un des grands avantages de la perte de poids est la réduction du stress du cœur, qui n'a pas à surmonter la résistance d'autant de kilomètres de vaisseaux.
Contrairement à la longueur, le diamètre des vaisseaux sanguins change dans tout le corps, selon le type de vaisseau, comme nous l'avons vu précédemment. Le diamètre d'un vaisseau donné peut également changer fréquemment au cours de la journée en réponse à des signaux neuraux et chimiques qui déclenchent une vasodilatation et une vasoconstriction. Le tonus vasculaire du vaisseau est l'état contractile du muscle lisse et le principal déterminant du diamètre, et donc de la résistance et du débit. L'effet du diamètre des vaisseaux sur la résistance est inverse : pour le même volume de sang, un diamètre accru signifie qu'il y a moins de sang en contact avec la paroi du vaisseau, ce qui réduit la friction et la résistance, ce qui augmente ensuite le débit. Un diamètre réduit signifie qu'une plus grande partie du sang entre en contact avec la paroi du vaisseau et que la résistance augmente, diminuant ainsi le débit.
L'influence du diamètre du lumen sur la résistance est dramatique : une légère augmentation ou diminution du diamètre entraîne une diminution ou une augmentation importante de la résistance. En effet, la résistance est inversement proportionnelle au rayon du vaisseau sanguin (la moitié du diamètre du vaisseau) élevé à la quatrième puissance (R = 1/r 4). Cela signifie, par exemple, que si une artère ou une artériole se resserre jusqu'à la moitié de son rayon d'origine, la résistance au débit augmentera 16 fois. Et si une artère ou une artériole se dilate jusqu'à deux fois son rayon initial, la résistance dans le vaisseau diminuera à 1/16 de sa valeur initiale et le débit augmentera 16 fois.
Les rôles du diamètre des vaisseaux et de la surface totale dans le flux sanguin et la pression artérielle
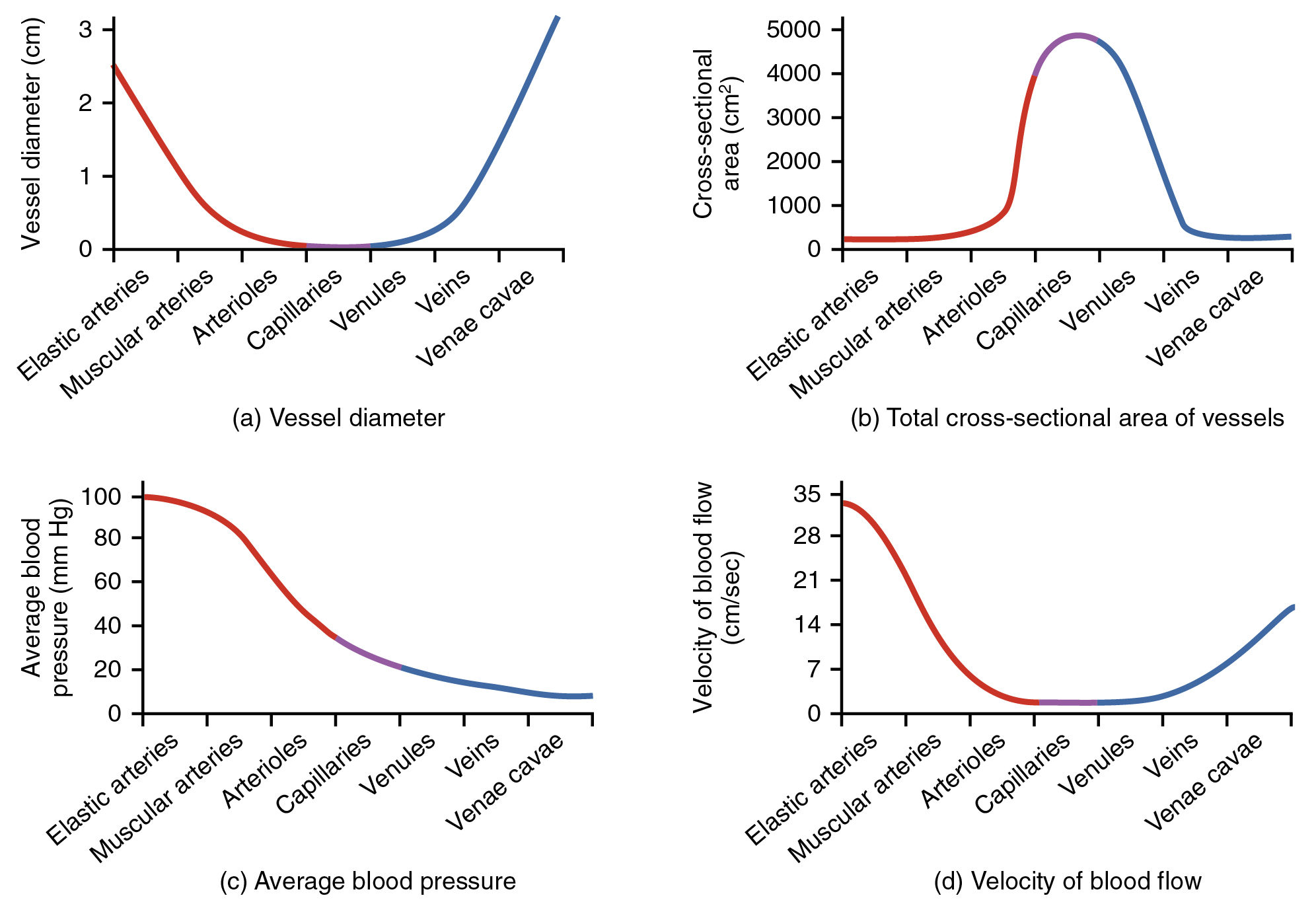
Rappelons que nous avons classé les artérioles dans la catégorie des vaisseaux de résistance, car étant donné leur faible lumen, elles ralentissent considérablement le flux sanguin des artères. En fait, les artérioles sont le site de la plus grande résistance de l'ensemble du réseau vasculaire. Cela peut paraître surprenant, étant donné que les capillaires ont une taille plus petite. Comment expliquer ce phénomène ?
La figure\(\PageIndex{4}\) compare le diamètre des vaisseaux, leur surface transversale totale, la pression artérielle moyenne et la vitesse du sang à travers les vaisseaux systémiques. Remarquez dans les parties (a) et (b) que la surface transversale totale des lits capillaires du corps est bien supérieure à celle de tout autre type de vaisseau. Bien que le diamètre d'un capillaire individuel soit nettement plus petit que celui d'une artériole, il y a beaucoup plus de capillaires dans le corps que d'autres types de vaisseaux sanguins. La partie (c) montre que la pression artérielle baisse de façon inégale lorsque le sang circule des artères vers les artérioles, les capillaires, les veinules et les veines, et rencontre une résistance accrue. Cependant, le site de la goutte la plus précipitée et le site de la plus grande résistance sont les artérioles. Cela explique pourquoi la vasodilatation et la vasoconstriction des artérioles jouent un rôle plus important dans la régulation de la pression artérielle que la vasodilatation et la vasoconstriction des autres vaisseaux.
La partie (d) montre que la vitesse du flux sanguin diminue considérablement à mesure que le sang passe des artères aux artérioles et aux capillaires. Ce faible débit laisse plus de temps aux processus d'échange. À mesure que le sang circule dans les veines, sa vitesse augmente, à mesure que le sang est renvoyé vers le cœur.
Système cardiovasculaire : artériosclérose
L'observance permet à une artère de se dilater lorsque du sang y est pompé par le cœur, puis de reculer une fois la poussée passée. Cela contribue à favoriser la circulation sanguine. Dans l'artériosclérose, l'observance est réduite et la pression et la résistance à l'intérieur du vaisseau augmentent. Il s'agit de l'une des principales causes d'hypertension et de maladies coronariennes, car cela oblige le cœur à travailler plus fort pour générer une pression suffisante pour surmonter la résistance.
L'artériosclérose commence par une lésion de l'endothélium d'une artère, qui peut être causée par une irritation due à une glycémie élevée, à une infection, au tabagisme, à un excès de lipides sanguins et à d'autres facteurs. Les parois des artères qui sont constamment sollicitées par le sang circulant à haute pression sont également plus susceptibles d'être blessées, ce qui signifie que l'hypertension peut favoriser l'artériosclérose et en résulter.
Rappelez-vous que les lésions tissulaires provoquent une inflammation. À mesure que l'inflammation se propage dans la paroi artérielle, elle s'affaiblit et la cicatrise, la rendant rigide (sclérosée). Par conséquent, la conformité est réduite. De plus, les triglycérides et le cholestérol circulants peuvent s'infiltrer entre les cellules de la paroi endommagées et se retrouver piégés dans la paroi artérielle, où ils sont fréquemment rejoints par des leucocytes, du calcium et des débris cellulaires. À terme, cette accumulation, appelée plaque, peut rétrécir les artères suffisamment pour nuire à la circulation sanguine. Le terme désignant cette affection, athérosclérose (athérosclérose = « bouillie ») décrit les dépôts farineux (Figure\(\PageIndex{5}\)).
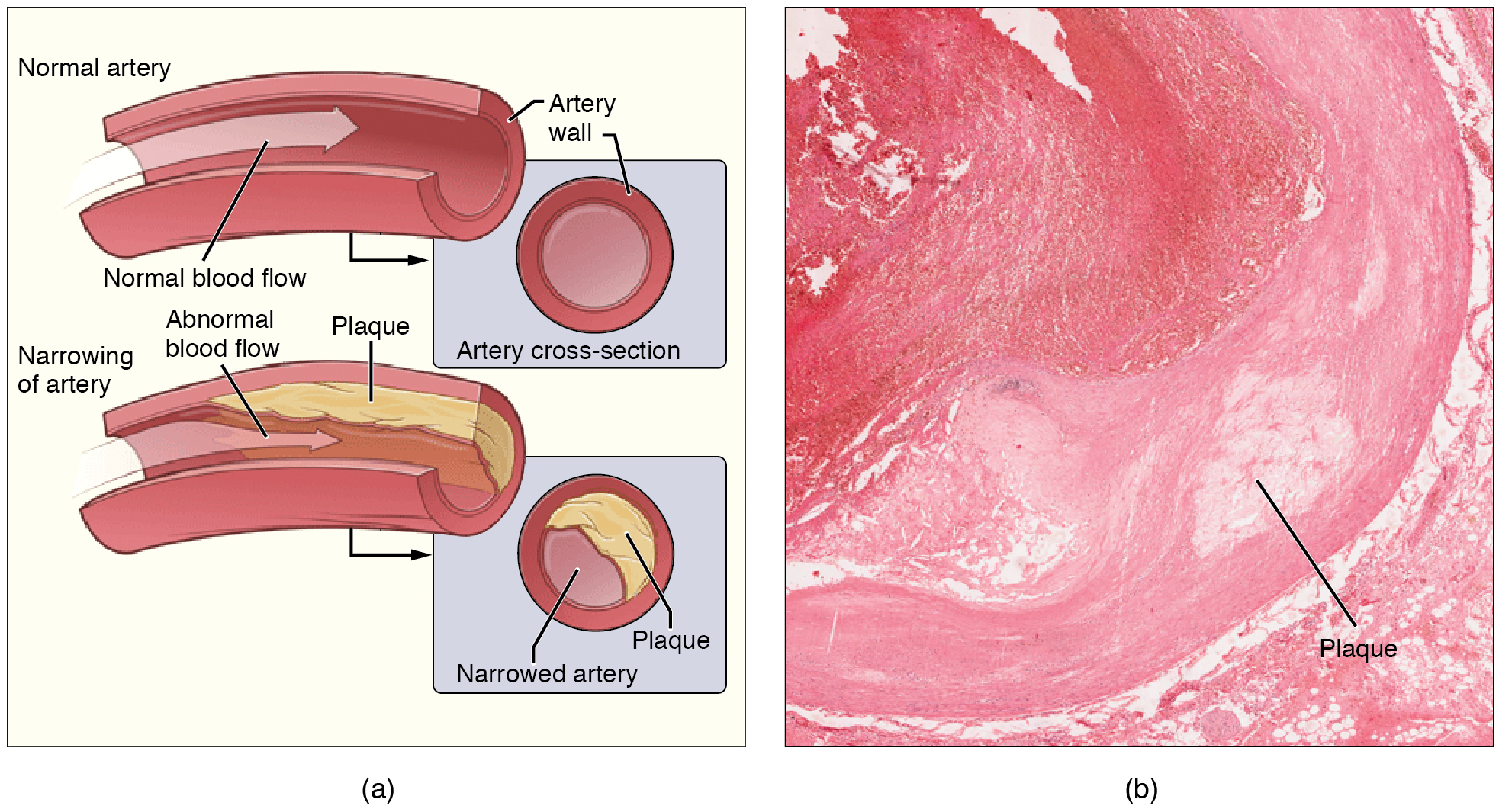
Parfois, une plaque peut se rompre, provoquant des déchirures microscopiques de la paroi artérielle qui permettent au sang de s'écouler dans les tissus de l'autre côté. Lorsque cela se produit, les plaquettes se précipitent vers le site pour coaguler le sang. Ce caillot peut obstruer davantage l'artère et, s'il se produit dans une artère coronaire ou cérébrale, provoquer une crise cardiaque soudaine ou un accident vasculaire cérébral. La plaque peut également se détacher et circuler dans le sang sous forme d'embole jusqu'à ce qu'elle obstrue une artère plus éloignée et plus petite.
Même sans obstruction totale, le rétrécissement des vaisseaux entraîne une ischémie (diminution du débit sanguin) vers la région tissulaire « en aval » du vaisseau rétréci. L'ischémie entraîne à son tour une hypoxie, c'est-à-dire une diminution de l'apport d'oxygène aux tissus. L'hypoxie impliquant le muscle cardiaque ou le tissu cérébral peut entraîner la mort cellulaire et une altération grave des fonctions cérébrales ou cardiaques.
L'un des principaux facteurs de risque d'artériosclérose et d'athérosclérose est l'âge avancé, car les affections ont tendance à évoluer avec le temps. L'artériosclérose est normalement définie comme la perte plus généralisée de l'observance, le « durcissement des artères », tandis que l'athérosclérose est un terme plus spécifique désignant l'accumulation de plaque dans les parois des vaisseaux et constitue un type spécifique d'artériosclérose. Il existe également une composante génétique distincte, et l'hypertension et/ou le diabète préexistants augmentent également considérablement le risque. Cependant, l'obésité, la mauvaise alimentation, le manque d'activité physique et le tabagisme sont tous des facteurs de risque majeurs.
Le traitement comprend des changements de mode de vie, tels que la perte de poids, l'arrêt du tabac, l'exercice régulier et l'adoption d'un régime pauvre en sodium et en graisses saturées. Des médicaments pour réduire le cholestérol et la tension artérielle peuvent être prescrits. Pour les artères coronaires bloquées, une intervention chirurgicale est justifiée. Lors de l'angioplastie, un cathéter est inséré dans le vaisseau au point de rétrécissement, et un second cathéter doté d'une pointe en forme de ballon est gonflé pour élargir l'ouverture. Pour éviter un affaissement ultérieur du vaisseau, un petit tube à mailles appelé stent est souvent inséré. Lors d'une endartériectomie, la plaque est retirée chirurgicalement des parois d'un vaisseau. Cette opération est généralement réalisée sur les artères carotides du cou, qui sont la principale source de sang oxygéné pour le cerveau. Lors d'un pontage coronarien, un vaisseau superficiel non vital provenant d'une autre partie du corps (souvent la grande veine saphène) ou un vaisseau synthétique est inséré pour créer un chemin autour de la zone obstruée d'une artère coronaire.
Système veineux
L'action de pompage du cœur propulse le sang dans les artères, d'une zone de pression élevée vers une zone de pression plus basse. Si le sang doit refluer des veines vers le cœur, la pression dans les veines doit être supérieure à la pression dans les oreillettes du cœur. Deux facteurs contribuent à maintenir ce gradient de pression entre les veines et le cœur. Tout d'abord, la pression dans les oreillettes pendant la diastole est très faible, approchant souvent de zéro lorsque les oreillettes sont relâchées (diastole auriculaire). Deuxièmement, deux « pompes » physiologiques augmentent la pression dans le système veineux. L'utilisation du terme « pompe » implique un dispositif physique qui accélère le débit. Ces pompes physiologiques sont moins évidentes.
Pompe musculaire squelettique
Dans de nombreuses régions du corps, la pression dans les veines peut être augmentée par la contraction du muscle squelettique environnant. Ce mécanisme, connu sous le nom de pompe musculaire squelettique (Figure\(\PageIndex{6}\)), aide les veines à basse pression à neutraliser la force de gravité, augmentant ainsi la pression pour faire remonter le sang vers le cœur. Lorsque les muscles des jambes se contractent, par exemple lors de la marche ou de la course, ils exercent une pression sur les veines voisines grâce à leurs nombreuses valves unidirectionnelles. Cette pression accrue fait circuler le sang vers le haut, ouvrant des valves situées au-dessus des muscles contractants pour permettre au sang de circuler. Simultanément, les valves inférieures aux muscles contractants se ferment ; ainsi, le sang ne doit pas s'infiltrer vers le bas en direction des pieds. Les recrues militaires sont entraînées à fléchir légèrement les jambes tout en restant attentives pendant de longues périodes. Si vous ne le faites pas, le sang pourrait s'accumuler dans les membres inférieurs au lieu de retourner vers le cœur. Par conséquent, le cerveau ne recevra pas suffisamment de sang oxygéné et l'individu peut perdre conscience.
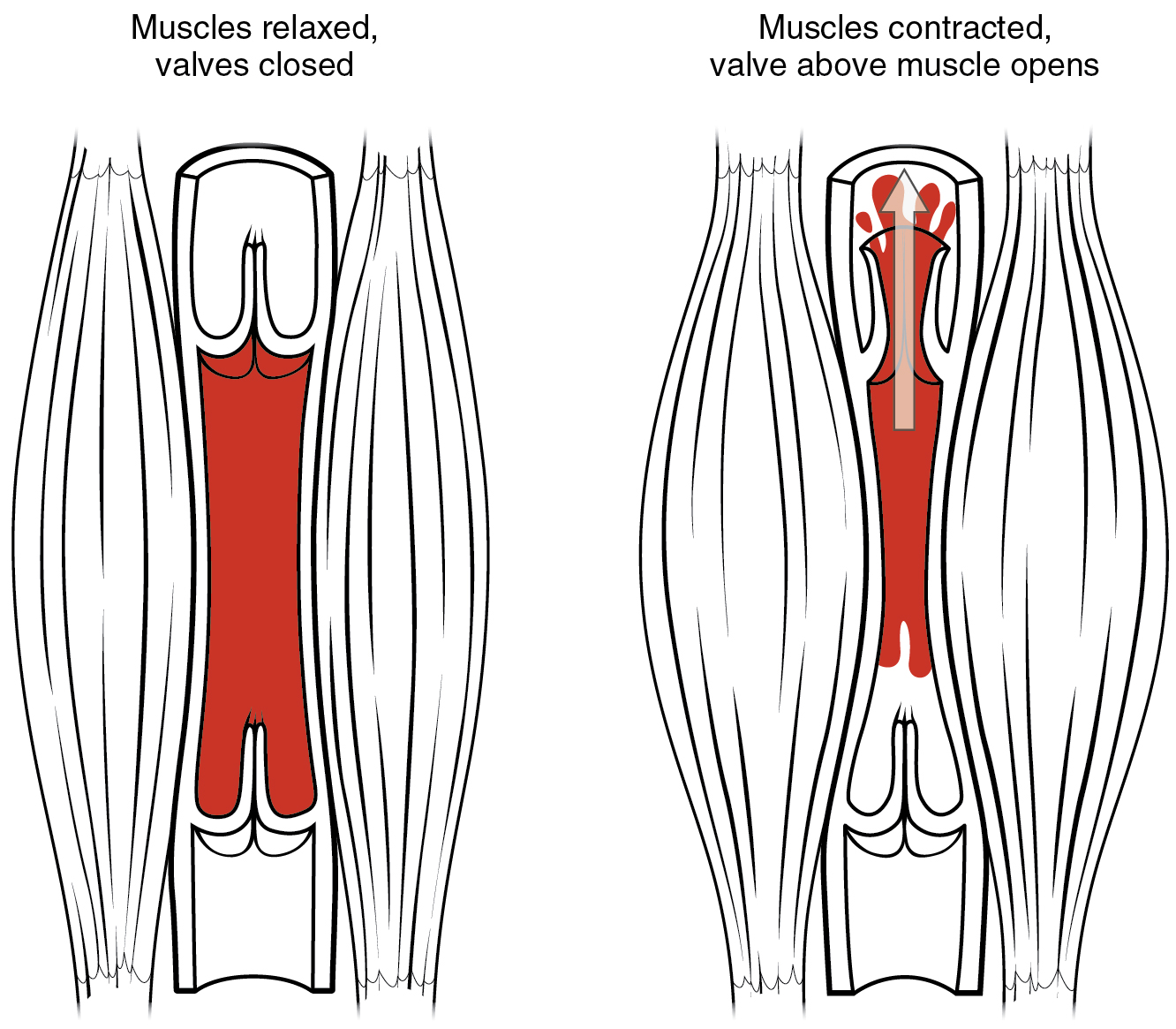
Pompe respiratoire
La pompe respiratoire favorise la circulation sanguine dans les veines du thorax et de l'abdomen. Lors de l'inhalation, le volume du thorax augmente, en grande partie par la contraction du diaphragme, qui se déplace vers le bas et comprime la cavité abdominale. L'élévation de la poitrine provoquée par la contraction des muscles intercostaux externes contribue également à l'augmentation du volume du thorax. L'augmentation du volume entraîne une diminution de la pression de l'air dans le thorax, ce qui nous permet d'inhaler. De plus, lorsque la pression de l'air dans le thorax baisse, la pression artérielle dans les veines thoraciques diminue également, tombant en dessous de la pression dans les veines abdominales. Cela fait que le sang circule le long de son gradient de pression depuis les veines situées à l'extérieur du thorax, où la pression est plus élevée, vers la région thoracique, où la pression est maintenant plus basse. Cela favorise à son tour le retour du sang des veines thoraciques vers les oreillettes. Pendant l'expiration, lorsque la pression de l'air augmente dans la cavité thoracique, la pression dans les veines thoraciques augmente, accélérant le flux sanguin vers le cœur tandis que les valves des veines empêchent le sang de refluer depuis les veines thoraciques et abdominales.
Relations de pression dans le système veineux
Bien que le diamètre des vaisseaux augmente à partir des petites veinules vers les veines plus grandes et finalement jusqu'à la veine cave (singulier = veine cave), la surface transversale totale diminue en fait (voir Figure\(\PageIndex{6}\) .a&b). Les veines individuelles ont un diamètre plus grand que les veinules, mais leur nombre total est beaucoup plus faible, de sorte que leur surface transversale totale est également plus faible.
Notez également que lorsque le sang passe des veinules aux veines, la pression artérielle moyenne baisse (voir Figure 20.2.6.c), mais que la vitesse du sang augmente en fait (voir Figure\(\PageIndex{6}\)). Ce gradient de pression redirige le sang vers le cœur. Encore une fois, la présence de valves unidirectionnelles et de pompes musculaires squelettiques et respiratoires contribue à cette augmentation du débit. Comme environ 64 % du volume sanguin total se trouve dans les veines systémiques, toute action qui augmente le flux sanguin dans les veines augmentera le retour veineux vers le cœur. Le maintien du tonus vasculaire dans les veines empêche les veines de simplement se distendre, ce qui freine le flux sanguin et, comme vous le verrez, la vasoconstriction améliore en fait le flux.
Le rôle de la veinoconstriction dans la résistance, la pression artérielle et le débit
Comme indiqué précédemment, la vasoconstriction d'une artère ou d'une artériole diminue le radius, augmentant la résistance et la pression, mais diminuant le débit. La venoconstriction, en revanche, a un résultat très différent. Les parois des veines sont fines mais irrégulières ; ainsi, lorsque le muscle lisse de ces parois se resserre, la lumière devient plus arrondie. Plus la lumière est arrondie, moins le sang rencontre de surface et moins le vaisseau offre de résistance. La vasoconstriction augmente la pression dans une veine comme dans une artère, mais dans les veines, l'augmentation de la pression augmente le débit. Rappelons que la pression dans les oreillettes, dans lesquelles s'écoulera le sang veineux, est très faible, approchant zéro pendant au moins une partie de la phase de relaxation du cycle cardiaque. Ainsi, la veinoconstriction augmente le retour du sang vers le cœur. Une autre façon de le dire est que la venoconstriction augmente la précharge ou l'étirement du muscle cardiaque et augmente la contraction.
Révision du chapitre
Le flux sanguin est le mouvement du sang à travers un vaisseau, un tissu ou un organe. Le ralentissement ou le blocage du flux sanguin est appelé résistance. La pression artérielle est la force que le sang exerce sur les parois des vaisseaux sanguins ou des cavités cardiaques. Les composantes de la pression artérielle comprennent la pression systolique, qui résulte de la contraction ventriculaire, et la pression diastolique, qui résulte de la relaxation ventriculaire. La pression du pouls est la différence entre les mesures systoliques et diastoliques, et la pression artérielle moyenne est la pression « moyenne » du sang dans le système artériel, entraînant le sang dans les tissus. Le pouls, c'est-à-dire l'expansion et le recul d'une artère, reflète le rythme cardiaque. Les variables qui influent sur le débit sanguin et la pression artérielle dans la circulation systémique sont le débit cardiaque, l'observance, le volume sanguin, la viscosité du sang ainsi que la longueur et le diamètre des vaisseaux sanguins. Dans le système artériel, la vasodilatation et la vasoconstriction des artérioles sont des facteurs importants de la pression artérielle systémique : une légère vasodilatation diminue considérablement la résistance et augmente le débit, tandis qu'une légère vasoconstriction augmente considérablement la résistance et diminue le débit. Dans le système artériel, à mesure que la résistance augmente, la pression artérielle augmente et le débit diminue. Dans le système veineux, la constriction fait augmenter la pression artérielle, comme c'est le cas dans les artères ; l'augmentation de la pression contribue au retour du sang vers le cœur. De plus, la constriction rend la lumière du vaisseau plus arrondie, ce qui diminue la résistance et augmente le flux sanguin. La veinoconstriction, bien que moins importante que la vasoconstriction artérielle, agit avec la pompe musculaire squelettique, la pompe respiratoire et leurs valves pour favoriser le retour veineux vers le cœur.
Questions de révision
Q. Dans une mesure de pression artérielle de 110/70, le chiffre 70 est le ________.
A. pression systolique
B. pression diastolique
C. pression pulsée
D. pression artérielle moyenne
Réponse : B
Q. Une artère élastique saine ________.
A. est conforme
B. réduit le flux sanguin
C. est une artère de résistance
D. a une paroi mince et une lumière irrégulière
Réponse : A
Q. Laquelle des affirmations suivantes est vraie ?
R. Plus le récipient est long, plus la résistance est faible et plus le débit est important.
B. À mesure que le volume sanguin diminue, la pression artérielle et le débit sanguin diminuent également.
C. L'augmentation de la viscosité augmente le flux sanguin.
D. Tout ce qui précède est vrai.
Réponse : B
Q. Une légère vasodilatation dans une artériole provoque un ________.
A. légère augmentation de la résistance
B. énorme augmentation de la résistance
C. légère diminution de la résistance
D. énorme diminution de la résistance
Réponse : D
Q. La venoconstriction augmente laquelle des manifestations suivantes ?
A. tension artérielle dans la veine
B. circulation sanguine dans la veine
C. retour du sang vers le cœur
D. tout ce qui précède
Réponse : D
Questions sur la pensée critique
Q. Vous mesurez la tension artérielle d'un patient à 130/85. Calculez la pression pulsée et la pression artérielle moyenne du patient. Déterminez si chaque pression est faible, normale ou élevée.
R. La pression du pouls du patient est de 130 à 85 = 45 mm Hg. En général, une pression pulsée doit être d'au moins 25 pour cent de la pression systolique, mais pas plus de 100 mm Hg. Puisque 25 pour cent de 130 = 32,5, la pression pulsée du patient de 45 est normale. La pression artérielle moyenne du patient est de 85 + 1/3 (45) = 85 + 15 = 100. Normalement, la pression artérielle moyenne se situe entre 70 et 110 mmHg, donc 100 est normal.
Q. Un patient obèse se présente à la clinique pour se plaindre d'un gonflement des pieds et des chevilles, de fatigue, d'essoufflement et d'une sensation souvent « d'espacement ». Elle est caissière dans une épicerie, un travail qui l'oblige à rester debout toute la journée. En dehors du travail, elle ne pratique aucune activité physique. Elle avoue qu'à cause de son poids, elle trouve même la marche inconfortable. Expliquez comment la pompe musculaire squelettique peut jouer un rôle dans les signes et symptômes de ce patient.
R. Les personnes qui se tiennent debout toute la journée et qui sont généralement inactives ont très peu d'activité musculaire squelettique dans les jambes. L'accumulation de sang dans les jambes et les pieds est courante. Le retour veineux vers le cœur est réduit, une affection qui à son tour réduit le débit cardiaque et donc l'oxygénation des tissus dans tout le corps. Cela pourrait expliquer, au moins en partie, la fatigue et l'essoufflement de la patiente, ainsi que sa sensation d' « espacement », qui reflète généralement une diminution de l'oxygène dans le cerveau.
Lexique
- circulation sanguine
- mouvement du sang à travers un vaisseau, un tissu ou un organe, généralement exprimé en termes de volume par unité de temps
- tension artérielle
- force exercée par le sang contre la paroi d'un vaisseau ou d'une cavité cardiaque ; peut être décrite avec le terme plus générique pression hydrostatique
- conformité
- la mesure dans laquelle un vaisseau sanguin peut s'étirer au lieu d'être rigide
- pression diastolique
- nombre inférieur enregistré lors de la mesure de la pression artérielle ; représente la valeur minimale correspondant à la pression qui reste pendant la relaxation ventriculaire
- hypervolémie
- des niveaux anormalement élevés de liquide et de sang dans le corps
- hypovolémie
- des niveaux anormalement bas de liquide et de sang dans le corps
- hypoxie
- manque d'apport d'oxygène aux tissus
- ischémie
- flux sanguin insuffisant vers les tissus
- Sons de Korotkoff
- des bruits créés par un flux sanguin turbulent à travers les vaisseaux
- pression artérielle moyenne (MAP)
- force motrice moyenne du sang vers les tissus ; calculée approximativement en prenant la pression diastolique et en ajoutant un tiers de la pression du pouls
- pouls
- dilatation et recul alternés d'une artère lorsque le sang circule dans le vaisseau ; indicateur de la fréquence cardiaque
- pression pulsée
- différence entre les pressions systolique et diastolique
- résistance
- toute condition ou tout paramètre qui ralentit ou contrecarre la circulation sanguine
- pompe respiratoire
- augmentation du volume du thorax lors de l'inhalation qui fait baisser la pression de l'air, permettant au sang veineux de circuler dans la région thoracique, puis l'expiration augmente la pression et fait circuler le sang dans les oreillettes
- pompe musculaire squelettique
- effet sur l'augmentation de la pression artérielle dans les veines par la compression du vaisseau causée par la contraction du muscle squelettique voisin
- sphygmomanomètre
- brassard de tension artérielle attaché à un appareil qui mesure la tension artérielle
- pression systolique
- plus grand nombre enregistré lors de la mesure de la pression artérielle ; représente la valeur maximale après une contraction ventriculaire
Contributeurs et attributions
- vascular tone
- contractile state of smooth muscle in a blood vessel
- Template:ContribOpenStaxAP


