15.3: 传染病
- Page ID
- 173255
在全球范围内,传染病(生物危害)占2020年十大死亡原因中的三个。 五岁以下儿童的主要死因包括急性呼吸道感染(来自室内空气污染);腹泻病(主要来自水、环境卫生和个人卫生条件差);以及其他传染病,例如疟疾。 儿童特别容易受到环境因素的影响,这些因素使他们在生命的早期就面临患病的风险。 营养不良(人体得不到足够营养时发生的疾病)是导致儿童死亡的重要因素——营养不良和环境感染有着千丝万缕的联系。
世界卫生组织(WHO)最近得出结论,营养不良的后果中约有50%实际上是由水和卫生设施供应不足以及不良的卫生习惯造成的。 例如,肠道蠕虫在恶劣的卫生条件下繁殖,感染发展中国家将近90%的儿童,并且根据感染的严重程度,可能导致营养不良、贫血或发育迟缓。 大约有600万人因沙眼失明,沙眼是由于缺乏清洁用水加上不良的卫生习惯造成的。
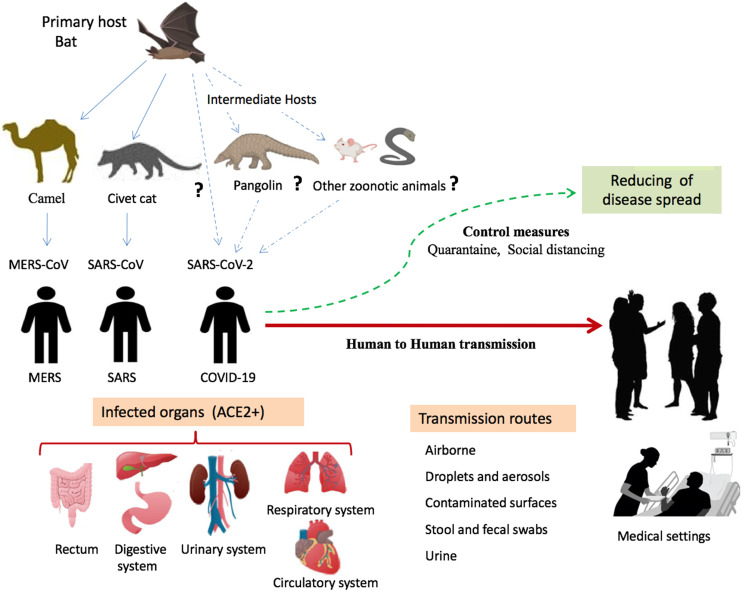
新出现的传染病要么是人类的新疾病,要么在过去的二十年中流行率有所上升。 例子包括冠状病毒病 19 (COVID-19)、埃博拉病毒病、西尼罗河病毒、寨卡病毒、突发急性呼吸系统综合症 (SARS)、H1N1 流感;猪和禽流感(猪、禽流感)、人类免疫缺陷病毒(HIV)/获得性免疫缺陷病(AID)以及其他各种病毒、细菌和原生动物疾病(表\(\PageIndex{a}\))。 无论这种疾病是新病还是病情发生了变化以导致发病率增加,其新发状态都意味着需要运用资源来了解和控制其日益增长的影响。 新出现的疾病可能会随着时间的推移逐渐改变其发病频率,也可能出现突然的广泛增长。
| 疾病 | 病原体 | 发现年份 | 受影响的地区 | 传输 |
|---|---|---|---|---|
| 辅助工具 | 艾滋病毒 | 1981 | 世界各地 | 接触受感染的体液 |
| 基孔肯雅热 | 基孔肯雅病毒 | 1952 | 非洲、亚洲、印度;传播到欧洲和美洲 | 蚊子传播的 |
| 埃博拉病毒病 | 埃博拉病毒 | 1976 | 非洲中部和西部 | 接触受感染的体液 |
| H1N1 流感(猪流感) | H1N1 病毒 | 2009 | 世界各地 | 液滴传输 |
| 莱姆病 | Borrelia burgdorferi 细菌 | 1981 | 北半球 | 通过蜱虫媒介从哺乳动物水库到人类 |
| 西尼罗河病毒病 | 西尼罗河病毒 | 1937 | 非洲、澳大利亚、加拿大到委内瑞拉、欧洲、中东、西亚 | 蚊子传播的 |
所有国家,无论是发达国家还是发展中国家,都发现了新出现的疾病。 一些国家更有能力应对它们。 国家和国际公共卫生机构关注发展中国家的疫情,因为这些国家很少有医疗基础设施和专业知识来有效应对大规模疫情。 除了拯救生命和援助缺乏资源的国家这一利他主义目标外,交通运输的全球性质意味着任何地方的疫情都能迅速蔓延到地球的每个角落。 在一个地方(其来源)管理疫情要比在许多方面抗击疫情容易得多。
2015年,世卫组织为几种很可能导致流行且知之甚少(因此迫切需要研发工作)的新发疾病确定了优先事项。
重新出现的传染病是指在经历了前一段时间的下降之后,发病频率不断增加的疾病。 其重新出现可能是条件变化或旧的预防制度不再起作用的结果。 此类疾病的例子包括耐药形式的结核病、细菌性肺炎和疟疾。 引起淋病和梅毒的耐药细菌菌株也变得越来越普遍,引发了人们对无法治愈的感染的担忧。
各种环境因素都可能导致特定疾病的重新出现,包括温度、湿度、人类食物或动物饲料来源等。疾病的重新出现可能是由于其中几种环境和/或社会因素的巧合所致,从而为疾病创造了最佳条件疾病的传播。
几千年来,当环境、宿主和病原体条件有利时,各种各样的传染病似乎已经影响了人群。 人口的增加增加了传染病传播的可能性,因为人类距离很近,人类更有可能在 “正确的时间出现在错误的地点” 发生疾病(例如自然灾害或政治冲突)。 全球旅行增加了疾病携带者在短短几个小时内将感染传播到数千英里之外的可能性,世卫组织在国际旅行和健康方面的预防措施就证明了这一点。
精选传染病
COVID-19
冠状病毒病19(COVID-19)是一种呼吸道疾病,由一种称为新型冠状病毒(SARS-CoV-2)的病毒引起。 症状包括发烧或发冷、咳嗽、呼吸急促或呼吸困难、疲劳、头痛和喉咙痛。 世卫组织于1月30日宣布19型冠状病毒病(COVID-19)为国际关注的突发公共卫生事件,并于2020年3月11日宣布为疫情。 与中国武汉海鲜市场有关的肺炎病例群看似有限,现已成为人类历史上最严重的疫情之一,截至2021年1月10日,177个国家的感染人数超过9,020万人,全球有190万人死亡(图\(\PageIndex{a}\))。 这说明了当地新出现的病原体如何能够迅速传播和跨境传播,成为对整个世界的迫在眉睫的公共卫生威胁。 您可以在此处查看最新的 COVID-19 数据。
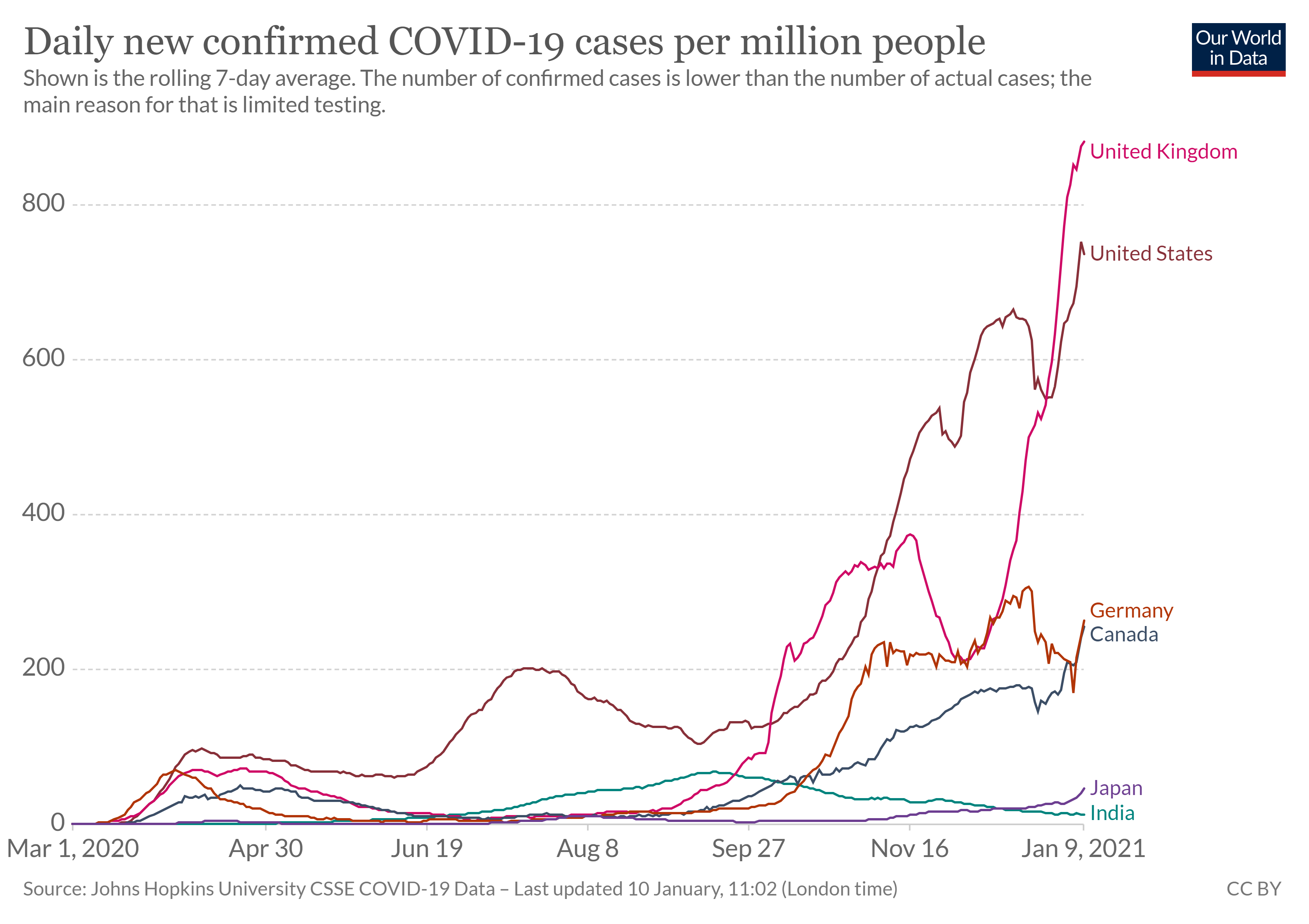
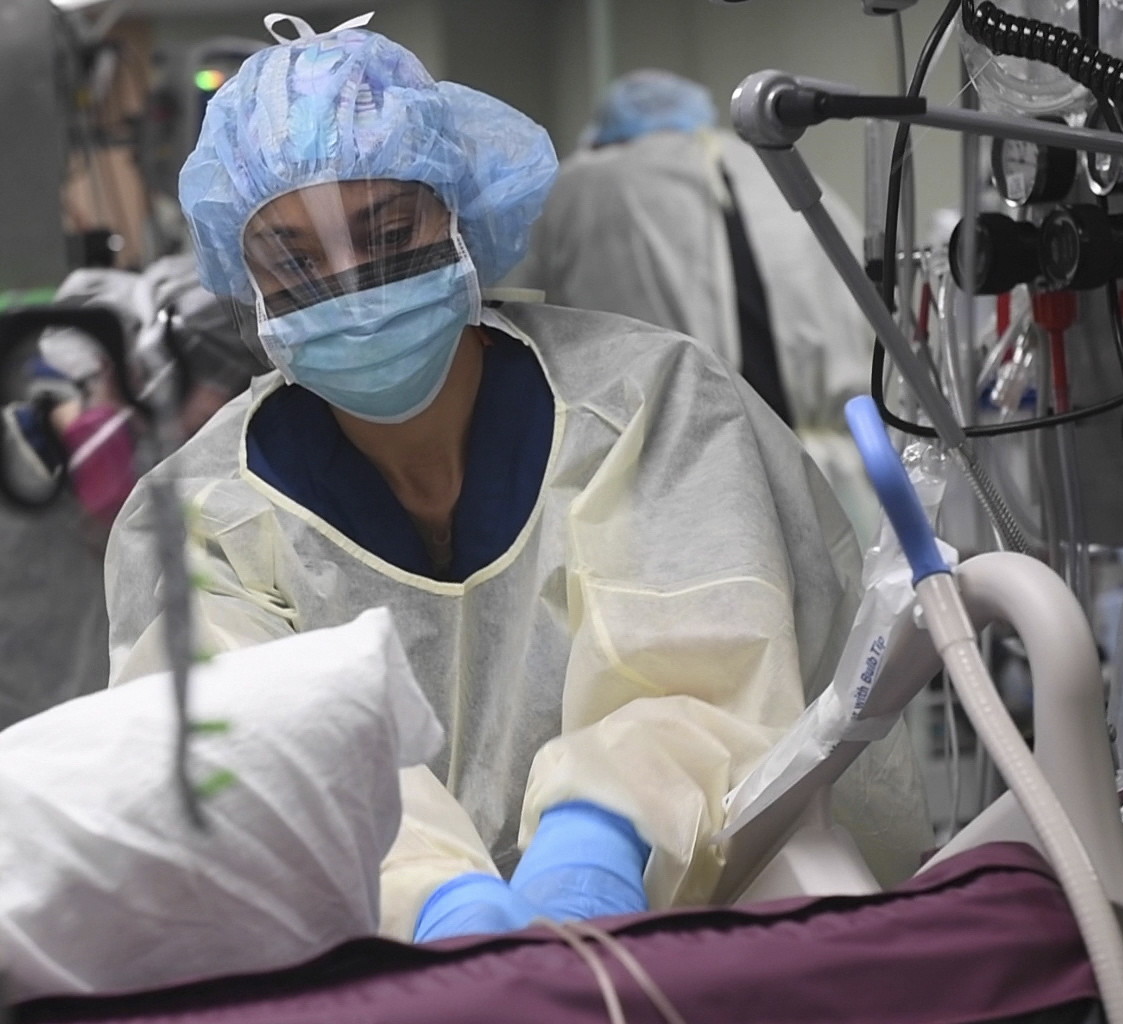
研究表明,SARS-CoV-2可能起源于蝙蝠冠状病毒,直接或通过其他动物作为中间体感染人类。 它主要通过呼吸道在人与人之间传播,包括飞沫、气溶胶、呼吸道分泌物或唾液。 它通常通过直接接触传播传播,但在某些情况下,例如在封闭空间中,已记录了空中传播(图\(\PageIndex{b}\))。 研究人员继续调查该病毒的空中传播。 这种冠状病毒在其潜伏期内具有传染性,据报道,潜伏期为3-7天,最多14天,患者没有出现任何症状。 感染者可能患有轻度至中度疾病(80%)、严重疾病(15%)和危重疾病(5%),总病死率为 0.5-2.8%,八十岁老人的死亡率要高得多(3.7—14.8%)。 重症和危疾类别(约占所有感染的20%)使全球卫生系统不堪重负(图\(\PageIndex{c}\))。 美国疾病控制与预防中心的 COVID-19 页面包含有关预防传播、疫苗、症状和检测的最新信息。
埃博拉病毒病
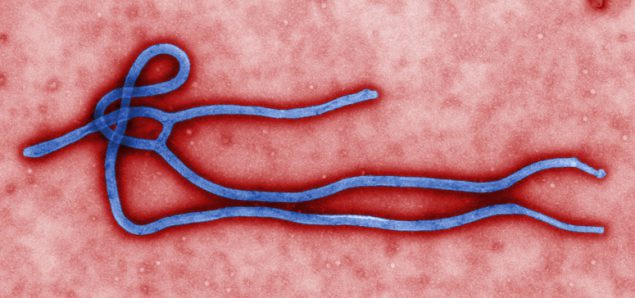
埃博拉病毒病,以前称为埃博拉出血热,是一种罕见的致命疾病,由一种埃博拉病毒株的感染引起(图\(\PageIndex{d}\))。 埃博拉可导致人类和非人类灵长类动物的疾病。 自1970年代以来,卫生专家就意识到埃博拉病毒,但在2014-2016年期间,西非出现了前所未有的大规模疫情。 以前的人类疫情规模小、孤立且得到控制。 事实上,西非的大猩猩和黑猩猩种群受埃博拉之害的程度远远超过人口。 2014年,小规模孤立的人类疫情模式发生了变化。 其高传播率,加上治疗死者的文化习俗,可能还是在城市环境中出现,导致该疾病迅速传播,数千人死亡。 国际公共卫生界采取了大规模的应急措施来治疗患者并遏制疫情。
2014-2016年埃博拉疫情是历史上最大的一次疫情(有28,616例病例和11,310例死亡),影响了西非的多个国家。 尼日利亚和马里报告了少量病例,塞内加尔报告了一例病例;但是,这些病例已得到控制,没有在这些国家进一步传播。 即使在国际机构的支持下,西非的系统仍难以识别和护理病人并控制传播。 让当地领导人参与预防计划和宣传,并在国家和全球层面谨慎实施政策,有助于最终遏制病毒的传播并结束疫情。 美国食品药品监督管理局在2019年底批准了埃博拉疫苗。
艾滋病毒/艾滋病
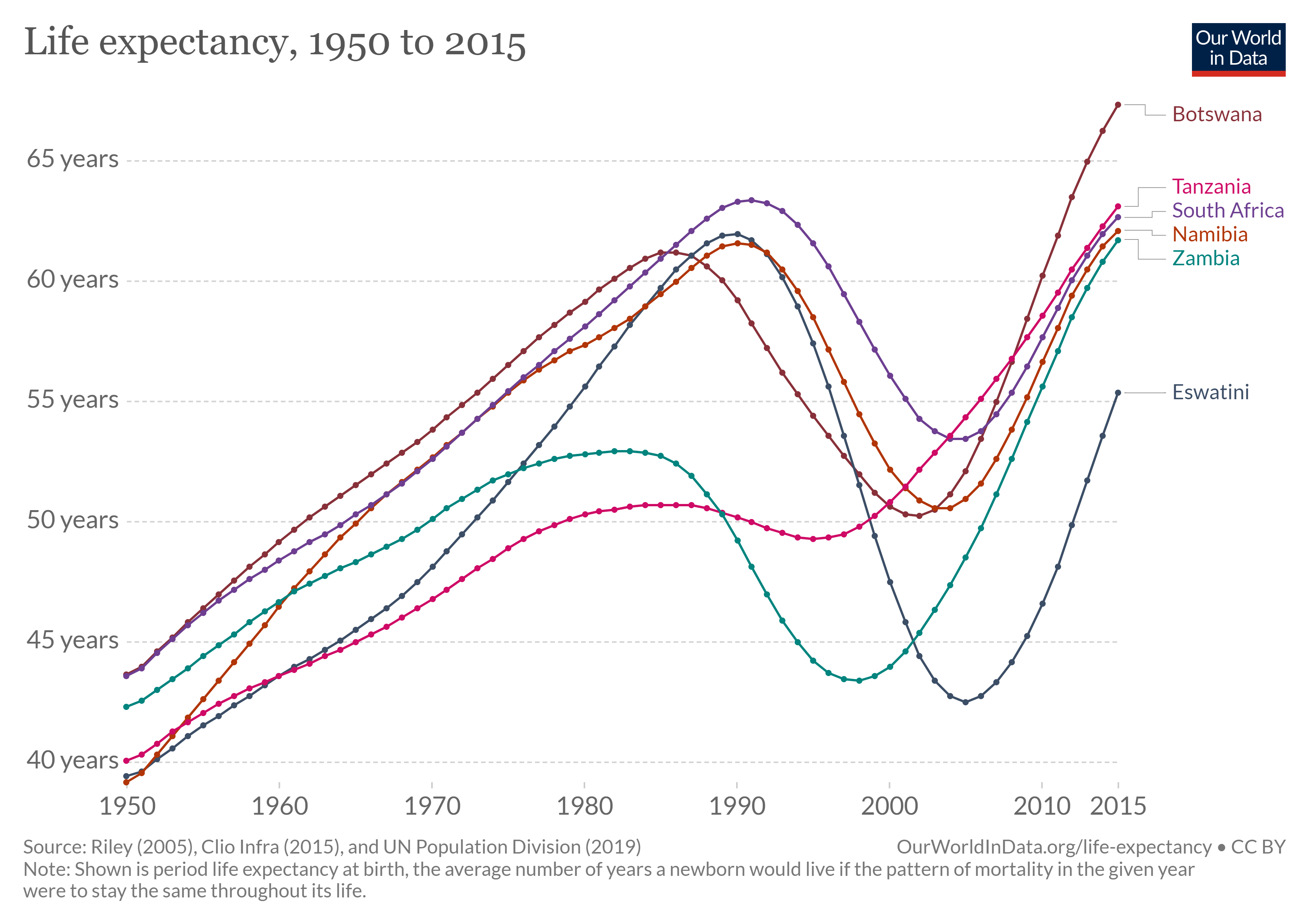
人类免疫缺陷病毒(HIV)是一种攻击人体免疫系统的病毒。 如果不治疗艾滋病毒,则可能导致获得性免疫缺陷综合症(A ID S)。 艾滋病患者免疫系统较弱,因此更容易感染癌症和其他感染。 HIV/A ID S疫情于1981年首次被发现,现已以惊人的速度蔓延。 2019 年,全球有 3,800 万人感染了艾滋病毒。 超过 95% 的艾滋病毒感染者生活在低收入和中等收入国家。 2019年有170万新感染病例,超过一半的新感染者是25岁以下的年轻人。 仅在2019年,就有6.9亿人死于艾滋病和相关疾病。 2016年,艾滋病毒/艾滋病是非洲第二大死亡原因。 在疫情高峰期,疫情使几个国家的预期寿命缩短了10年以上(图\(\PageIndex{e}\))。
疟疾
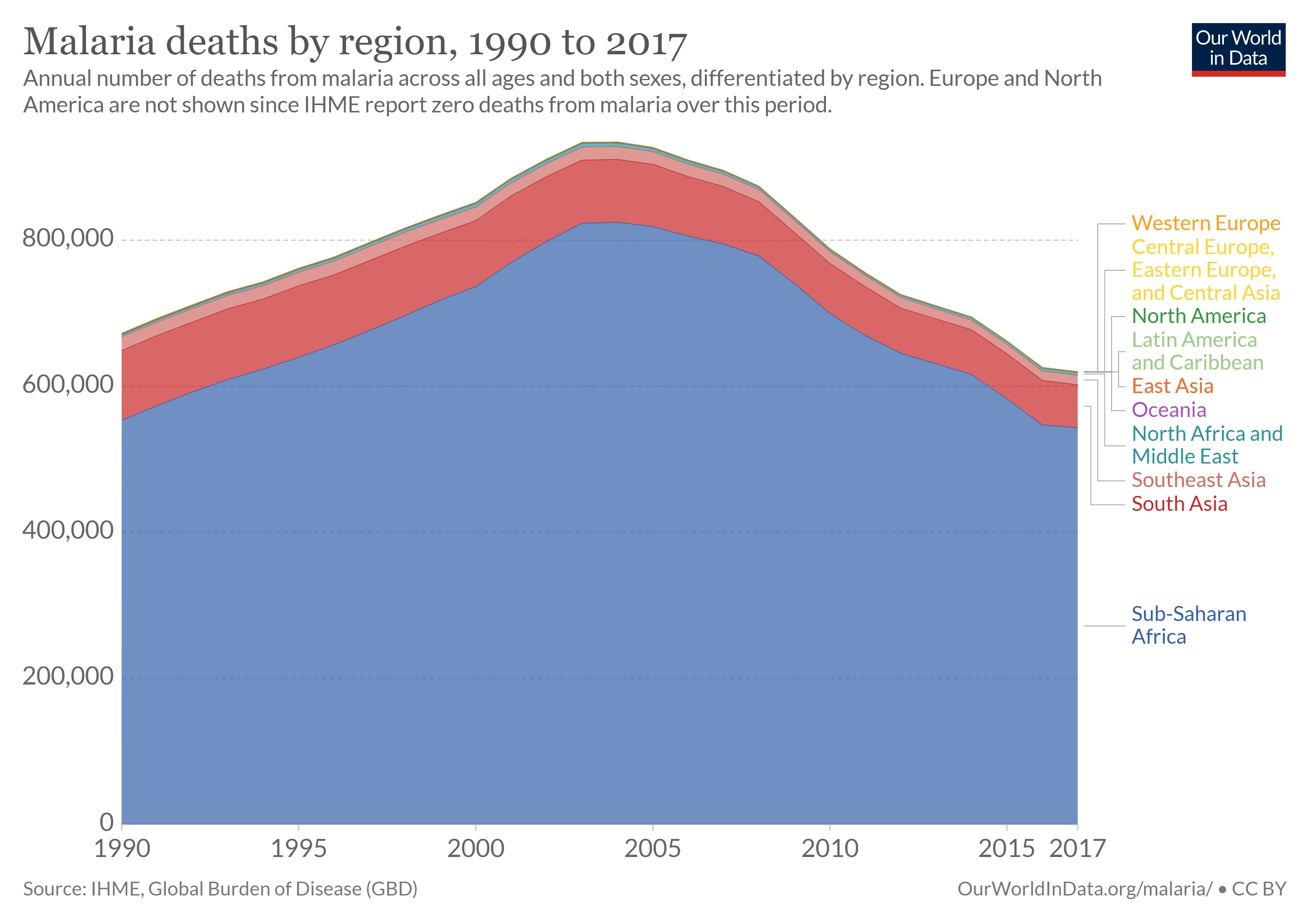
世界上约有40%的人——主要是生活在世界上最贫穷国家的人——有感染疟疾的风险。 疟疾是一种由蚊子传播的传染病,但由一种叫做疟原虫的单细胞原生动物寄生虫引起。 2019年有2.29亿例疟疾病例和40.9万例死亡,其中大多数病例和死亡发生在撒哈拉以南非洲(图\(\PageIndex{f}\))。 但是,亚洲、拉丁美洲、中东和欧洲部分地区也受到影响。 孕妇患疟疾的风险尤其高。 非免疫孕妇面临急性和严重临床疾病的风险,导致多达60%的此类妇女流失胎儿,超过10%的孕产妇死亡,包括重症患者的死亡率为50%。 感染疟疾的半免疫孕妇面临严重贫血(缺乏足够的红细胞输送氧气)和胎儿发育受损的风险,即使她们没有出现急性临床疾病的迹象。 据估计,每年有1万名妇女和20万名婴儿在怀孕期间死于疟疾感染。
肺结核
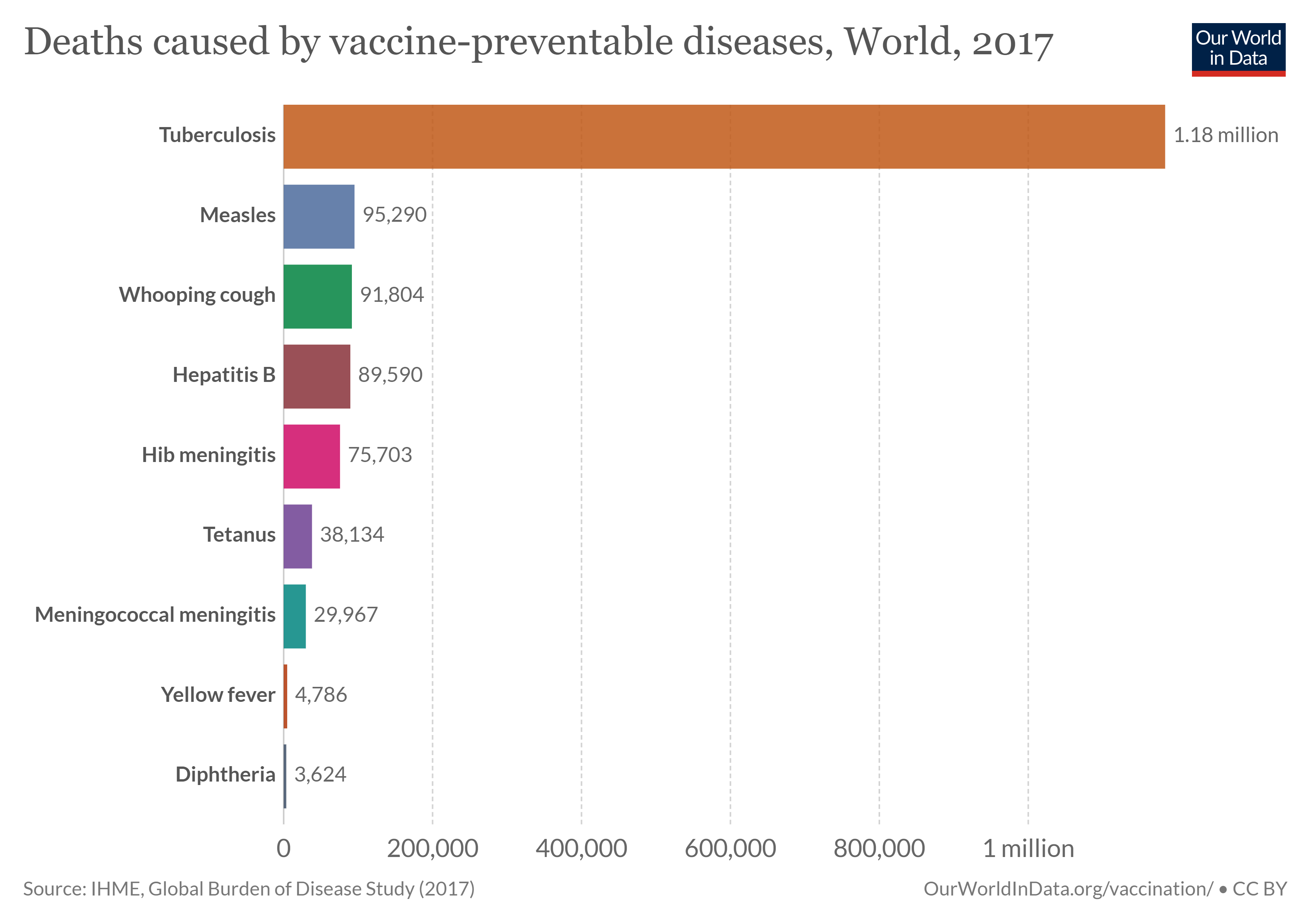
世卫组织估计,每年有1,040万例新发病例和150万例死于肺结核(TB)。 三分之一的结核病例仍未为卫生保健系统所知。 但是,对于接受治疗的人来说,患病率和死亡率已大幅下降,挽救了数百万人的生命。
结核病是由结核分枝杆菌引起的,这种细菌通过呼吸途径在人与人之间传播,最常见的是影响肺部,但会损害任何组织。 当感染者咳嗽、呼气、说话等时,细菌会以飞沫形式释放,这些飞沫可以在空气中悬浮数小时。 只有少数(约10%)的结核分枝杆菌感染者会发展为活动性结核病,而其余的人则可能保持潜伏感染,作为储存库。 结核病具有特殊的挑战,包括 (a) 大量活动性疾病患者没有症状,能够在不知情的情况下传播感染;(b) 患者必须在六到九个月内保持治疗依从性;(c) 病原体在许多感染者潜伏期内持续存在状态可以持续多年,但可以在一生中重新激活,从而引起疾病并变得可传播。
CDC的这段视频解释了结核病的基本知识。
根除疾病
在世界范围内,许多疾病已被根除或几乎被根除(表\(\PageIndex{b}\))。 根除疾病传染病的战略包括疫苗接种、改善个人卫生和环境卫生、预防药物和公共卫生教育。 其中一些策略在 “减少环境健康” 中进行了讨论,疫苗接种将在下文中讨论。
| 疾病 | 疾病负担 | 原因 | 根除的方法 | 死亡人数 |
|---|---|---|---|---|
| 天花 | 1980 年宣布消灭 | 天花病毒 | 使用疫苗接种消灭了 | 30% |
| 牛瘟病 | 2011 年宣布消灭 | 牛瘟病毒 | 卫生措施和疫苗接种 | 100% |
| 脊髓灰质炎 | 2017 年有 116 例病例 | 脊髓灰质炎病毒 | 接种 | 麻痹性脊髓灰质炎在儿童中为2-5%,在成人中增加到15-30% |
| 麦地那龙线虫病 | 2017 年有 30 例病例 | 寄生虫 Dracunculus medinensis | 卫生、净水和健康教育 | 不是致命但令人衰弱 |
| 麻疹 | 2017 年向世卫组织报告了 173,457 例病例 | 麻疹病毒 | 接种 | 15% |
| 流行性腮腺炎 | 2017年向世卫组织报告了560,622例病例 | 流行性腮腺炎 orthorubulaVirus | 接种 | 流行性腮腺炎引起的脑炎为 0.01% |
| 风疹 | 2017年向世卫组织报告了6,789例病例 | 风疹病毒 | 接种 | 未报告 |
| 淋巴丝虫病 | 没有可用的估算值。 2014 年,有 6800 万人被感染,7.9 亿人面临感染风险 | 蚯蚓: W. bancrofti、 B. malayi、 B. timori |
预防性化疗 | 不是致命的,但非常虚弱 |
| 囊尾虫病 | 世卫组织估计有256万至830万例病例 | Tapeworm s:T. solium、 T. saginata、 T. asiatica |
卫生和健康教育。 猪的疫苗接种 | 不同国家之间的差异 < 1-30% |
表格修改自 Max Roser、Sophie Ochmann、Hannah Behrens、Hannah Ritchie 和 Bernadeta Dadonaite(2014)-“消灭疾病”。 在 OurWorldIndata.org 上在线发布。 (CC-BY)。
接种
疫苗的作用是诱导特定的免疫反应,如果暴露于疫苗,可以立即对抗病原体。 疫苗会产生特殊的细胞和抗体,这些细胞和抗体可以高效地靶向病原体。 疫苗有几种类型。 有些由死亡或灭活的病原体或部分病原体组成。 美国食品药品管理局于2020年12月批准的辉瑞生物科技和Moderna COVID-19 疫苗由该病毒的一部分遗传物质(称为mRNA)组成。 注射时,人体利用这些遗传信息来合成病毒的刺激蛋白,从而在不引起感染的情况下刺激免疫反应。
疫苗的开发和批准并不能自动根除疾病(图\(\PageIndex{g}\)),因为疫苗必须分发给需要的人。 在发展中国家,尤其是对于那里的低收入人群而言,获得服务尤其具有挑战性。 结核病仍然很普遍,疫苗问世已有100年,但与成人肺部感染相比,它在保护儿童严重疾病方面更有效。 可能需要一种新的、更有效的疫苗来根除结核病。
新疫苗在获得批准之前必须经过严格的测试。 不仅疫苗是安全的,而且如果没有疫苗,我们将面临致命传染病的激增。 不幸的是,抗病毒运动散布了质疑疫苗安全性的虚假信息,但你可以在这里用有关疫苗开发、测试和安全性的可靠信息来教育自己。
抗生素抗性
在过去的70年中,抗生素和类似药物,统称为抗微生物药物,一直被用于治疗患有传染病的患者。 从技术上讲,抗生素是由某些微生物(例如真菌、青霉菌或链霉菌细菌)产生的抑制其他微生物生长的物质。 但是,任何用于治疗细菌感染的药物通常都被称为抗生素。 这两个定义都不包括用于治疗病毒感染的物质,这些物质被称为抗病毒药物。 自1940年代以来,抗生素的使用大大减少了传染病引起的疾病和死亡。 但是,这些药物已经被广泛使用了很长时间,以至于抗生素旨在杀死的传染性生物已经适应了它们,从而降低了药物的效果。
过度使用抗生素使病原体产生抗生素耐药性,当细菌的变化降低了旨在治愈或预防感染的药物、化学品或其他药物的有效性时,就会发生抗生素耐药性(图\(\PageIndex{h}\))。 过度使用有多种形式,例如在家用产品中加入抗生素或在未事先确定感染是细菌还是病毒感染的情况下开抗生素处方来治疗感染(在这种情况下,抗生素将无效)。 与农药耐药性的演变类似,抗生素的广泛使用有利于碰巧具有赋予抗生素耐药性的基因版本的人。 这些人存活和繁殖的机会最大,以至于抗生素耐药菌株会进化。 最初的抗生素对这种菌株不再有效,必须使用替代药物进行治疗。 例如,结核病(TB)在世界大部分地区几乎被消灭,但耐药菌株现在已经扭转了这一趋势。
疟原虫也出现了一个类似的耐药性例子,疟原虫是导致疟疾的原生动物。 杀虫剂二氯二苯基三氯乙烷(DDT)被广泛用于控制热带地区携带疟疾的蚊子种群。 但是,多年后,蚊子对滴滴涕产生了天然的抗药性,并再次广泛传播了这种疾病。 抗疟药物的处方也过多,这使疟原虫产生耐药性。

新形式的抗生素耐药性可以跨越国际边界,轻松地在各大洲之间传播。 许多形式的阻力以惊人的速度蔓延。 在美国,每年至少有200万人感染严重细菌,这些细菌对一种或多种旨在治疗这些感染的抗生素具有耐药性。 在美国,每年至少有23,000人直接死于这些抗生素耐药性感染。 更多的人死于其他因抗生素耐药性感染而复杂的疾病。 抗生素的使用是导致全球抗生素耐药性的最重要因素。 抗生素是人类医学中最常用的处方药之一,但在为人开的所有抗生素中,多达50%不是必需的,或者效果不如处方。
下面的视频显示了哈佛医学院进行的一项实验,该实验显示细菌很快就会适应看似致命的疾病。
近年来,人们越来越担心耐甲氧西林金黄色葡萄球菌(MRSA),这种细菌对许多抗生素具有耐药性。 在社区中,大多数金黄色葡萄球菌感染是皮肤感染。 在医疗机构中,金黄色葡萄球菌会导致危及生命的血液感染、肺炎和手术部位感染。
归因
由 Melissa Ha 从以下来源修改:
- Matthew R. Fisher 的《环境生物学》中的《环境@@ 健康与可持续农业》(获得 CC-BY 许可)
- 环境健康与儿童生存:流行病学、经济学、经验。 《环境与发展》,2008年。 世界银行。 华盛顿特区 CC-BY。
- OpenStax(CC-BY)的《微生物学》中的《全球公共卫生》。 在 openstax.org 上免费访问。
- Patel、V.、D. Chisholm。、T. Dua、R. Laxminarayan 和 M.E. Medina-Mora,编辑。2015。 精神、神经和药物滥用障碍。 疾病控制优先事项,第三版,第 4 卷。 华盛顿特区:世界银行。doi: 10.1596/978-1-4648-0426-7。 (CC-BY)。
- Balkhair A. A. 2020。 COVID-19 大流行:传染病史的新篇章。 阿曼医学杂志,35 (2),e123。 https://doi.org/10.5001/omj.2020.41 (CC-BY-NC)。
- Tizaoui、K.、Zidi、I.、Lee、K.H.、Ghayda、R.A.、Hong、S.H.、Li、H.、Smith、L.、Koyanagi、A.、Jacob、L.、Kronbichler、A. & Shin、J.I.(2020)。 关于冠状病毒病19(COVID-19)遗传学、进化、免疫病理发生和传播的最新知识。 《国际生物科学杂志》,16 (15),2906—2923。 https://doi.org/10.7150/ijbs.48812 (CC-BY)。
- 埃博拉(埃博拉病毒病)。2020。 疾病控制与预防中心。 已于 2021 年 1 月 10 日访问。 (公共领域)
- 2014-2016 年西非埃博拉疫情。2019 年。 疾病控制与预防中心。 已于 2021 年 1 月 10 日访问。 (公共领域)
- 关于艾滋病毒。2020 年。 疾病控制与预防中心。 已于 2021 年 1 月 10 日访问。 (公共领域)
- 艾滋病毒/艾滋病概览。2003年。 世界银行。 华盛顿特区 CC-BY。


