学习目标
- 描述如何调节饥饿和饮食
- 区分超重和肥胖水平以及相关的健康后果
- 解释厌食症和神经性贪食症对健康造成的后果
饮食对生存至关重要,饥饿之类的动力可以确保我们寻求生计,这也就不足为奇了。 虽然本章将主要关注调节饥饿和饮食的生理机制,但强大的社会、文化和经济影响也起着重要作用。 本节将解释饥饿、饮食和体重的调节,我们将讨论饮食失调的不良后果。
生理机制
有许多生理机制是饥饿的基础。 当我们的胃空腹时,它们会收缩,既造成饥饿感,又分泌传播到大脑的化学信息,作为开始喂食行为的信号。 当我们的血糖水平下降时,胰腺和肝脏会产生许多诱发饥饿的化学信号(Konturek 等人,2003;Novin、Robinson、Culbreth 和 Tordoff,1985 年),从而启动喂食行为。
对于大多数人来说,一旦他们吃完了,他们就会感到饱腹感,或者饱腹感和满足感,他们的饮食行为就会停止。 与开始进食一样,饱腹感也受多种生理机制的调节。 随着血糖水平的升高,胰腺和肝脏会发出信号,要求切断饥饿和进食(Drazen & Woods,2003;Druce、Small 和 Bloom,2004;Greary,1990 年)。 食物通过胃肠道也向大脑提供重要的饱腹感信号(Woods,2004),脂肪细胞会释放瘦素,一种饱腹感激素。
与饮食调节有关的各种饥饿和饱腹感信号已整合到大脑中。 研究表明,下丘脑和后脑的几个区域是发生这种整合的特别重要的部位(Ahima & Antwi,2008;Woods & D'Alessio,2008 年)。 归根结底,大脑中的活动决定了我们是否从事喂食行为(见下图)。
 图 10.9 饥饿和饮食受饥饿和饱腹信号的复杂相互作用的调节,这些信号集成在大脑中。
图 10.9 饥饿和饮食受饥饿和饱腹信号的复杂相互作用的调节,这些信号集成在大脑中。
新陈代谢和体重
我们的体重受到多种因素的影响,包括基因与环境的相互作用,以及我们消耗的卡路里数量与我们在日常活动中消耗的卡路里数量的关系。 如果我们的卡路里摄入量超过我们的卡路里消耗,我们的身体就会以脂肪的形式储存多余的能量。 如果我们消耗的卡路里少于消耗的卡路里,那么储存的脂肪就会转化为能量。 我们的能量消耗显然受活动水平的影响,但我们身体的新陈代谢率也会起作用。 一个人的新陈代谢率是在给定时间内消耗的能量,我们的新陈代谢率存在巨大的个体差异。 新陈代谢率高的人比新陈代谢率较低的人更容易消耗卡路里。
我们都会不时经历体重的波动,但一般来说,在饮食和/或体育活动没有极端变化的情况下,大多数人的体重都会在很小的范围内波动。 这一观察结果促使一些人提出了体重调节的设定点理论。 设定点理论断言,每个人都有理想的体重或设定点,可以抵抗变化。 这个设定点是基因预先确定的,能量摄入和/或消耗的补偿性变化抵制了将我们的体重从设定点大幅转移的努力(Speakman 等人,2011 年)。
从这一特定理论中得出的一些预测没有得到经验支持。 例如,最近大量减肥的人和对照组之间的新陈代谢率没有变化(Weinsier等人,2000年)。 此外,设定点理论未能考虑社会和环境因素对体重调节的影响(Martin-Gronert & Ozanne,2013;Speakman 等人,2011 年)。 尽管存在这些局限性,但设定点理论仍然经常被用作对如何调节体重的简单、直观的解释。
肥胖
如果某人的体重超过给定身高的普遍认可的健康水平,则被视为超重或肥胖。 根据美国疾病控制与预防中心 (CDC) 的数据,体重指数 (BMI) 介于\(25\)和之间的成年人\(29.9\)被视为超重(见图 10.10)。 体重指数等于\(30\)或更高的成年人被视为肥胖(美国疾病控制与预防中心 [CDC],2012)。 体重过重而有死亡危险的人被归类为病态肥胖。 病态肥胖被定义为体重指数超过\(40\)。 请注意,尽管体重指数已被世界卫生组织(WHO)、CDC和其他团体用作健康体重指标,但其作为评估工具的价值受到质疑。 体重指数对于研究人群最有用,这是这些组织的工作。 它在评估个人时用处不大,因为身高和体重测量无法考虑健康水平等重要因素。 例如,运动员的体重指数可能很高,因为该工具无法区分人体脂肪和肌肉在人体重中所占的百分比。
![图表有一个 x 轴标记为 “重量”(磅/千克),一个 y 轴标记为 “高度”(米和英尺/英寸)。 四个区域采用不同颜色的阴影,表示体重和身高范围的 BMI。 “体重不足的体重指数<18.5” 区域起始约为90磅和4'11英寸,一直延伸到大约160磅和6'6英寸。 “正常区间体重指数18.5—25” 区域在身高 4'11” 时覆盖约 90—120 磅,高度为 6'6” 时延伸到大约 160—220 磅。 “超重体重指数25—30” 区域在身高 4'11 英寸时覆盖约 120—140 磅,身高 6'6 英寸时延伸到大约 220—265 磅。 “肥胖” 区间体重指数]() 30 英寸区域在高度 4'11 时占地约 140—350 磅,高度为 6'6 时延伸到大约 265—350 磅。”” src=”/@api /deki/files/58477/fig_10.2.png “>
图 10.10 此图表显示了成人体重指数的计算方式。 个人在 y 轴上找到自己的身高,在 x 轴上找到体重,以确定自己的 BMI。
30 英寸区域在高度 4'11 时占地约 140—350 磅,高度为 6'6 时延伸到大约 265—350 磅。”” src=”/@api /deki/files/58477/fig_10.2.png “>
图 10.10 此图表显示了成人体重指数的计算方式。 个人在 y 轴上找到自己的身高,在 x 轴上找到体重,以确定自己的 BMI。
极度超重或肥胖是造成多种负面健康后果的危险因素。 其中包括但不限于心血管疾病、中风、2 型糖尿病、肝病、睡眠呼吸暂停、结肠癌、乳腺癌、不孕症和关节炎的风险增加。 据估计,在美国,约有三分之一的成年人口肥胖,近三分之二的成年人和六分之一的儿童符合超重标准(CDC,2012),人们对尝试了解如何应对这一重要的公共卫生问题非常感兴趣。
什么原因导致某人超重或肥胖? 你已经读过,基因和环境都是决定体重的重要因素,如果消耗的卡路里多于消耗的卡路里,多余的能量就会作为脂肪储存。 但是,社会经济地位和自然环境也必须被视为促成因素(CDC,2012)。 例如,生活在犯罪猖獗的贫困社区的人可能永远不会觉得步行或骑自行车去工作或去当地市场感到舒服。 这可能会限制他从事的体育锻炼量,从而导致体重增加。 同样,有些人可能买不起市场上的健康食品,或者可能无法获得这些选择(尤其是在城市地区或较贫穷的社区);因此,有些人主要依靠可用、便宜、高脂和高卡路里的快餐作为他们的主要来源营养。
一般而言,鼓励超重和肥胖的人尝试通过饮食和运动相结合来减轻体重。 尽管有些人使用这些方法非常成功,但许多人却难以减轻多余的体重。 如果一个人反复尝试减肥都没有成功,或者由于肥胖而有死亡的危险,则可以建议进行减肥手术。 减肥手术是一种专门针对减轻体重的手术,它包括改变胃肠系统以减少可食用的食物量和/或限制消化后的食物可以吸收的量(见图 10.11)(Mayo Clinic,2013)。 最近的一项荟萃分析表明,在减肥手术后的两年内,减肥手术比非手术治疗肥胖症更有效,但迄今为止,尚无长期研究(Gloy 等人,2013)。
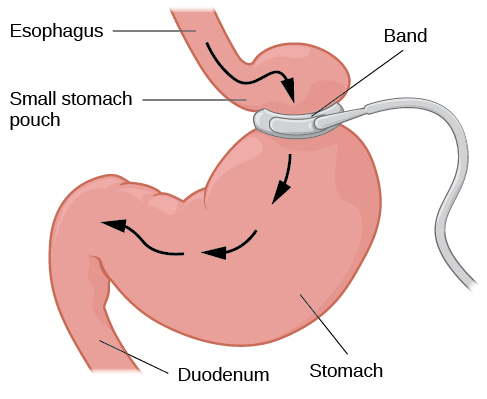 图 10.11 胃束带手术会产生一小袋胃,缩小了可用于消化的胃的大小。
图 10.11 胃束带手术会产生一小袋胃,缩小了可用于消化的胃的大小。
深入挖掘:普拉德-威利综合症
普拉德-威利综合症(PWS)是一种遗传性疾病,会导致持续的强烈饥饿感和新陈代谢率降低。 通常,受影响的儿童必须接受全天候监督,以确保他们不会过量进食。 目前,PWS是儿童病态肥胖的主要遗传原因,它与许多认知缺陷和情绪问题有关。
 图 10.12 在这幅 1680 年的画中描绘的 Eugenia Martínez Vallejo 可能患有普拉德-威利综合症。 她只有八岁,体重约120磅,被昵称为 “La Monstrua”(怪物)。
图 10.12 在这幅 1680 年的画中描绘的 Eugenia Martínez Vallejo 可能患有普拉德-威利综合症。 她只有八岁,体重约120磅,被昵称为 “La Monstrua”(怪物)。
虽然基因检测可用于做出诊断,但有许多与PWS相关的行为诊断标准。 从出生到\(2\)年龄,肌张力不足和吸吮行为不佳可能是PWS的早期征兆。 发育迟缓出现在\(6\)和年龄之间\(12\),与 PWS 相关的过量进食和认知缺陷通常会稍晚发作。
尽管尚不完全了解 PWS 的确切机制,但有证据表明受影响的人有下丘脑异常。 考虑到下丘脑在调节饥饿和饮食方面的作用,这并不奇怪。 但是,正如你将在本章的下一节中学到的那样,下丘脑也参与了性行为的调节。 因此,许多患有PWS的人在青春期未能达到性成熟。
目前尚无针对 PWS 的治疗或治愈方法。 但是,如果能够控制这些人的体重,那么他们的预期寿命就会显著延长(从历史上看,PWS患者通常在青春期或成年初期死亡)。 使用各种精神活性药物和生长激素的进展继续提高PWS患者的生活质量(Cassidy & Driscoll,2009;Prader-Willi Syndrome Association,2012)。
饮食失调
尽管将近三分之二的美国成年人为与超重有关的问题而苦苦挣扎,但有一小部分但很大一部分人患有饮食失调症,通常会导致体重正常或体重不足。 通常,这些人害怕体重增加。 患有神经性贪食症和神经性厌食症的人面临许多不良健康后果(Mayo Clinic,2012a,2012b)。
患有神经性贪食症的人会出现暴饮暴食行为,然后试图补偿消耗的大量食物。 通过诱发呕吐或使用泻药来净化食物是两种常见的补偿行为。 一些受影响的人为了弥补自己的狂欢而进行过多的运动。 贪食症与许多不良健康后果有关,包括肾衰竭、心力衰竭和蛀牙。 此外,这些人经常患有焦虑和抑郁症,他们滥用药物的风险增加(Mayo Clinic,2012b)。 据估计,女性神经性贪食症的终身患病率约\(1\%\)为女性,低于\(0.5\%\)男性(Smink、van Hoeken和Hoek,2012年)。
截至2013年发布的《诊断和统计手册》第五版,暴饮暴食症是美国精神病学协会(APA)认可的一种疾病。 与贪食症不同,暴饮暴食之后不会出现不当行为,例如清洗,而是会带来痛苦,包括内疚和尴尬感。 由此产生的心理困扰将暴饮暴食症与暴饮暴食区分开来(美国精神病学协会 [APA],2013)。
神经性厌食症是一种饮食失调症,其特征是通过饥饿和/或过度运动将体重维持在远低于平均水平。 患有神经性厌食症的人的身体形象通常会被扭曲,在文献中被称为一种身体畸形,这意味着他们认为自己超重,尽管事实并非如此。 与神经性贪食症一样,神经性厌食症与许多重大的负面健康后果有关:骨质流失、心力衰竭、肾衰竭、闭经(月经停止)、性腺功能减退,在极端情况下还会死亡。 此外,出现许多心理问题的风险增加,包括焦虑症、情绪障碍和药物滥用(Mayo Clinic,2012a)。 对神经性厌食症患病率的估计因研究而异,但女性的神经性厌食症患病率通常从略低于1%到略高于4%不等。 一般来说,男性的患病率要低得多(Smink 等人,2012 年)。
 图 10.13 我们社会中的年轻女性被超薄模特的图像所淹没(有时描绘得很准确,有时经过数字修改以使她们看起来更苗条)。 这些图像可能导致饮食失调。 (来源:Peter Duhon)
图 10.13 我们社会中的年轻女性被超薄模特的图像所淹没(有时描绘得很准确,有时经过数字修改以使她们看起来更苗条)。 这些图像可能导致饮食失调。 (来源:Peter Duhon)
虽然厌食症和神经性贪食症都发生在许多不同文化的男性和女性中,但来自西方社会的高加索女性往往是风险最高的人群。 最近的研究表明,年龄介于\(15\)和\(19\)年龄之间的女性面临的风险最大,长期以来人们一直怀疑这些饮食失调是受文化约束的现象,与流行媒体和时尚界经常描绘的薄弱理想信息有关(见图 10.13)(Smink 等人,2012 年)。 尽管社会因素在饮食失调的发展中起着重要作用,但也有证据表明,遗传因素可能使人们容易患上这些疾病(Collier & Treasure,2004)。






