26.4: 神经系统的神经真菌病和寄生虫病
- Page ID
- 200396
学习目标
- 确定可能导致神经系统感染的最常见真菌
- 比较影响神经系统的特定真菌病的主要特征
神经系统的真菌感染,称为神经真菌病,在健康人群中很少见。 但是,在免疫功能低下或老年患者中,神经真菌病可能造成毁灭性影响。 几种真核寄生虫也能够感染人类宿主的神经系统。 尽管相对不常见,但这些感染也可能危及免疫功能低下的人的生命。 在本节中,我们将首先讨论神经真菌病,然后讨论神经系统的寄生虫感染。
隐球菌脑膜炎
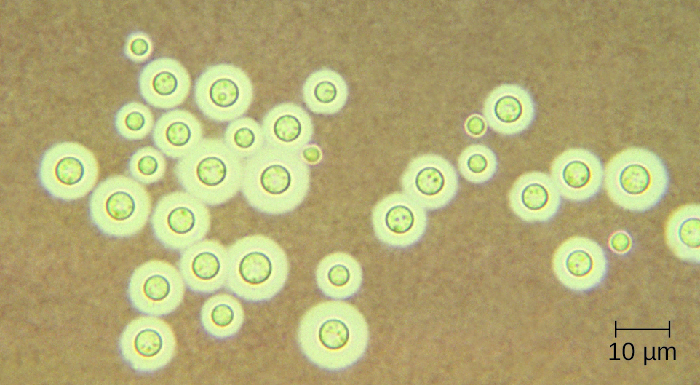
隐球菌是一种可引起脑膜炎的真菌病原体。 这种酵母通常存在于土壤中,尤其与鸽子粪便有关。 它具有厚胶囊,可作为重要的毒力因子,抑制吞噬作用造成的清除。 大多数 C. neoformans 病例会导致亚临床呼吸道感染,在健康人群中,这种感染通常会自发消失,不会产生长期后果(参见呼吸道真菌病)。 在免疫功能低下的患者或患有其他基础疾病的患者中,感染可能发展为脑组织中形成脑膜炎和肉芽肿。 隐球菌抗原还可以抑制细胞介导的免疫和迟发型超敏反应。
隐球菌可以很容易地在实验室培养,并根据其广泛的胶囊进行鉴定(图\(\PageIndex{1}\))。 C. neoformans 通常是从播散性感染患者的尿液样本中培养出来的。
要治疗隐球菌感染,需要长期使用抗真菌药物进行治疗。 需要使用两性霉素 B 加氟胞嘧啶联合治疗至少 10 周。 许多抗真菌药物难以穿过血脑屏障,并且具有强烈的副作用,需要低剂量;这些因素导致治疗时间过长。 艾滋病患者特别容易受到隐球菌感染,因为他们的免疫状态受损。 患有隐球菌病的艾滋病患者也可以用抗真菌药物治疗,但他们经常会复发;终身服用氟康唑以防止再感染。
练习\(\PageIndex{1}\)
- 为什么神经真菌病感染在普通人群中很少见?
- 隐球菌感染是如何获得的?
神经真菌病
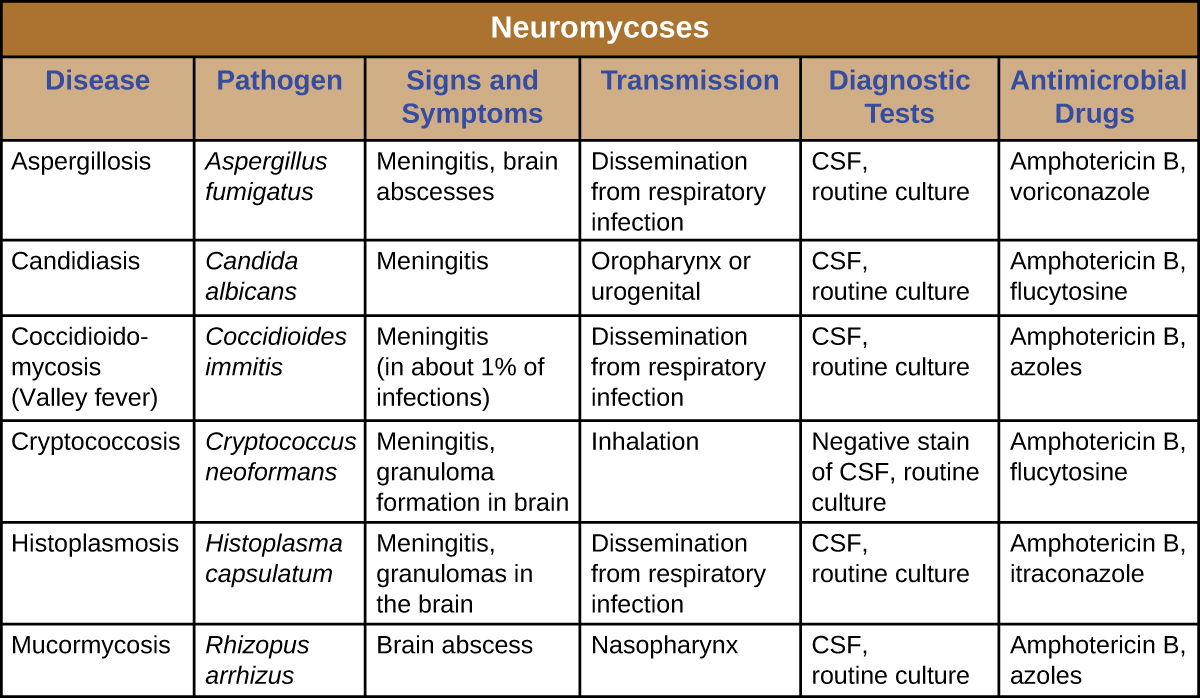
神经真菌病通常仅发生在免疫功能低下的人身上,通常只有在首次感染不同的身体系统后才会侵入神经系统。 因此,前面的章节已经讨论了许多有时会影响神经系统的疾病。 该图\(\PageIndex{2}\)显示了一些与神经系统疾病相关的最常见的真菌感染。 该表仅包括与这些疾病相关的神经学方面;它不包括与其他身体系统相关的特征。
临床重点:分辨率
事实证明,大卫开了两种抗真菌药物,两性霉素B和氟胞嘧啶的新处方是有效的,他的病情开始好转。 大卫的痰、皮肤和脑脊液样本的培养结果证实存在真菌感染。 C. neoformans 的检测结果均为阳性。 对他的组织进行的血清学检测也显示 C. neoformans capsular 多糖抗原呈阳性。
由于众所周知 C. neoformans 存在于鸟粪中,因此 David 很可能是在谷仓里工作时接触过这种真菌。 尽管有这种接触,但戴维的医生向他解释说,免疫功能正常的人很少感染隐球菌脑膜炎,而且他的免疫系统很可能因他为治疗克罗恩病而服用的抗炎药物而受到损害。 但是,为了排除其他可能的免疫缺陷原因,戴维的医生建议对他进行艾滋病毒检测。
在大卫的HIV检测呈阴性后,他的医生取出了他用来控制克罗恩病的皮质类固醇,取而代之的是另一种药物。 经过数周的抗真菌治疗,David得以完全康复。
阿米巴脑膜炎
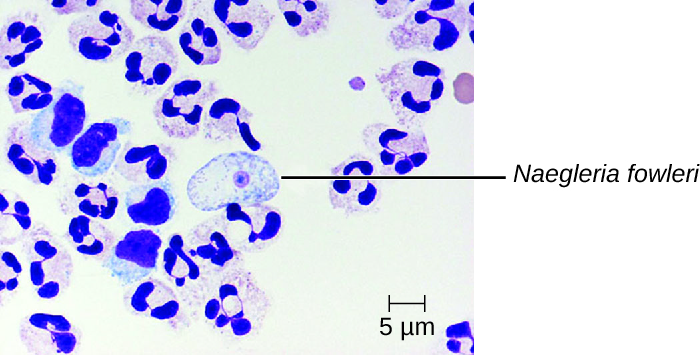
原发性阿米巴脑膜脑炎 (PAM) 由 Naegleria fowleri 引起。 这种 amoeboflagellate 通常可以在土壤和水中自由生活。 它可以以三种形式之一存在——传染性阿米巴滋养体形式、运动鞭毛形式和静息囊肿形式。 PAM 是一种罕见的疾病,与年轻人和其他健康的人有关。 人们通常在河流、湖泊和温泉等温暖的淡水中游泳时被变形虫感染。 致病滋养体最初通过鼻腔通道进入鼻窦来感染大脑;然后它向下移动嗅觉神经纤维穿透粘膜下神经丛,侵入 cribriform 板,然后到达蛛网膜下腔空间。 蛛网膜下腔高度血管化,是滋养体传播到中枢神经系统其他区域(包括大脑)的途径(图\(\PageIndex{3}\))。 炎症和灰质破坏会导致严重的头痛和发烧。 几天之内,就会出现精神错乱和抽搐,并迅速发展为癫痫发作、昏迷和死亡。 进展可能非常迅速,而且通常要等到尸检后才能诊断出这种疾病。
N. fowleri 感染可以通过直接观察脑脊液来确认;通过显微镜观察新的脑脊液湿底座时,通常可以看到变形虫在移动。 脑脊液中偶尔也会发现鞭毛形态。 变形虫可以用多种污渍进行识别,包括 Giemsa-Wright 或改性三色染色剂。 通过间接免疫荧光检测抗原,或使用聚合酶链反应进行遗传分析,可用于确认初步诊断。 N. fowleri 感染几乎总是致命的;在美国,138 名 PAM 患者中只有 3 名幸存下来。 1 一种叫做 miltefosine 的新型实验药物在治疗这些感染方面显示出一定的希望。 这种药物是一种磷酸胆碱衍生物,被认为会抑制 N. fowleri 中的膜功能,引发细胞凋亡和脂质依赖性细胞信号通路的干扰。 2 当在感染初期服用,再加上治疗性体温过低(降低人体核心温度以减少与感染相关的脑水肿)时,该药物已成功用于治疗原发性阿米巴脑炎。
肉芽肿性阿米巴脑炎
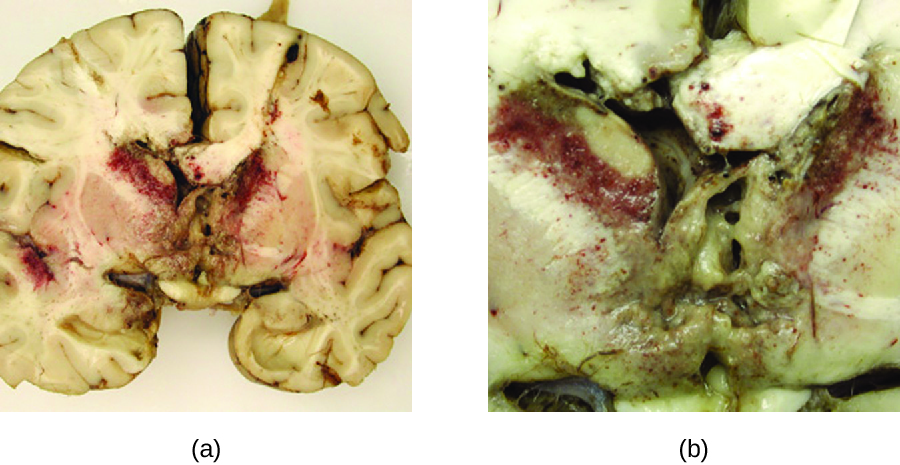
Aanthamoeba 和 B alamuthia 物种是自由生活的变形虫,存在于许多淡水体中。 人类感染这些变形虫的情况很少见。 但是,它们可能在隐形眼镜佩戴者中引起阿米巴角膜炎(参见眼部原生动物和蠕虫感染),在免疫功能低下患者中引起播散性感染,严重时会导致肉芽肿性阿米巴脑炎(GAE)。 与 PAM 相比,GAE 往往是亚急性感染。 人们认为这种微生物要么通过鼻窦进入,要么通过皮肤破裂。 它通过血源性传播,可以侵入中枢神经系统。 在那里,感染会导致炎症、病变形成和脑炎典型神经系统症状的发展(图\(\PageIndex{4}\))。 GAE 几乎总是致命的。
GAE 通常要等到感染后期才被诊断出来。 感染引起的病变可以使用 CT 或 MRI 进行检测。 活变形虫可以在脑脊液或组织活检中直接检测。 血清学检测是可用的,但通常不是做出正确诊断所必需的,因为脑脊液中确实存在该生物体。 一些抗真菌药物,例如氟康唑,已被用于治疗棘阿米巴感染。 此外,最近使用了米替福辛和伏立康唑(麦角甾醇生物合成抑制剂)的组合来成功治疗GAE。 但是,即使经过治疗,这些感染患者的死亡率仍然很高。
练习\(\PageIndex{2}\)
肉芽肿性阿米巴脑炎如何诊断?
人类非洲锥虫病
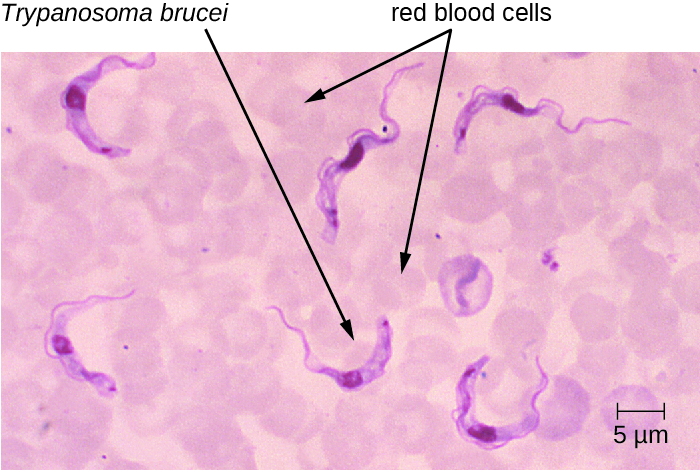
非洲人类锥虫病(也称为非洲昏睡病)是撒哈拉以南非洲两个不同地区流行的一种严重疾病。 它是由昆虫传播的 hemoflagellate T rypanosoma brucei 引起的。 Trypanosoma brucei rhodesiense 亚种导致东非锥虫病(EAT),另一个亚种 Trypanosoma brucei gambiense 会导致西非锥虫病(WAT)。 目前每年报告数百例EAT病例。 3 WAT 更常被报告,而且往往是一种更慢性的疾病。 每年发现大约7000至10,000例新的WAT病例。 4
T. brucei 主要通过采采蝇(Glossina s pp.)的叮咬传播给人类。 采采蝇咬伤后不久,感染部位就会形成下垂。 然后,鞭毛会扩散,进入循环系统(图\(\PageIndex{5}\))。 这些全身性感染会导致发烧起伏不定,在此期间,症状持续两到三天,两次发作之间缓解约一周。 随着疾病进入最后阶段,病原体从淋巴管转移到中枢神经系统。 神经系统症状包括白天嗜睡、失眠和精神恶化。 在 EAT 中,这种疾病的病程持续了几周到几个月。 相比之下,WAT 通常会持续数月到数年。
尽管对锥虫有很强的免疫反应,但这还不足以消灭病原体。 通过抗原变异,锥虫可以将其表面蛋白转变为超过100种血清学类型。 这种变异导致了最初疾病的起伏形式。 最初由感染引起的败血症会导致高烧。 随着免疫系统对感染的反应,生物数量减少,临床症状减弱。 但是,病原体的亚群随后会通过抗原变异改变其表面外层抗原,逃避免疫反应。 这些鞭毛会迅速增殖并导致另一轮疾病。 如果不加以治疗,这些感染通常是致命的。
临床症状可用于识别非洲锥虫病的早期症状。 其中包括在感染部位形成下垂和温特伯顿的体征。 温特伯顿的体征是指颈后部淋巴结肿大,这通常表示脑部感染。 锥虫可以直接在染色样本中观察到,包括患者血液、淋巴、脑脊液和皮肤活检。 在大多数急性或慢性病患者中都发现了针对寄生虫的抗体。 但是,血清学检测通常不用于诊断,因为寄生虫的显微镜检测就足够了。 早期诊断对治疗很重要。 在神经系统介入之前,可以使用喷他胺(一种核代谢抑制剂)和苏拉明(机制不清楚)等药物。 这些药物的副作用少于治疗第二阶段疾病所需的药物。 一旦昏睡病阶段开始,包括美拉索洛尔(一种砷衍生物)和依弗洛尼辛在内的更严厉的药物可能会有效。 成功治疗后,患者仍需要对脑脊液进行为期两年的后续检查,以发现该疾病可能的复发。 预防这些疾病的最有效方法是控制昆虫媒介种群。
练习\(\PageIndex{3}\)
- 全身性锥虫感染的症状是什么?
- 神经系统锥虫感染的症状是什么?
- 为什么锥虫感染如此难以根除?
神经弓形虫病
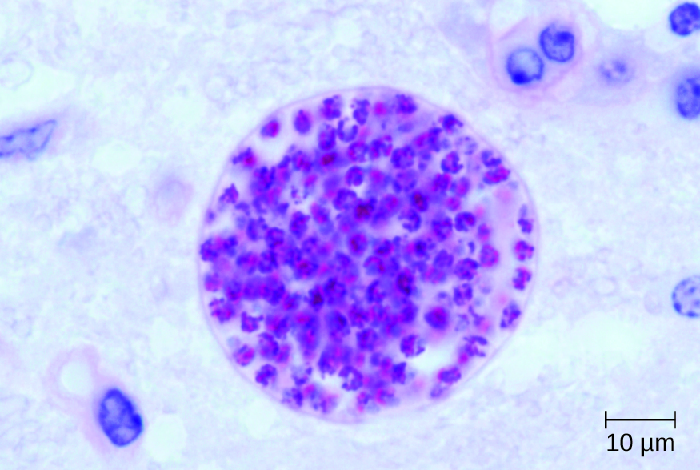
弓形虫是一种无处不在的细胞内寄生虫,可引起新生儿感染。 猫是最终的宿主,人类可能在吃了受感染的肉后被感染,或者更常见的是通过摄入猫粪便中流出的卵囊而感染(参见循环和淋巴系统的寄生虫感染)。 T. gondii 通过血管的内皮细胞进入循环系统。 5 大多数弓形虫病病例无症状。 但是,在免疫功能低下的患者中,由弓形虫感染引起的神经弓形虫病是脑脓肿的最常见原因之一。 6 生物体能够通过感染大脑中毛细血管的内皮细胞来穿过血脑屏障。 寄生虫在这些细胞内繁殖,这似乎是进入大脑的必要步骤,然后导致内皮细胞裂解,将后代释放到脑组织中。 这种机制与它最初用于进入血液的方法大不相同。 7
与神经弓形虫病相关的脑部病变可使用 MRI 或 CAT 扫描进行射线照相检测(图\(\PageIndex{6}\))。 直接观察脑脊液中的病原体可以证实诊断。 逆转录聚合酶链反应测定还可用于通过遗传标记物检测贡地氏杆菌。
治疗由弓形虫感染引起的神经弓形虫病需要使用乙胺嘧啶、磺胺二嗪和亚叶酸进行为期六周的多药治疗。 为了防止复发,通常需要长期维持剂量。
练习\(\PageIndex{4}\)
- 弓形虫感染在什么情况下会严重?
- 弓形虫如何绕过血脑屏障?
神经囊虫病
囊虫病是一种寄生虫感染,由猪绦虫 Taenia solium 的幼虫形式引起。 当幼虫侵入大脑和脊髓时,这种情况被称为神经囊虫病。 这种疾病影响着全球数百万人,是发展中国家成人发作性癫痫的主要原因。 8
《胃肠道蠕虫感染》中讨论了 T. solium 的生命周期。 摄入后,卵在肠道中孵化形成叫做 cysticerci 的幼虫。 成年绦虫在小肠中形成,产卵在粪便中脱落。 这些卵可以通过食物或其他表面的粪便污染来感染其他人。 卵子还可以在原始患者的肠道内孵化,从而导致持续的自身感染。 cystercerci 可以迁移到血液中并侵入体内的许多组织,包括中枢神经系统。
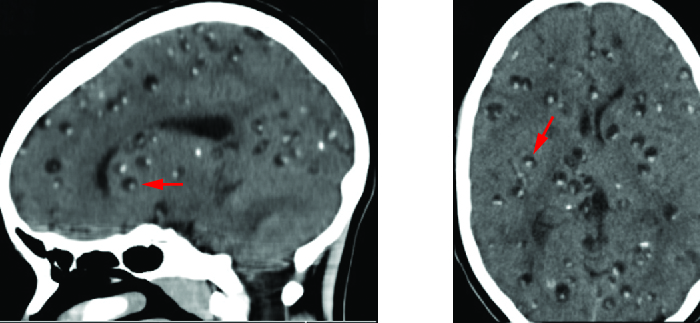
神经囊虫病通常通过非侵入性技术进行诊断。 流行病学信息可用作初步筛查;囊虫病在中美洲和南美洲、非洲和亚洲流行。 放射成像(MRI 和 CT 扫描)是诊断神经囊虫病的主要方法;成像可用于检测寄生虫周围形成的一到两厘米的囊肿(图\(\PageIndex{7}\))。 血液中嗜酸性粒细胞水平升高也可能表明存在寄生虫感染。 EIA 和 ELISA 还用于检测与病原体相关的抗原。
神经囊尾虫病的治疗取决于囊虫存在的位置、数量、大小和阶段。 抗蠕虫化疗包括阿苯达唑和吡喹酮。 由于这些药物会杀死活的囊肿,它们可能会在囊尾孢杆菌抗原的释放时引发炎症反应,从而急剧增加症状,因为囊肿会被药物破坏。 为了缓解这种反应,可以使用穿过血脑屏障(例如地塞米松)的皮质类固醇来减轻这些影响。 可能需要手术干预才能切除心室内囊肿。
神经系统寄生虫病
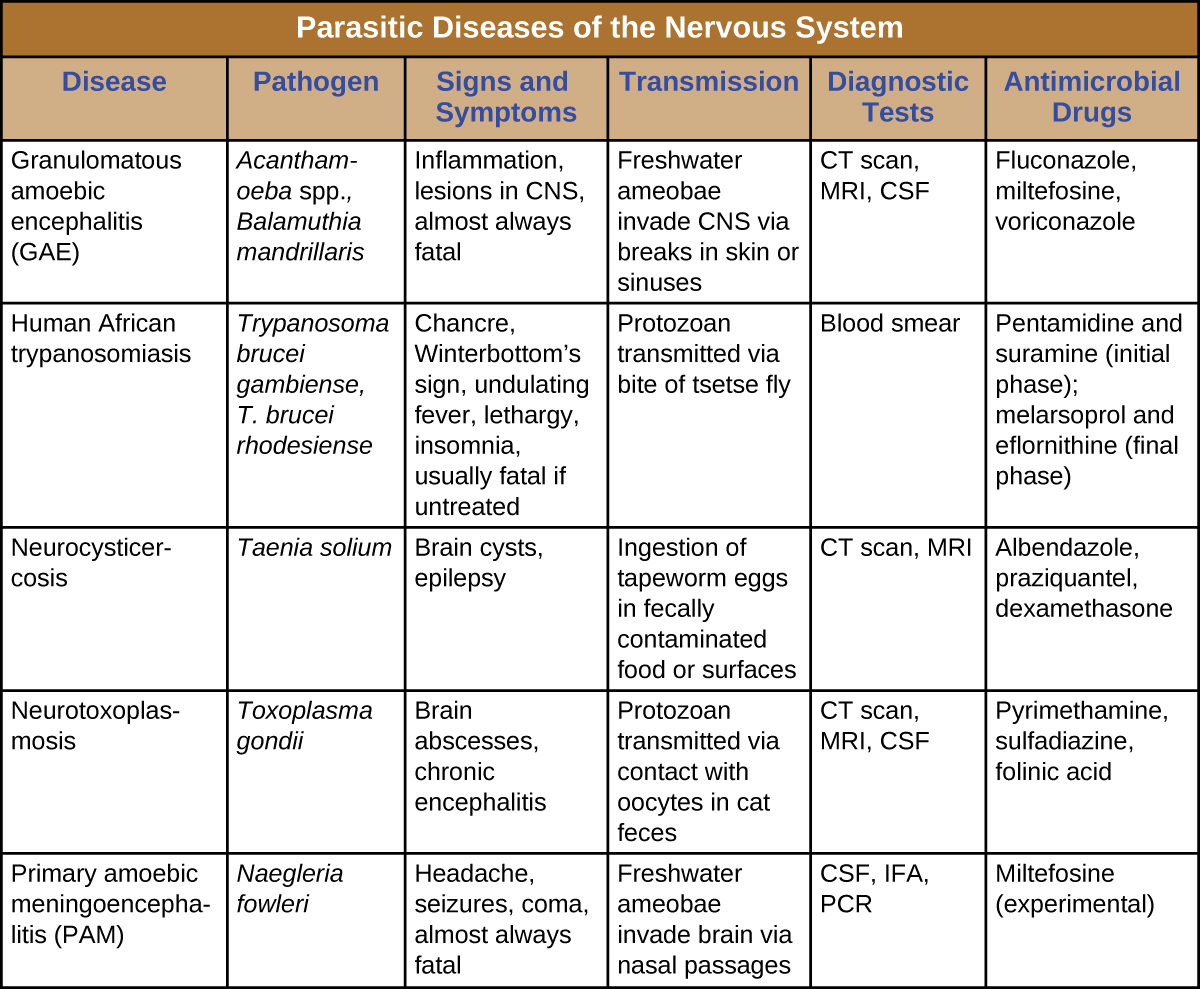
成功侵入神经系统的寄生虫会导致各种神经系统体征和症状。 通常,它们造成的病变可以通过放射成像进行可视化。 其中一些感染是致命的,但有些可以通过抗微生物药物治疗(成功程度各不相同)(图\(\PageIndex{8}\))。
练习\(\PageIndex{5}\)
- 什么神经系统疾病与神经囊虫病有关?
- 如何诊断神经囊虫病?
关键概念和摘要
- 神经真菌病在免疫功能正常的人群中并不常见,但免疫功能低下且患有真菌感染的人的死亡率很高。 治疗神经真菌病需要长期使用低剂量的抗真菌药物进行治疗,以避免副作用并克服血脑屏障的影响。
- 如果不加以治疗,一些原生的神经系统感染是致命的,包括原发性阿米巴脑膜炎、肉芽肿性阿米巴脑炎、人类非洲锥虫病和神经弓形虫病。
- 由不同的阿米巴感染引起的各种形式的阿米巴脑炎即使经过治疗通常也是致命的,但很少见。
- 非洲锥虫病是一种严重但可以治疗的疾病,由昆虫传播的 hemoflagellate t rypanosoma brucei 引起,在撒哈拉以南非洲的两个不同地区流行。
- 神经囊虫病的治疗方法是使用抗蠕虫药物或手术切除中枢神经系统中的大囊肿。
脚注
- 1 美国疾病控制与预防中心,“Naegleria fowleri — 原发性阿米巴脑膜脑炎(PAM)——阿米巴脑炎”,2016 年。 已于 2016 年 6 月 30 日访问。 http://www.cdc.gov/parasites/naegleria/treatment.html。
- 2 Dorlo、Thomas PC、Manica Balasegaram、Jos H. Beijnen 和 Peter J.de Vries,“米尔特福辛:其治疗利什曼病的药理学和治疗疗效综述”,《抗微生物化疗杂志》第 67 期,第 11 期(2012):2576-97。
- 3 美国疾病控制与预防中心,“寄生虫——非洲锥虫病(也称为昏睡病),东非锥虫病常见问题解答”,2012年。 已于 2016 年 6 月 30 日访问。www.cdc.gov/parasites/sleepin... faqs-east.html。
- 4 美国疾病控制与预防中心,《寄生虫——非洲锥虫病(也称为昏睡病),流行病学和风险因素》,2012年。 已于 2016 年 6 月 30 日访问。www.cdc.gov/parasites/sleepin... kness/epi.html。
- 5 Carruthers、Vern B. 和 Yasuhiro Suzuki,“弓形虫感染对大脑的影响”,《精神分裂症公报》第 33 期,第 3 期(2007):745-51。
- 6 Uppal,Gulshan,《艾滋病毒中的中枢神经系统弓形虫病》,2015 年。 已于 2016 年 6 月 30 日访问。emedicine.medscape.com/articl... 98-概述 #a3.
- 7 Konradt、Christoph、Norikiyo Ueno、David A. Christian、Jonathan H. Delong、Gretchen Harms Pritchard、Jasmin Herz、David J. Bz ik 等人,“内皮细胞是弓形虫进入中枢神经系统的复制利基市场”,《自然微生物学 1》(2016):16001。
- 8 DeGiorgio、Christopher M.、Marco T. Medina、Reyna Duron、Chi Zee 和 Susan Pietsch Escueta,《神经囊虫病》,《癫痫潮流 4》,第 3 期(2004):107-11。


