2.4: 对显微镜标本进行染色
- Page ID
- 200307
学习目标
- 区分简单污渍和差异污渍
- 描述常用污渍的独特特征
- 解释革兰染色、内孢子、耐酸、阴性胶囊和鞭毛染色的程序并命名临床应用
在自然状态下,我们在显微镜下观察到的大多数细胞和微生物缺乏颜色和对比度。 这使得如果不对标本进行人工处理,就很难甚至不可能检测到重要的细胞结构及其区别特征。 我们已经提到了涉及染色剂和荧光染料的某些技术,在本节中,我们将更详细地讨论样品制备的具体技术。 事实上,已经开发出许多方法,可以在显微镜下识别组织样本中的特定微生物、细胞结构、DNA序列或感染指标。 在这里,我们将重点介绍与临床最相关的技术。
为光学显微镜检查准备标本
在临床环境中,光学显微镜是最常用的显微镜。 使用光学显微镜观察标本有两种基本的制剂类型:湿式样品和固定式样本。
最简单的制备方式是湿式支架,将试样用一滴液体放在载玻片上。 有些标本,例如一滴尿液,已经是液态的,可以使用滴管沉积在载玻片上。 在添加一滴液体准备湿式支架之前,可以将固体样本(例如刮皮)放在载玻片上。 有时使用的液体只是水,但通常会添加污渍以增强对比度。 将液体添加到载玻片后,在顶部放置一个盖玻片,样本准备在显微镜下进行检查。
制备用于光学显微镜的标本的第二种方法是固定。 样品的 “固定” 是指将细胞附着在载玻片上的过程。 固定通常通过加热(热固定)或化学处理试样来实现。 除了将标本附着在载玻片上外,固定还可以杀死标本中的微生物,阻止它们的运动和新陈代谢,同时保持其细胞成分的完整性以供观察。
为了对样品进行热固定,在载玻片上铺一层薄薄的样品(称为涂片),然后在热源上短暂加热载玻片(图\(\PageIndex{1}\))。 对于组织样本,化学固定剂通常比加热更可取。 醋酸、乙醇、甲醇、甲醛(福尔马林)和戊二醛等化学制剂可以使蛋白质变性,停止生化反应并稳定组织样本中的细胞结构(图\(\PageIndex{1}\))。

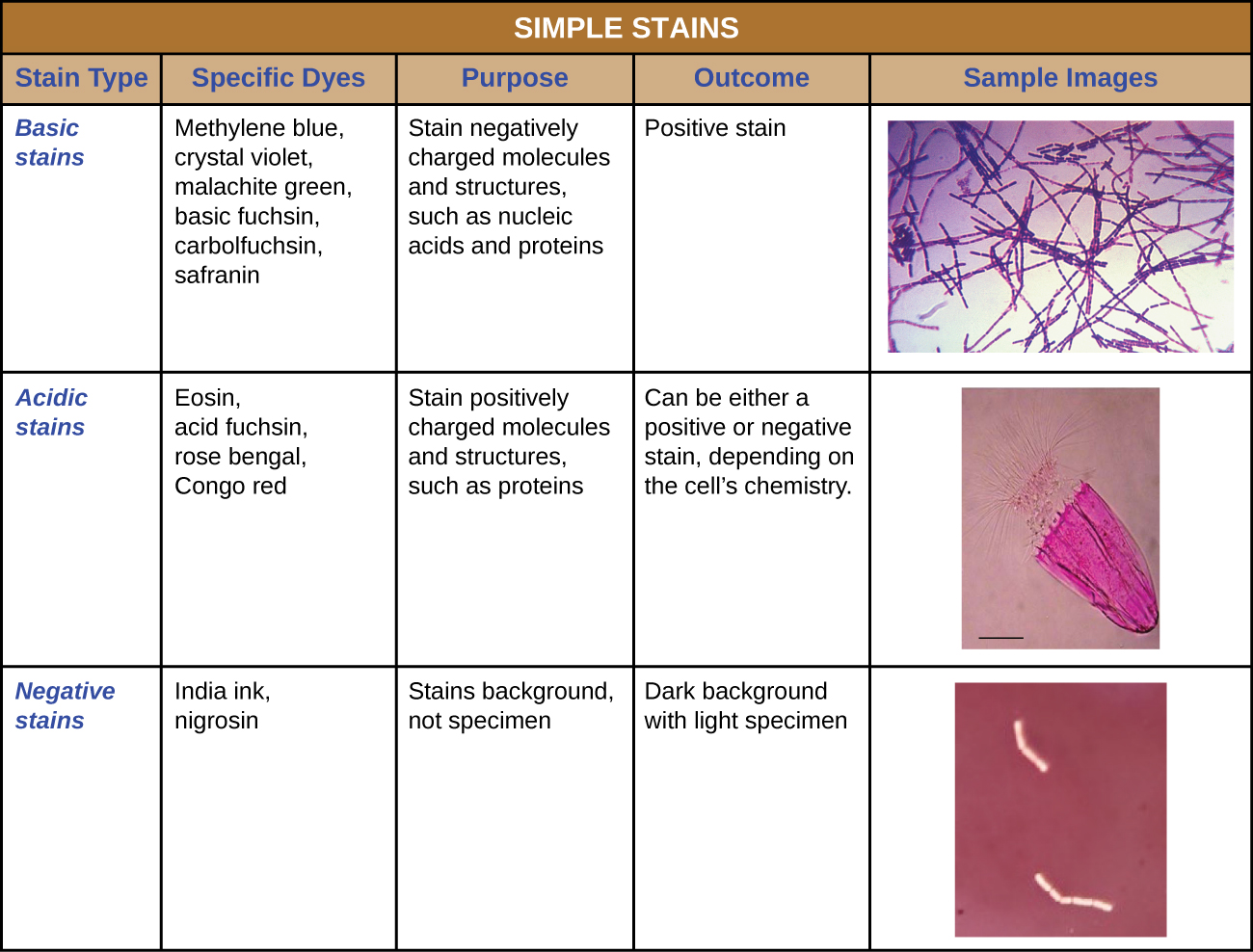
除固定外,在光学显微镜下检查标本之前,几乎总是使用染色对标本的某些特征进行着色。 污渍或染料含有由正离子和负离子组成的盐。 根据染料的类型,正离子或负离子可能是发色团(有色离子);另一种未着色离子称为反离子。 如果发色团是带正电荷的离子,则该染色剂被归类为碱性染料;如果负离子是发色团,则该染色剂被视为酸性染料。
根据染料和正在观察的标本的化学特性来选择染料进行染色,这决定了染料将如何与标本相互作用。 在大多数情况下,最好使用阳性染色剂,这种染料会被观察的细胞或生物吸收,为感兴趣的物体增添色彩,使其在背景中脱颖而出。 但是,在某些情况下,使用阴性染色是有利的,这种染色会被背景吸收,但不会被标本中的细胞或生物吸收。 阴性染色在彩色背景下生成生物的轮廓或轮廓(图\(\PageIndex{2}\))。

由于细胞通常具有带负电荷的细胞壁,因此碱性染料中的正发色团往往会粘在细胞壁上,使它们成为阳性污渍。 因此,常用的基本染料,例如碱性紫红色、水晶紫罗兰、孔雀石绿、亚甲蓝和藏红花素,通常用作阳性污渍。 另一方面,酸性染料中带负电荷的发色团被带负电荷的细胞壁排斥,使它们成为负污渍。 常用的酸性染料包括酸性紫红色、伊红和玫瑰孟加拉。 图中\(\PageIndex{10}\)提供了更多细节。
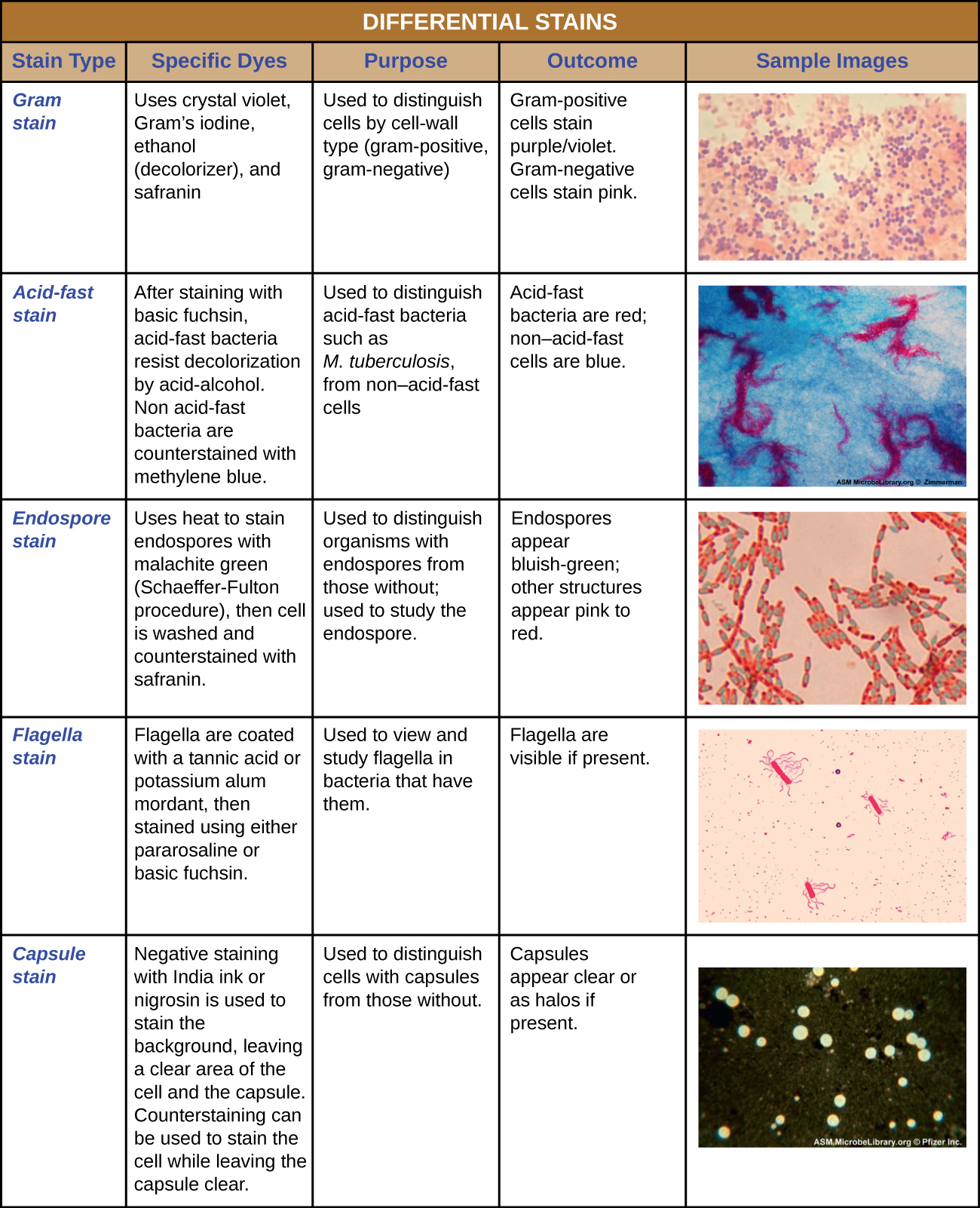
有些染色技术仅涉及对样品使用一种染料;其他染色技术则需要多种染料。 在简单的染色中,使用单一染料来强调标本中的特定结构。 简单的污渍通常会使样本中的所有生物看起来都具有相同的颜色,即使样本含有多种类型的生物也是如此。 相比之下,差异染色根据生物与多种污渍的相互作用来区分生物。 换句话说,染色差异的样本中的两种生物可能看起来颜色不同。 临床环境中常用的差异染色技术包括革兰染色、耐酸染色、内孢子染色、鞭毛染色和胶囊染色。 图中\(\PageIndex{11}\)提供了有关这些差异染色技术的更多细节。
练习\(\PageIndex{1}\)
- 解释为什么在光学显微镜下观察标本之前修复标本很重要。
- 哪些类型的样品应采用化学固定而不是热固定?
- 为什么酸性染料对给定样本的反应与碱性染料的反应不同?
- 解释阳性染色和阴性污渍之间的区别。
- 解释简单染色和差异染色之间的区别。
革兰染色
革兰染色程序是一种差异染色程序,涉及多个步骤。 它由丹麦微生物学家汉斯·克里斯蒂安·格拉姆(Hans Christian Gram)于1884年开发,是区分具有不同类型细胞壁的细菌的有效方法,即使在今天,它仍然是最常用的染色技术之一。 革兰染色程序的步骤如下所示,如图所示\(\PageIndex{3}\)。
- 首先,将水晶紫罗兰色作为主要染色剂涂抹在热固定的涂片上,使所有细胞呈紫色。
- 接下来,添加媒染剂革兰的碘。 媒染剂是一种用于凝固或稳定污渍或染料的物质;在这种情况下,革兰的碘就像一种捕获剂,它与晶体紫罗兰复合,使晶体紫罗兰-碘复合物结块并保持在细胞壁中厚厚的肽聚糖层中。
- 接下来,添加脱色剂,通常是乙醇或丙酮/乙醇溶液。 细胞壁中肽聚糖层较厚的细胞受脱色剂的影响要小得多;它们通常会保留结晶紫色染料并保持紫色。 但是,脱色剂更容易将染料从肽聚糖层较薄的细胞中冲走,使它们再次变为无色。
- 最后,添加了次要的反污渍,通常是藏红素。 这会使脱色的细胞染成粉红色,在仍然含有晶体紫色染料的细胞中不太明显。
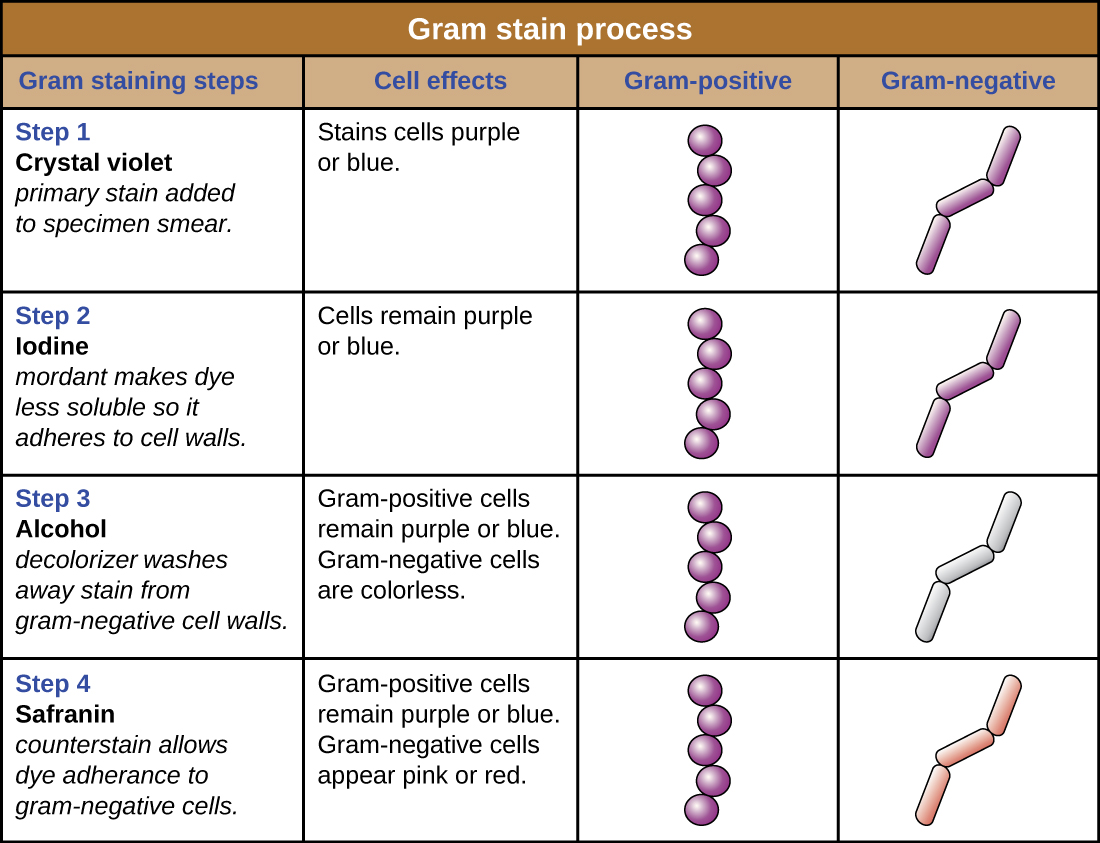
紫色的结晶紫色染色细胞被称为革兰氏阳性细胞,而红色的藏红素染色细胞被称为革兰氏阴性(图\(\PageIndex{4}\))。 但是,在解释革兰染色结果时有几个重要的考虑因素。 首先,较老的细菌细胞可能会损坏其细胞壁,从而导致它们出现革兰氏阴性,即使该物种为革兰氏阳性。 因此,最好使用新鲜的细菌培养物进行革兰染色。 其次,诸如在脱色剂上停留时间过长之类的错误会影响结果。 在某些情况下,大多数细胞会出现革兰氏阳性,而少数细胞出现革兰氏阴性(如图\(\PageIndex{4}\))。 这表明单个细胞受到损害,或者脱色剂停用了太长时间;如果这些细胞都是相同的物种而不是混合培养物,则仍应将其归类为革兰氏阳性。
除了与染料和脱色剂的不同相互作用外,革兰氏阳性和革兰氏阴性细胞之间的化学差异还具有其他与临床相关性的影响。 例如,革兰染色可以帮助临床医生将样本中的细菌病原体分为与特定特性相关的类别。 革兰氏阴性细菌对某些抗生素的耐药性往往比革兰氏阳性细菌更强。 我们将在后面的章节中更详细地讨论革兰染色的这种应用和其他应用。
练习\(\PageIndex{2}\)
- 解释革兰氏碘在革兰染色程序中的作用。
- 解释酒精在革兰染色程序中的作用。
- 革兰氏染色手术后,革兰氏阳性和革兰氏阴性细胞分别是什么颜色?
临床重点:第 3 部分
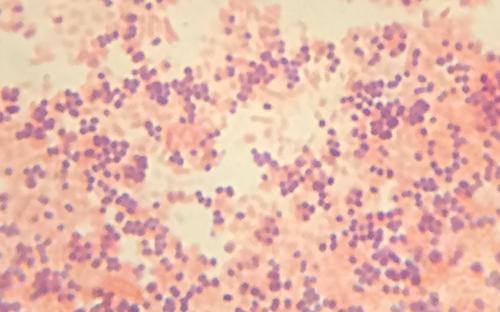
在暗场显微镜下观察辛迪的标本为技术人员提供了一些有关导致她感染的微生物身份的重要线索。 但是,要做出结论性诊断,还需要更多的信息。 技术人员决定对样本进行革兰染色。 这种技术通常用作识别致病细菌的早期步骤。 完成革兰染色程序后,技术人员在明场显微镜下观察载玻片,看到紫色的葡萄状球状细胞团(图\(\PageIndex{5}\))。
练习\(\PageIndex{3}\)
- 这些细菌是革兰氏阳性还是革兰氏阴性?
- 这揭示了他们的细胞壁什么?
耐酸污渍
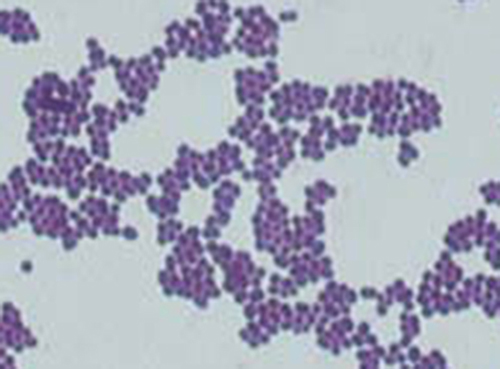
耐酸染色是另一种常用的差异染色技术,可以作为重要的诊断工具。 耐酸染色剂能够区分两种类型的革兰氏阳性细胞:细胞壁中含有蜡质霉菌酸的细胞和没有蜡质霉菌酸的细胞。 两种不同的耐酸染色方法是 Ziehl-Neelsen 技术和 Kinyoun 技术。 两者都使用 carbolfuchsin 作为主要染色剂。 即使在使用脱色剂(一种酸性醇溶液)之后,蜡质、耐酸的细胞仍会保留 carbolfuchsin。 然后使用二次反染剂,即亚甲蓝,这会使不耐酸的细胞变为蓝色。
两种基于 carbolfuchsin 的方法之间的根本区别在于初级染色过程中是否使用热量。 Ziehl-Neelsen 方法使用热量将 carbolfuchsin 注入耐酸细胞中,而 Kinyoun 方法不使用热量。 这两种技术都是重要的诊断工具,因为许多特定疾病是由耐酸细菌(AFB)引起的。 如果组织样本中存在空军基地,则在周围组织细胞的蓝色背景下可以清楚地看到它们的红色或粉红色(图\(\PageIndex{6}\))。
练习\(\PageIndex{4}\)
为什么耐酸污渍有用?
结核分枝杆菌是导致结核的细菌,可以在标本中检测到耐酸杆菌的存在。 通常,涂片是从患者痰液样本中制备的,然后使用 Ziehl-Neelsen 技术进行染色(图\(\PageIndex{6}\))。 如果确认耐酸细菌,则通常对其进行培养以进行阳性鉴定。 这种方法的变体可以作为确定是否存在结核杆菌或其他耐酸细菌的第一步,尽管来自体内其他部位(例如尿液)的样本可能含有其他分枝杆菌物种。
确定是否存在结核杆菌的另一种方法是免疫荧光。 在这种技术中,氟铬标记的抗体会与结核杆菌结合(如果存在)。 抗体特异性荧光染料可用于用荧光显微镜观察分枝杆菌。
胶囊染色
某些细菌和酵母具有保护性外部结构,称为胶囊。 由于胶囊的存在与微生物的毒力(其引起疾病的能力)直接相关,因此确定样本中细胞是否含有胶囊的能力是一种重要的诊断工具。 胶囊不吸收大多数碱性染料;因此,通常使用阴性染色技术(在细胞周围染色)进行胶囊染色。 染料会弄脏背景,但不能穿透胶囊,胶囊看起来像细胞边界周围的光环。 在阴性染色之前,无需对标本进行热固定。
鉴定封装的酵母和细菌的一种常见的阴性染色技术是在标本中添加几滴印度墨水或黑素。 其他囊状污渍也可用于对封装的细胞进行负面污染(图\(\PageIndex{7}\))。 或者,可以将阳性染色和阴性染色技术相结合来实现胶囊的可视化:阳性染色为细胞体着色,阴性染色为背景着色,但不为胶囊着色,从而在每个细胞周围留下光环。
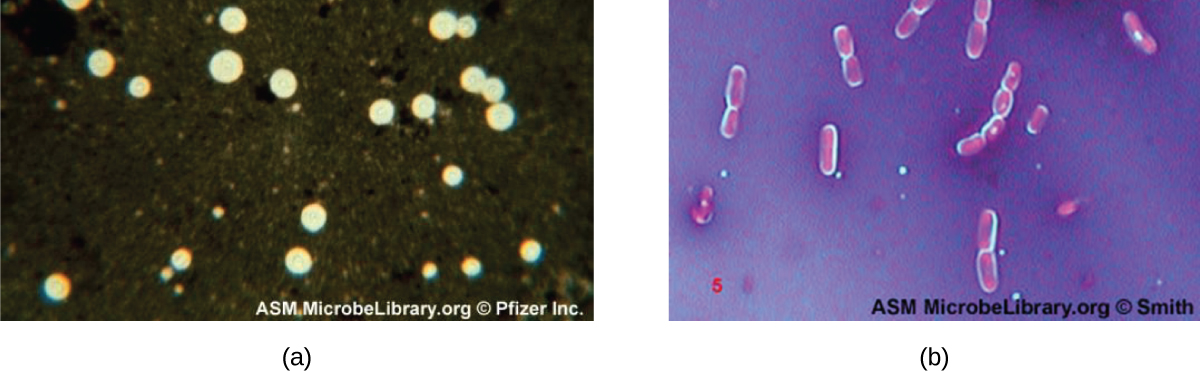
练习\(\PageIndex{5}\)
阴性染色如何帮助我们对胶囊进行可视化?
内孢子染色
Endospores 是在某些细菌细胞中产生的结构,使它们能够在恶劣的条件下生存。 单独使用革兰染色不能用于可视化内孢子,当观察革兰染色细胞时,内孢子看起来很清晰。 Endospore 染色使用两种染色来区分内孢子和细胞的其余部分。 舍弗-富尔顿方法(最常用的内孢染色技术)利用热量将初级污渍(孔雀石绿)推入内孢子中。 用水洗涤会使细胞脱色,但内孢子会保留绿色污渍。 然后用藏红素对细胞进行反染粉红色。 生成的图像显示了内孢子的形状和位置(如果存在)。 绿色内孢子要么出现在粉红色的营养细胞中,要么与粉红色细胞完全分开。 如果不存在内孢子,则只能看到粉红色的营养细胞(图\(\PageIndex{8}\))。
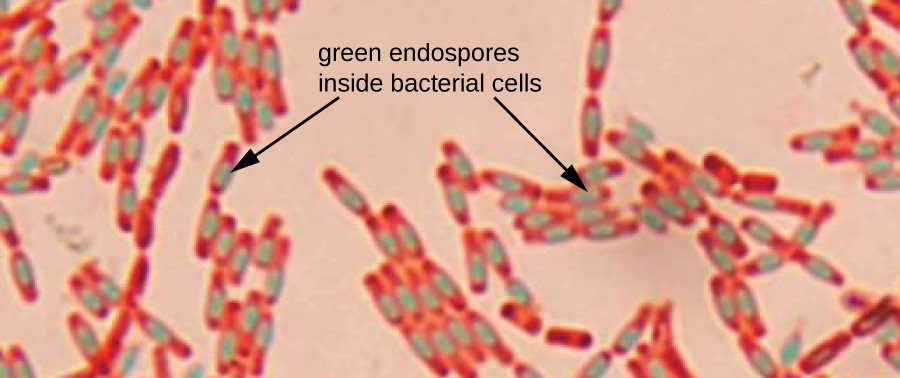
内孢子染色技术对于鉴定芽孢杆菌和梭菌很重要,芽孢杆菌和梭菌是产生内孢子的两个细菌属,含有临床上重要的物种。 除其他外,炭疽杆菌(引起炭疽病)特别令人感兴趣,因为担心其孢子可能被用作生物恐怖主义制剂。 艰难梭菌是一种特别重要的物种,通常是医院获得性感染,被称为 “C. diff”。
练习\(\PageIndex{6}\)
内孢子染色是阳性、阴性还是差异染色的例子?
鞭毛染色
鞭毛(单数:鞭毛)是尾巴状细胞结构,用于某些细菌、古细菌和真核生物的运动。 由于鞭毛很薄,如果没有专门的鞭毛染色技术,在光学显微镜下通常看不到鞭毛。 鞭毛染色通过先涂抹媒染剂(通常是单宁酸,但有时是钾明矾涂抹)来增厚鞭毛;然后用对拉罗苯胺(最常见)或碱性紫红素染色标本(图\(\PageIndex{9}\))。
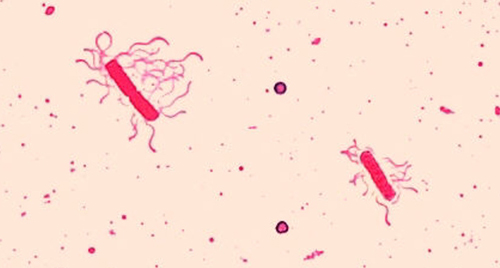
尽管鞭毛染色在临床环境中并不常见,但微生物学家通常使用这种技术,因为鞭毛的位置和数量可用于对样本中的细菌进行分类和鉴定。 使用这种技术时,必须格外小心地处理标本;鞭毛是精细的结构,很容易损坏或脱落,会影响精确定位和计算鞭毛数量的努力。
为电子显微镜准备标本
使用透射电镜进行分析的样品必须具有非常薄的截面。 但是细胞太软了,无法切成薄片,即使用金刚石刀也是如此。 为了在不损坏的情况下切割细胞,必须将细胞嵌入塑料树脂中,然后通过一系列浸泡在乙醇溶液(50%、60%、70%等)中脱水。 乙醇取代细胞中的水,树脂溶解在乙醇中并进入细胞,在那里固化。 接下来,使用一种称为超级切片机的专用设备切割薄片(图\(\PageIndex{12}\))。 最后,将样品固定在细铜线或碳纤维网格上,然后进行染色——不是用彩色染料,而是用醋酸铀酰或四氧化二ω等含有电子密集重金属原子的物质进行染色。

在准备样品以供使用 SEM 查看时,还必须使用乙醇系列对样品进行脱水。 但是,它们必须比 TEM 所需的干燥程度还要高。 临界点在压力下使用惰性液态二氧化碳进行干燥,用于取代试样中的水。 干燥后,通过用高能粒子将原子从钯靶上击落,用金属溅射涂层。 溅射涂层可防止样品被 SEM 的电子束带电。
练习\(\PageIndex{7}\)
- 为什么在电子显微镜下检查细胞之前对细胞进行脱水很重要?
- 命名用于制作电子显微镜试样薄片的设备。
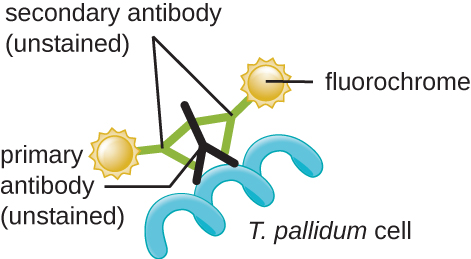
梅毒的病原体是梅毒密螺旋体,这是一种柔性螺旋细胞(spirochete),可以非常薄(<0.15 μm),与培养基的折射率相匹配,因此很难使用明场显微镜观察。 此外,该物种尚未在实验室用人工培养基成功培养;因此,诊断取决于使用显微技术和血清学(分析体液,通常寻找病原体的抗体)的成功鉴定。 由于固定和染色会杀死细胞,因此暗场显微镜通常用于观察活标本并观察其运动。 但是,也可以使用其他方法。 例如,可以用银颗粒(在组织切片中)增厚细胞,然后使用光学显微镜观察。 也可以使用荧光或电子显微镜观察密螺旋体(图\(\PageIndex{13}\))。

在临床环境中,间接免疫荧光通常用于识别密螺旋体。 未染色的初级抗体直接附着在病原体表面,带有荧光染色的 “标记” 的二级抗体附着在初级抗体上。 多个二级抗体可以附着在每种一级抗体上,放大附着在每个密螺旋体细胞上的染色量,使其更容易被发现(图\(\PageIndex{14}\))。
其他显微镜的制备和染色
荧光和共聚焦显微镜样品的制备方法与光学显微镜样品的制备方法类似,唯一的不同是染料是荧光色素。 在涂抹到载玻片上之前,污渍通常在液体中稀释。 一些染料附着在抗体上以染色特定类型细胞上的特定蛋白质(免疫荧光);另一些染料可能在称为荧光原位杂交(FISH)的过程中附着在DNA分子上,从而根据细胞是否具有特定的DNA序列对其进行染色。
除了使用红外染料外,双光子显微镜的样品制备与荧光显微镜类似。 STM 的标本必须位于非常干净且原子光滑的表面上。 它们通常是涂有金 (111) 的云母。 甲苯蒸气是一种常见的固定剂。
练习\(\PageIndex{8}\)
制备荧光显微镜样品和光学显微镜样品的主要区别是什么?
链接到学习
康奈尔大学的显微镜案例研究根据现实生活中的事件提供了一系列临床问题。 每个案例研究都会在每个步骤中使用适当的显微镜技术引导您解决临床问题。
临床重点:分辨率
从革兰染色的结果来看,技术人员现在知道辛迪的感染是由球形革兰氏阳性细菌引起的,这些细菌形成葡萄样簇,这是葡萄球菌的典型特征。 经过一些额外的测试,技术人员确定这些细菌是医学上重要的物种,被称为金黄色葡萄球菌,是伤口感染的常见罪魁祸首。 由于某些金黄色葡萄球菌菌株对许多抗生素具有耐药性,因此皮肤感染可能会扩散到身体的其他部位并变得严重,如果不使用正确的抗生素,有时甚至会导致截肢或死亡。
在测试了几种抗生素之后,实验室得以确定一种对这种特殊金黄色葡萄球菌菌株有效的抗生素。 辛迪的医生很快开了药,并强调了服用整个疗程的抗生素的重要性,即使感染似乎在最后一次预定剂量之前已经消失。 这降低了任何特别耐药的细菌存活的风险,从而导致第二次感染或传播给他人。
随着抗生素在医学和农业中的使用激增,微生物已经进化为更具抗药性。 耐甲氧西林金黄色葡萄球菌(MRSA)等细菌菌株已成为一个越来越令人担忧的问题,以至于正在研究开发新的、更加多样化的抗生素。
荧光显微镜可用于测试新抗生素对抗耐药菌株(如金黄色葡萄球菌)的有效性。 在对一种源自海洋细菌的新抗生素 MC21-A(溴芬)的测试中,研究人员使用荧光染料 SYTOX Green 对金黄色葡萄球菌样本进行染色。 SYTOX Green 通常用于通过荧光显微镜将死细胞与活细胞区分开来。 活细胞不会吸收染料,但被抗生素杀死的细胞会吸收染料,因为抗生素已经破坏了细菌细胞膜。 在这种特殊情况下,暴露于 MC21-A 的金黄色葡萄球菌在荧光显微镜下确实呈现绿色,这使研究人员得出结论,它是对抗金黄色葡萄球菌的有效抗生素。
当然,有人认为开发新的抗生素只会导致更多的抗生素耐药微生物,即所谓的超级细菌,它们可以在开发出新疗法之前产生流行病。 出于这个原因,许多卫生专业人员开始在开抗生素处方时更加谨慎。 虽然曾经在没有明确诊断的情况下常规开抗生素处方治疗常见疾病,但医生和医院更有可能在开处方之前进行额外的检测,以确定抗生素是否必要和合适。
生病的患者可能会合理地反对这种小气的抗生素处方方法。 对于只想尽快感觉好转的患者来说,服用抗生素的潜在益处似乎超过了抗生素无效时可能发生的任何直接健康风险。 但是,在什么时候,广泛使用抗生素的风险会取代在个别病例中使用抗生素的愿望?
关键概念和摘要
- 必须为显微镜检查做好样品准备。 这可能涉及染色、固定和/或切割薄片。
- 光学显微镜可以使用多种染色技术,包括革兰染色、耐酸染色、胶囊染色、内孢子染色和鞭毛染色。
- 透射电镜的样品需要非常薄的截面,而 SEM 的样品需要溅射涂层。
- 荧光显微镜的制备与光学显微镜的制备相似,只是使用了荧光色素。


