16.3: كيف تنتشر الأمراض
- Page ID
- 195306
أهداف التعلم
- وصف الأنواع المختلفة من خزانات الأمراض
- قارن طرق الاتصال والناقل والمركبة لانتقال العدوى
- تحديد نواقل الأمراض المهمة
- شرح مدى انتشار عدوى المستشفيات
إن فهم كيفية انتشار مسببات الأمراض المعدية أمر بالغ الأهمية للوقاية من الأمراض المعدية. تتطلب العديد من مسببات الأمراض وجود مضيف حي للبقاء على قيد الحياة، في حين أن البعض الآخر قد يكون قادرًا على البقاء في حالة سبات خارج المضيف الحي. ولكن بعد إصابة أحد المضيفين، يجب أن يكون لدى جميع مسببات الأمراض أيضًا آلية للانتقال من مضيف إلى آخر وإلا ستموت عندما يموت مضيفها. غالبًا ما تحتوي مسببات الأمراض على تكيفات معقدة لاستغلال بيولوجيا المضيف وسلوكه وبيئته للعيش والتنقل بين المضيفين. لقد طور المضيفون دفاعات ضد مسببات الأمراض، ولكن نظرًا لأن معدلات تطورهم عادة ما تكون أبطأ من مسببات الأمراض الخاصة بهم (لأن أوقات جيلهم أطول)، فإن المضيفين عادة ما يكونون في وضع غير مؤات من الناحية التطورية. سوف يستكشف هذا القسم الأماكن التي تعيش فيها مسببات الأمراض - سواء داخل المضيف أو خارجه - وبعض الطرق العديدة التي تنتقل بها من مضيف إلى آخر.
الخزانات والناقلات
لكي تستمر مسببات الأمراض لفترات طويلة من الزمن، فإنها تتطلب خزانات حيث توجد عادة. يمكن أن تكون الخزانات كائنات حية أو مواقع غير حية. يمكن أن تشمل الخزانات غير الحية التربة والمياه في البيئة. قد تؤوي هذه الكائنات الحية بشكل طبيعي لأنها قد تنمو في تلك البيئة. قد تتلوث هذه البيئات أيضًا بمسببات الأمراض في براز الإنسان، أو مسببات الأمراض التي تسقطها العوائل الوسيطة، أو مسببات الأمراض الموجودة في بقايا المضيفين المتوسطين.
قد تحتوي مسببات الأمراض على آليات السكون أو المرونة التي تسمح لها بالبقاء على قيد الحياة (ولكن عادة لا تتكاثر) لفترات زمنية مختلفة في البيئات غير الحية. على سبيل المثال، يعيش كلوستريديوم تيتاني في التربة وفي وجود الأكسجين كغلاف داخلي مقاوم. على الرغم من أن العديد من الفيروسات يتم تدميرها قريبًا بمجرد ملامستها للهواء أو الماء أو الظروف غير الفسيولوجية الأخرى، إلا أن أنواعًا معينة قادرة على البقاء خارج الخلية الحية لفترات متفاوتة من الوقت. على سبيل المثال، أظهرت دراسة نظرت في قدرة فيروسات الإنفلونزا على إصابة مزرعة الخلايا بعد فترات متفاوتة من الوقت على الأوراق النقدية أوقات البقاء على قيد الحياة من 48 ساعة إلى 17 يومًا، اعتمادًا على كيفية إيداعها على الأوراق النقدية. 1 من ناحية أخرى، تكون فيروسات الأنف المسببة للبرد هشة إلى حد ما، وعادة ما تعيش أقل من يوم خارج السوائل الفسيولوجية.
قد يكون الإنسان الذي يعمل كخزان لمسببات الأمراض قادرًا أو لا يكون قادرًا على نقل العامل الممرض، اعتمادًا على مرحلة العدوى ومسببات الأمراض. للمساعدة في منع انتشار المرض بين أطفال المدارس، وضعت مراكز مكافحة الأمراض والوقاية منها (CDC) إرشادات تستند إلى خطر انتقال المرض أثناء مسار المرض. على سبيل المثال، يعتبر الأطفال المصابون بجدري الماء معديين لمدة خمسة أيام من بداية الطفح الجلدي، في حين يجب إبقاء الأطفال الذين يعانون من معظم أمراض الجهاز الهضمي في المنزل لمدة 24 ساعة بعد اختفاء الأعراض.
يُشار إلى الفرد القادر على نقل العامل الممرض دون ظهور الأعراض على أنه الناقل. الناقل السلبي ملوث بالعامل الممرض ويمكنه نقله ميكانيكيًا إلى مضيف آخر؛ ومع ذلك، فإن الناقل السلبي غير مصاب. على سبيل المثال، يمكن لأخصائي الرعاية الصحية الذي يفشل في غسل يديه بعد رؤية مريض يأوي عاملًا معديًا أن يصبح ناقلًا سلبيًا، حيث ينقل العامل الممرض إلى مريض آخر يصاب بالعدوى.
على النقيض من ذلك، فإن الناقل النشط هو شخص مصاب يمكنه نقل المرض إلى الآخرين. قد تظهر أو لا تظهر على الناقل النشط علامات أو أعراض العدوى. على سبيل المثال، قد ينقل الناقلون النشطون المرض خلال فترة الحضانة (قبل أن تظهر عليهم العلامات والأعراض) أو فترة النقاهة (بعد أن تهدأ الأعراض). يُطلق على الناقلات النشطة التي لا تظهر عليها علامات أو أعراض المرض على الرغم من الإصابة بالناقلات بدون أعراض. غالبًا ما تنتقل مسببات الأمراض مثل فيروس التهاب الكبد B وفيروس الهربس البسيط وفيروس نقص المناعة البشرية عن طريق ناقلات بدون أعراض. تعد ماري مالون، المعروفة باسم تيفوئيد ماري، مثالًا تاريخيًا مشهورًا لحامل بدون أعراض. عملت مالون، وهي مهاجرة إيرلندية، كطباخة للأسر في مدينة نيويورك وحولها بين عامي 1900 و 1915. في كل منزل، أصيب السكان بحمى التيفوئيد (التي تسببها السالمونيلا التيفية) بعد أسابيع قليلة من بدء مالون العمل. أثبتت التحقيقات اللاحقة أن مالون كان مسؤولاً عن 122 حالة على الأقل من حمى التيفوئيد، خمس منها كانت قاتلة. 2 انظر عين على الأخلاق: تيفوئيد ماري لمزيد من المعلومات حول قضية مالون.
قد يحتوي العامل الممرض على أكثر من خزان حي. في الأمراض الحيوانية المنشأ، تعمل الحيوانات كمستودعات للأمراض البشرية وتنقل العامل المعدي إلى البشر من خلال الاتصال المباشر أو غير المباشر. في بعض الحالات، يؤثر المرض أيضًا على الحيوان، ولكن في حالات أخرى يكون الحيوان بدون أعراض.
في حالات العدوى الطفيلية، يُطلق على المضيف المفضل للطفيلي اسم المضيف النهائي. في الطفيليات ذات دورات الحياة المعقدة، يكون المضيف النهائي هو المضيف الذي يصل فيه الطفيل إلى مرحلة النضج الجنسي. قد تصيب بعض الطفيليات أيضًا واحدًا أو أكثر من المضيفين المتوسطين حيث يمر الطفيل بعدة مراحل من دورة الحياة غير الناضجة أو يتكاثر بلا جنس.
يقدم جورج سوبر، المهندس الصحي الذي تتبع تفشي التيفوئيد إلى ماري مالون، سردًا لتحقيقه، وهو مثال لعلم الأوبئة الوصفي، في «المهنة الغريبة لماري التيفوئيد».
التمارين\(\PageIndex{1}\)
- ضع قائمة ببعض الخزانات غير الحية لمسببات الأمراض.
- اشرح الفرق بين الناقل السلبي والناقل النشط.
ناقل الحركة
بغض النظر عن الخزان، يجب أن يحدث انتقال العدوى حتى تنتشر العدوى. أولاً، يجب أن يحدث الانتقال من الخزان إلى الفرد. بعد ذلك، يجب على الفرد نقل العامل المعدي إلى الأفراد الآخرين المعرضين للإصابة، إما بشكل مباشر أو غير مباشر. تستخدم الكائنات الحية الدقيقة المسببة للأمراض آليات انتقال متنوعة.
نقل الاتصال
يشمل نقل الاتصال الاتصال الاتصال المباشر أو الاتصال غير المباشر. الانتقال من شخص إلى شخص هو شكل من أشكال نقل الاتصال المباشر. هنا ينتقل العامل عن طريق الاتصال الجسدي بين شخصين (الشكل\(\PageIndex{1}\)) من خلال إجراءات مثل اللمس أو التقبيل أو الجماع أو رشاشات الرذاذ. يمكن تصنيف الاتصال المباشر على أنه إرسال عمودي أو أفقي أو قطري. يحدث انتقال الاتصال المباشر العمودي عندما تنتقل مسببات الأمراض من الأم إلى الطفل أثناء الحمل أو الولادة أو الرضاعة الطبيعية. تسمى الأنواع الأخرى من نقل الاتصال المباشر بنقل الاتصال المباشر الأفقي. غالبًا ما يكون التلامس بين الأغشية المخاطية مطلوبًا لدخول العامل الممرض إلى المضيف الجديد، على الرغم من أن ملامسة الجلد للجلد يمكن أن تؤدي إلى ملامسة الغشاء المخاطي إذا لامس المضيف الجديد لاحقًا غشاءًا مخاطيًا. قد يكون انتقال الاتصال أيضًا خاصًا بالموقع؛ على سبيل المثال، يمكن أن تنتقل بعض الأمراض عن طريق الاتصال الجنسي ولكن ليس عن طريق أشكال الاتصال الأخرى.
عندما يسعل الفرد أو يعطس، يتم إخراج قطرات صغيرة من المخاط التي قد تحتوي على مسببات الأمراض. يؤدي هذا إلى انتقال القطيرات المباشر، والذي يشير إلى انتقال قطرات العامل الممرض إلى مضيف جديد عبر مسافات متر واحد أو أقل. تنتقل مجموعة متنوعة من الأمراض عن طريق الرذاذ، بما في ذلك الأنفلونزا والعديد من أشكال الالتهاب الرئوي. يُطلق على الإرسال عبر مسافات تزيد عن متر واحد اسم الإرسال الجوي.
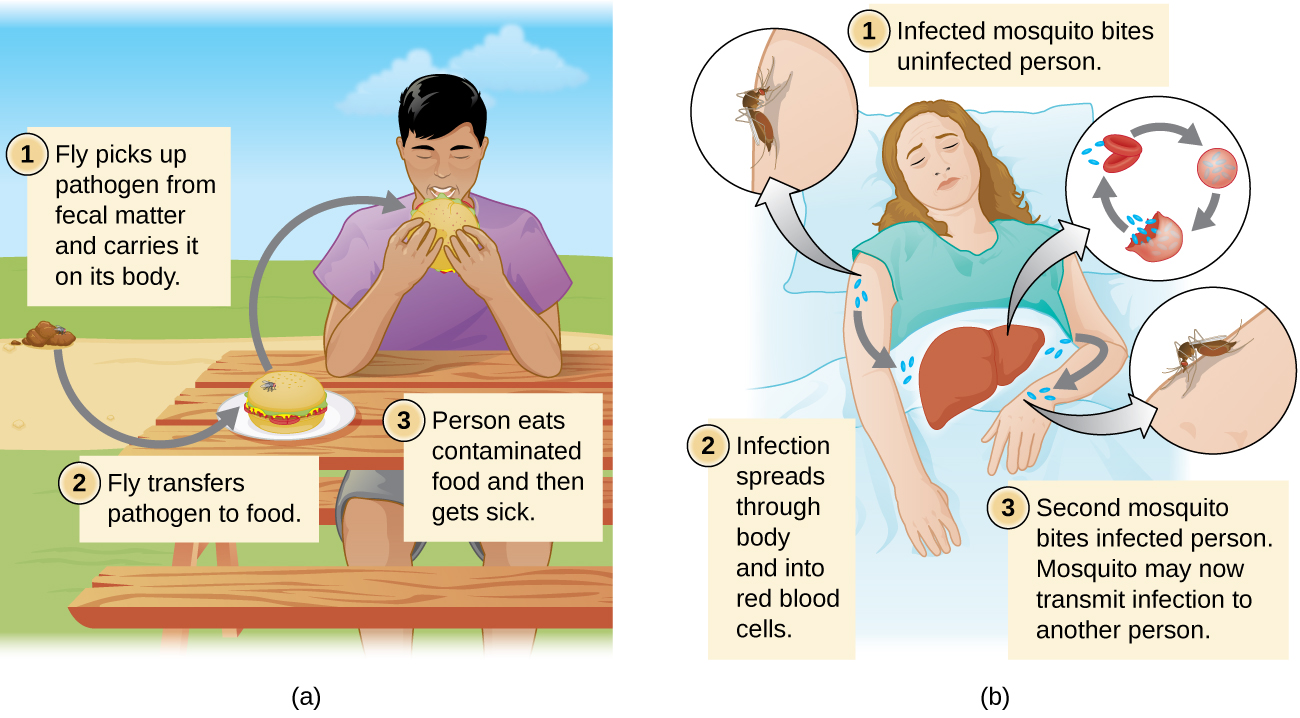
يشمل انتقال الاتصال غير المباشر كائنات غير حية تسمى الفوميتات التي تتلوث بمسببات الأمراض من فرد مصاب أو خزان مصاب (الشكل\(\PageIndex{2}\)). على سبيل المثال، قد يعطس شخص مصاب بنزلات البرد، مما يتسبب في سقوط الرذاذ على الفوميت مثل مفرش المائدة أو السجاد، أو قد يمسح الفرد أنفه ثم ينقل المخاط إلى الفوميت مثل مقبض الباب أو المنشفة. يحدث الإرسال بشكل غير مباشر عندما يلمس مضيف حساس جديد لاحقًا الفوميت وينقل المادة الملوثة إلى بوابة دخول حساسة. يمكن أن تشمل الفوميتات أيضًا الأشياء المستخدمة في البيئات السريرية التي لم يتم تعقيمها بشكل صحيح، مثل المحاقن والإبر والقسطرة والمعدات الجراحية. تعتبر مسببات الأمراض التي تنتقل بشكل غير مباشر عبر هذه الفوميتات سببًا رئيسيًا للعدوى المرتبطة بالرعاية الصحية (انظر التحكم في نمو الميكروبات).


نقل السيارة
يشير مصطلح نقل المركبات إلى انتقال مسببات الأمراض من خلال المركبات مثل الماء والغذاء والهواء. يؤدي تلوث المياه من خلال أساليب الصرف الصحي السيئة إلى انتقال الأمراض المنقولة بالمياه. لا تزال الأمراض التي تنقلها المياه مشكلة خطيرة في العديد من المناطق في جميع أنحاء العالم. تقدر منظمة الصحة العالمية (WHO) أن مياه الشرب الملوثة مسؤولة عن أكثر من 500,000 حالة وفاة كل عام. 3 وبالمثل، يمكن للأغذية الملوثة من خلال سوء المناولة أو التخزين أن تؤدي إلى انتقال الأمراض عن طريق الأغذية (الشكل\(\PageIndex{3}\)).
يمكن للغبار والجزيئات الدقيقة المعروفة باسم الأيروسولات، والتي يمكن أن تطفو في الهواء، أن تحمل مسببات الأمراض وتسهل انتقال الأمراض عبر الهواء. على سبيل المثال، جزيئات الغبار هي الطريقة السائدة لانتقال فيروس هانتا إلى البشر. يوجد فيروس هانتا في براز الفئران والبول واللعاب، ولكن عندما تجف هذه المواد، يمكن أن تتحلل إلى جزيئات دقيقة يمكن أن تنتقل عبر الهواء عند اضطرابها؛ يمكن أن يؤدي استنشاق هذه الجسيمات إلى عدوى تنفسية خطيرة ومميتة في بعض الأحيان.
على الرغم من أن انتقال القطيرات عبر مسافات قصيرة يعتبر إرسالًا تلامسي كما تمت مناقشته أعلاه، فإن انتقال القطرات لمسافات أطول عبر الهواء يعتبر نقلًا للمركبة. على عكس الجسيمات الكبيرة التي تسقط بسرعة من عمود الهواء، يمكن أن تظل قطرات المخاط الدقيقة الناتجة عن السعال أو العطس معلقة لفترات طويلة من الزمن، وتقطع مسافات طويلة. في ظروف معينة، تجف القطرات بسرعة لإنتاج نواة قطرات قادرة على نقل مسببات الأمراض؛ يمكن أن تؤثر درجة حرارة الهواء والرطوبة على فعالية انتقال العدوى عبر الهواء.
غالبًا ما ينتقل مرض السل عن طريق النقل الجوي عندما يتم إطلاق العامل المسبب، المتفطرة السلية، في جزيئات صغيرة مصحوبة بالسعال. نظرًا لأن مرض السل يتطلب ما لا يقل عن 10 ميكروبات لبدء عدوى جديدة، يجب علاج مرضى السل في غرف مجهزة بتهوية خاصة، ويجب على أي شخص يدخل الغرفة ارتداء قناع.

التركيز السريري: القرار
بعد تحديد مصدر التوردكين الملوث، أخطر مكتب الصحة العامة في فلوريدا مركز السيطرة على الأمراض والوقاية منها، الذي طلب فحصًا سريعًا للمنشأة من قبل مفتشي الولاية. وجد المفتشون أن الآلة المستخدمة لمعالجة الدجاج كانت ملوثة بالسالمونيلا نتيجة لبروتوكولات التنظيف دون المستوى المطلوب. وجد المفتشون أيضًا أن عملية حشو وتعبئة التورداك قبل التبريد سمحت للحوم بالبقاء في درجات حرارة مواتية لنمو البكتيريا لفترة طويلة جدًا. أدى التلوث وتأخير التبريد إلى انتقال البكتيريا (الغذاء) في المركبات في التوربينات.
بناءً على هذه النتائج، تم إغلاق المصنع لإزالة التلوث بشكل كامل وشامل. تم سحب جميع أنواع التورداك المنتجة في المصنع وسحبها من أرفف المتاجر قبل موسم العطلات في ديسمبر، مما منع المزيد من تفشي المرض.
انتقال المتجهات
يمكن أن تنتقل الأمراض أيضًا عن طريق ناقل ميكانيكي أو بيولوجي، وهو حيوان (عادةً ما يكون مفصليًا) ينقل المرض من مضيف إلى آخر. يتم تسهيل الانتقال الميكانيكي بواسطة ناقل ميكانيكي، وهو حيوان يحمل العامل الممرض من مضيف إلى آخر دون أن يصاب بنفسه. على سبيل المثال، قد تهبط الذبابة على المادة البرازية ثم تنقل البكتيريا لاحقًا من البراز إلى الطعام الذي تهبط عليه؛ قد يصاب الإنسان الذي يأكل الطعام بعد ذلك بالبكتيريا، مما يؤدي إلى حالة من الإسهال أو الزحار (الشكل\(\PageIndex{4}\)).
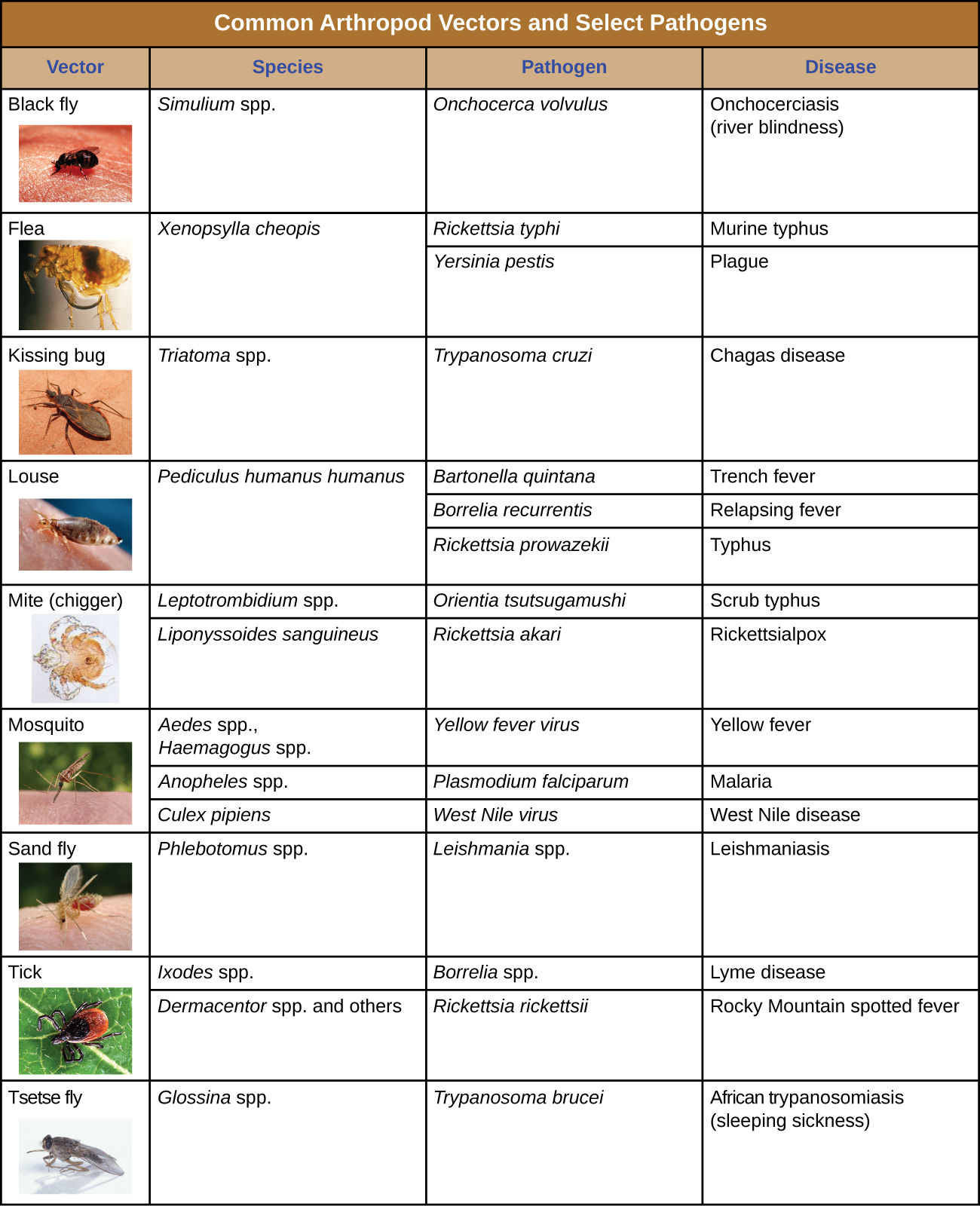
يحدث الانتقال البيولوجي عندما يتكاثر العامل الممرض داخل ناقل بيولوجي ينقل العامل الممرض من مضيف إلى آخر (الشكل\(\PageIndex{4}\)). المفصليات هي النواقل الرئيسية المسؤولة عن الانتقال البيولوجي (الشكل\(\PageIndex{5}\)). تنقل معظم ناقلات المفصليات العامل الممرض عن طريق عض المضيف، مما يؤدي إلى تكوين جرح يعمل كبوابة للدخول. قد يمر العامل الممرض بجزء من دورته الإنجابية في الأمعاء أو الغدد اللعابية للمفصليات لتسهيل انتقاله عبر اللدغة. على سبيل المثال، ينقل الهيمبتيران (المسمى «حشرات التقبيل» أو «البق القاتل») مرض شاغاس إلى البشر عن طريق التبرز عند اللدغة، وبعد ذلك يقوم الإنسان بخدش البراز المصاب أو فركه في غشاء مخاطي أو كسر الجلد.
وتشمل ناقلات الحشرات البيولوجية البعوض، الذي ينقل الملاريا وغيرها من الأمراض، والقمل، الذي ينقل التيفوس. يمكن أن تشمل ناقلات المفصليات الأخرى العناكب، وخاصة القراد، الذي ينقل مرض لايم وأمراض أخرى، والعث، الذي ينقل التيفوس المقشر والجدري الريكتسي. يؤدي الانتقال البيولوجي، لأنه ينطوي على البقاء والتكاثر داخل ناقل متطفل، إلى تعقيد بيولوجيا العامل الممرض وانتقاله. هناك أيضًا ناقلات مهمة للأمراض غير المفصليات، بما في ذلك الثدييات والطيور. يمكن لأنواع مختلفة من الثدييات أن تنقل داء الكلب إلى البشر، عادة عن طريق لدغة تنقل فيروس داء الكلب. يمكن للدجاج والدواجن المنزلية الأخرى أن تنقل أنفلونزا الطيور إلى البشر من خلال الاتصال المباشر أو غير المباشر بفيروس أنفلونزا الطيور A الموجود في لعاب الطيور والأغشية المخاطية والبراز.
التمارين\(\PageIndex{2}\)
- وصف كيف يمكن أن تنتقل الأمراض عبر الهواء.
- اشرح الفرق بين المتجه الميكانيكي والناقل البيولوجي.
استخدام الكائنات المعدلة وراثيًا لوقف انتشار زيكا
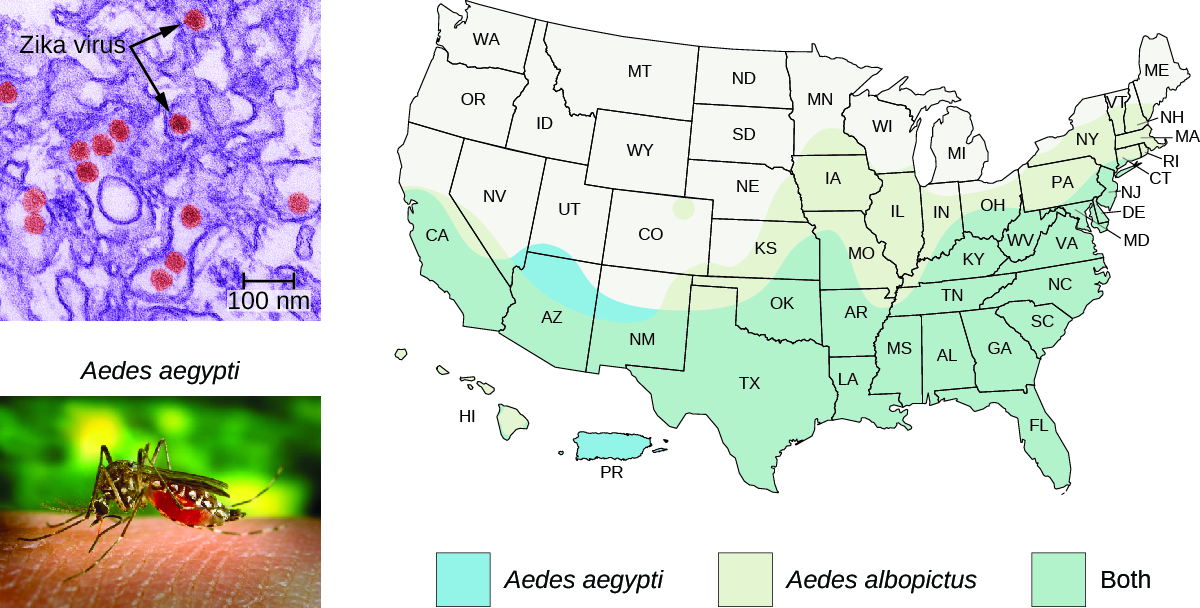
في عام 2016، تم ربط وباء فيروس زيكا بارتفاع معدل العيوب الخلقية في أمريكا الجنوبية وأمريكا الوسطى. مع تحول فصل الشتاء إلى الربيع في نصف الكرة الشمالي، توقع مسؤولو الصحة بشكل صحيح أن الفيروس سينتشر إلى أمريكا الشمالية، بالتزامن مع موسم تكاثر ناقله الرئيسي، بعوضة الزاعجة المصرية.
يمتد نطاق بعوضة A. aegypti جيدًا إلى جنوب الولايات المتحدة (الشكل\(\PageIndex{6}\)). نظرًا لأن هذا البعوض نفسه يعمل كناقلات للأمراض الإشكالية الأخرى (حمى الضنك والحمى الصفراء وغيرها)، فقد تم اقتراح طرق مختلفة لمكافحة البعوض كحلول. تم استخدام المبيدات الكيميائية بشكل فعال في الماضي، ومن المحتمل أن يتم استخدامها مرة أخرى؛ ولكن نظرًا لأن المبيدات الكيميائية يمكن أن يكون لها تأثيرات سلبية على البيئة، فقد اقترح بعض العلماء بديلاً يتضمن الهندسة الوراثية لـ A. aegypti حتى لا تتمكن من التكاثر. ومع ذلك، كانت هذه الطريقة موضع بعض الجدل.
كانت إحدى الطرق التي نجحت في الماضي لمكافحة الآفات، مع القليل من الجوانب السلبية الواضحة، هي إدخال الذكور العقيمة. سيطرت هذه الطريقة على آفة ذبابة الدودة اللولبية في جنوب غرب الولايات المتحدة وآفات ذبابة الفاكهة لمحاصيل الفاكهة. في هذه الطريقة، تتم تربية ذكور الأنواع المستهدفة في المختبر، وتعقيمها بالإشعاع، وإطلاقها في البيئة حيث تتزاوج مع الإناث البرية، التي لا تحمل لاحقًا ذرية حية. تؤدي الإصدارات المتكررة إلى تقليص عدد الآفات.
تستخدم طريقة مماثلة، من خلال الاستفادة من تقنية الحمض النووي المؤتلف (4)، إدخال أليل قاتل سائد في ذكور البعوض يتم قمعه في وجود التتراسيكلين (مضاد حيوي) أثناء تربيته في المختبر. يتم إطلاق الذكور في البيئة ويتزاوجون مع إناث البعوض. على عكس طريقة الذكور المعقمة، تنتج هذه التزاوج ذرية، لكنها تموت كيرقات من الجين القاتل في غياب التتراسيكلين في البيئة. اعتبارًا من عام 2016، لم يتم تنفيذ هذه الطريقة بعد في الولايات المتحدة، لكن إحدى الشركات البريطانية اختبرت الطريقة في بيراسيكابا بالبرازيل، ووجدت انخفاضًا بنسبة 82٪ في يرقات A. aegypti البرية وانخفاض بنسبة 91٪ في حالات حمى الضنك في المنطقة المعالجة. 5 في أغسطس 2016، وسط أنباء عن عدوى زيكا في العديد من مجتمعات فلوريدا، أعطت إدارة الغذاء والدواء الأمريكية الشركة البريطانية الإذن لاختبار نفس طريقة مكافحة البعوض في كي ويست بولاية فلوريدا، في انتظار الامتثال للوائح المحلية والولائية وإجراء استفتاء في المجتمعات المتضررة.
إن استخدام الكائنات المعدلة وراثيًا (GMOs) للسيطرة على ناقلات الأمراض له مناصرون له وكذلك خصومه. من الناحية النظرية، يمكن استخدام النظام لدفع بعوضة A. aegypti إلى الانقراض - وهو هدف نبيل وفقًا للبعض، نظرًا للأضرار التي تسببها للسكان. 6 لكن معارضي الفكرة قلقون من أن الجين يمكن أن يفلت من حدود أنواع A. aegypti ويسبب مشاكل في الأنواع الأخرى، مما يؤدي إلى عواقب بيئية غير متوقعة. يحذر المعارضون أيضًا من البرنامج لأنه يُدار من قبل شركة ربحية، مما يخلق احتمالًا لتضارب المصالح الذي يجب تنظيمه بإحكام؛ وليس من الواضح كيف يمكن عكس أي عواقب غير مقصودة للبرنامج.
هناك اعتبارات وبائية أخرى أيضًا. يبدو أن الزاعجة المصرية ليست الناقل الوحيد لفيروس زيكا. الزاعجة البيضاء، بعوضة النمر الآسيوي، هي أيضًا ناقل لفيروس زيكا. 7 تنتشر A. albopictus الآن في جميع أنحاء الكوكب بما في ذلك معظم أنحاء الولايات المتحدة (الشكل\(\PageIndex{6}\)). وقد وُجد أن العديد من أنواع البعوض الأخرى تؤوي فيروس زيكا، على الرغم من أن قدرتها على العمل كناقلات غير معروفة. 8 لن تتحكم سلالات A. aegypti المعدلة وراثيًا في الأنواع الأخرى من النواقل. أخيرًا، يبدو أن فيروس زيكا يمكن أن ينتقل جنسيًا بين المضيفين البشريين، من الأم إلى الطفل، وربما من خلال نقل الدم. يجب مراعاة كل هذه العوامل في أي نهج للسيطرة على انتشار الفيروس.
من الواضح أن هناك مخاطر ومجهولات تنطوي على إجراء تجربة بيئة مفتوحة لتقنية لم يتم فهمها جيدًا بعد. لكن السماح لفيروس زيكا بالانتشار دون رادع أمر محفوف بالمخاطر أيضًا. هل يبرر خطر وباء زيكا المخاطر البيئية لبعوض الهندسة الوراثية؟ هل الأساليب الحالية لمكافحة البعوض غير فعالة أو ضارة بما فيه الكفاية لدرجة أننا بحاجة إلى تجربة بدائل غير مختبرة؟ هذه هي الأسئلة التي يتم طرحها على مسؤولي الصحة العامة الآن.
الحجر الصحي
قد يتم وضع الأفراد المشتبه في تعرضهم أو المعروف أنهم تعرضوا لبعض مسببات الأمراض المعدية في الحجر الصحي أو عزلهم لمنع انتقال المرض إلى الآخرين. تقوم المستشفيات ومرافق الرعاية الصحية الأخرى عمومًا بإنشاء أجنحة خاصة لعزل المرضى الذين يعانون من أمراض خطيرة بشكل خاص مثل السل أو الإيبولا (الشكل\(\PageIndex{7}\)). اعتمادًا على الإعداد، قد تكون هذه الأجنحة مجهزة بطرق خاصة لمناولة الهواء، وقد يقوم الموظفون بتنفيذ بروتوكولات خاصة للحد من مخاطر انتقال العدوى، مثل معدات الحماية الشخصية أو استخدام بخاخات المطهرات الكيميائية عند دخول وخروج الطاقم الطبي.
تعتمد مدة الحجر الصحي على عوامل مثل فترة حضانة المرض والأدلة التي تشير إلى الإصابة. قد يتم إطلاق سراح المريض إذا لم تظهر العلامات والأعراض في الوقت المتوقع أو إذا كان من الممكن إعطاء العلاج الوقائي من أجل الحد من خطر انتقال العدوى. إذا تم تأكيد الإصابة، فقد يضطر المريض إلى البقاء في عزلة حتى لا يعد المرض معديًا.
في الولايات المتحدة، لا يجوز لسلطات الصحة العامة سوى عزل المرضى بسبب أمراض معينة، مثل الكوليرا والدفتيريا والسل المعدي وسلالات الأنفلونزا القادرة على التسبب في جائحة. قد يتم وضع الأفراد الذين يدخلون الولايات المتحدة أو يتنقلون بين الولايات في الحجر الصحي من قبل CDC إذا اشتبه في تعرضهم لأحد هذه الأمراض. على الرغم من أن CDC تراقب بشكل روتيني نقاط الدخول إلى الولايات المتحدة للطاقم أو الركاب الذين يعانون من المرض، إلا أنه نادرًا ما يتم تطبيق الحجر الصحي.

حالات العدوى المرتبطة بالرعاية الصحية (المستشفيات)
تجذب المستشفيات ودور التقاعد والسجون انتباه علماء الأوبئة لأن هذه الأماكن ترتبط بزيادة الإصابة بأمراض معينة. قد تحدث معدلات انتقال أعلى بسبب خصائص البيئة نفسها أو خصائص السكان أو كليهما. وبالتالي، يجب بذل جهود خاصة للحد من مخاطر العدوى في هذه الأماكن.
تُسمى العدوى المكتسبة في مرافق الرعاية الصحية، بما في ذلك المستشفيات، بالتهابات المستشفيات أو العدوى المرتبطة بالرعاية الصحية (HAI). غالبًا ما ترتبط HAI بالجراحة أو الإجراءات الغازية الأخرى التي توفر للممرض إمكانية الوصول إلى بوابة العدوى. لكي يتم تصنيف العدوى على أنها HAI، يجب أن يكون المريض قد تم إدخاله إلى مرفق الرعاية الصحية لسبب آخر غير العدوى. في هذه الأماكن، غالبًا ما يعاني المرضى الذين يعانون من الأمراض الأولية من ضعف المناعة ويكونون أكثر عرضة للعدوى الثانوية ومسببات الأمراض الانتهازية.
في عام 2011، حدث أكثر من 720,000 HAI في مستشفيات في الولايات المتحدة، وفقًا لمركز مكافحة الأمراض والوقاية منها (CDC). وقد حدثت حوالي 22% من حالات عدوى الجهاز التنفسي الحادة هذه في موقع الجراحة، وشكلت حالات الالتهاب الرئوي 22% أخرى؛ وشكلت التهابات المسالك البولية 13% إضافية، وعدوى مجرى الدم الأولية 10%. 9 غالبًا ما تحدث حالات HAI هذه عندما يتم إدخال مسببات الأمراض إلى أجسام المرضى من خلال المعدات الجراحية أو الطبية الملوثة، مثل القسطرة وأجهزة التنفس الصناعي. تسعى مرافق الرعاية الصحية إلى الحد من التهابات المستشفيات من خلال بروتوكولات التدريب والنظافة مثل تلك الموصوفة في التحكم في النمو الميكروبي.
التمارين\(\PageIndex{3}\)
أعط بعض أسباب حدوث HAI.
المفاهيم الأساسية والملخص
- يمكن أن تشمل خزانات الأمراض البشرية المجموعات البشرية والحيوانية والتربة والمياه والأشياء أو المواد غير الحية.
- يمكن أن يكون انتقال الاتصال مباشرًا أو غير مباشر من خلال الاتصال الجسدي بمضيف مصاب (مباشر) أو الاتصال مع الفوميت الذي اتصل به المضيف المصاب سابقًا (غير مباشر).
- يحدث انتقال النواقل عندما يحمل كائن حي عاملًا معديًا على جسمه (ميكانيكيًا) أو كمضيف للعدوى نفسه (بيولوجي)، إلى مضيف جديد.
- يحدث انتقال السيارة عندما تحمل مادة، مثل التربة أو الماء أو الهواء، عاملًا معديًا إلى مضيف جديد.
- تُكتسب العدوى المرتبطة بالرعاية الصحية (HAI)، أو عدوى المستشفيات، في بيئة سريرية. يتم تسهيل انتقال العدوى من خلال التدخلات الطبية والتركيز العالي للأفراد المعرضين للخطر والذين يعانون من نقص المناعة في البيئات السريرية.
الحواشي
- 1 إيف توماس، غويدو فوغل، فيرنر وندرلي، باتريشيا سوتر، مارك ويتشي، دانيال كوخ، كارولين تاباريل، ولوران كايزر. «بقاء فيروس الإنفلونزا على الأوراق النقدية». علم الأحياء الدقيقة التطبيقي والبيئي 74، رقم 10 (2008): 3002-3007.
- (2) فيليو مارينيلي، وغريغوري تسوكالاس، وماريانا كارامانو، وجورج أندروتسو. «ماري مالون (1869-1938) وتاريخ حمى التيفوئيد.» حوليات أمراض الجهاز الهضمي 26 (2013): 132-134. www.ncbi.nlm.nih.gov/pmc/arti... rol-26-132.pdf.
- 3 منظمة الصحة العالمية. صحيفة وقائع رقم 391 - مياه الشرب. حزيران/يونيه 2005. www.who.int/mediacentre/factsheets/fs391/en.
- 4 بلاندين ماسونيت-برونيل ونيكول كوري-كاتلين ورينود لاكروا وروزماري إس ليز وكيم فوك هوانغ وديريك نيمو ولوك ألفي وبول رايتر. «لياقة ذكور الزاعجة المصرية المعدلة وراثيًا الذين يحملون نظامًا وراثيًا مميتًا مهيمنًا.» قطعة رقم 8، رقم 5 (2013): e62711.
- 5 ريتشارد ليفين. «تنخفض حالات حمى الضنك بنسبة 91 بالمائة بسبب البعوض المعدل وراثيًا.» علم الحشرات اليوم. علم الحشرات اليوم .org/2016/07/... البعوض المثلج.
- 6 أوليفيا جودسون. «موت حشرة». صحيفة نيويورك تايمز، 25 سبتمبر 2003. www.nytimes.com/2003/09/25/op... g-s-death.html.
- (7) غيلدا جيرارد، وميلاني كارون، وإليش مانفريد مومبو، وديودوني نكوغي، وستاتيانا مبوي أوندو، ودافي جيول، وديدييه فونتنيل، وكريستوف باوبي، وإريك موريس ليروي. «فيروس زيكا في الغابون (وسط إفريقيا) - 2007: تهديد جديد من الزاعجة البيضاء؟» أمراض المناطق المدارية المهملة PLOS 8، رقم 2 (2014): e2681.
- 8 كونستانسيا إف جيه أيريس. «تحديد ناقلات فيروس زيكا وانعكاساتها على المكافحة». مجلة لانسيت للأمراض المعدية 16، رقم 3 (2016): 278-279.
- 9 مراكز للسيطرة على الأمراض والوقاية منها. «بيانات وإحصاءات HAI». 2016. http://www.cdc.gov/hai/surveillance. تم الوصول إليه في 2 يناير 2016.


