24.2 : Maladies microbiennes de la bouche et de la cavité buccale
- Page ID
- 187985
Objectifs d'apprentissage
- Expliquer le rôle de l'activité microbienne dans les maladies de la bouche et de la cavité buccale
- Comparez les principales caractéristiques de maladies et d'infections bucco-dentaires spécifiques
Malgré la présence de salive et les forces mécaniques liées à la mastication et à l'alimentation, certains microbes se développent dans la bouche. Ces microbes peuvent endommager les dents et provoquer des infections susceptibles de se propager au-delà de la bouche et parfois dans tout le corps.
Carie dentaire
Les caries dentaires, connues cliniquement sous le nom de carie dentaire, sont des lésions microbiennes qui endommagent les dents. Au fil du temps, la lésion peut se développer à travers la couche d'émail externe pour infecter la dentine sous-jacente ou même la pulpe la plus interne. Si la carie dentaire n'est pas traitée, l'infection peut se transformer en un abcès qui se propage aux tissus les plus profonds des dents, près des racines ou à la circulation sanguine.
La carie dentaire résulte de l'activité métabolique des microbes qui vivent sur les dents. Une couche de protéines et de glucides se forme lorsque des dents propres entrent en contact avec la salive. Les microbes sont attirés par cette source de nourriture et forment un biofilm appelé plaque. L'espèce cariogène la plus importante de ces biofilms est Streptococcus mutans. Lorsque le saccharose, un sucre disaccharidique présent dans les aliments, est décomposé par des bactéries présentes dans la bouche, du glucose et du fructose sont produits. Le glucose est utilisé pour fabriquer du dextran, qui fait partie de la matrice extracellulaire du biofilm. Le fructose est fermenté et produit des acides organiques tels que l'acide lactique. Ces acides dissolvent les minéraux de la dent, y compris l'émail, même s'il s'agit du matériau le plus dur du corps. Les acides agissent encore plus rapidement sur la dentine exposée (Figure\(\PageIndex{1}\)). Au fil du temps, le biofilm de la plaque peut s'épaissir et finir par se calcifier. Lorsqu'un dépôt de plaque épaisse durcit de cette manière, on parle de tartre ou de tartre dentaire (Figure\(\PageIndex{2}\)). Ces importants biofilms en plaques peuvent inclure diverses espèces bactériennes, notamment des espèces de Streptococcus et d'Actinomyces.
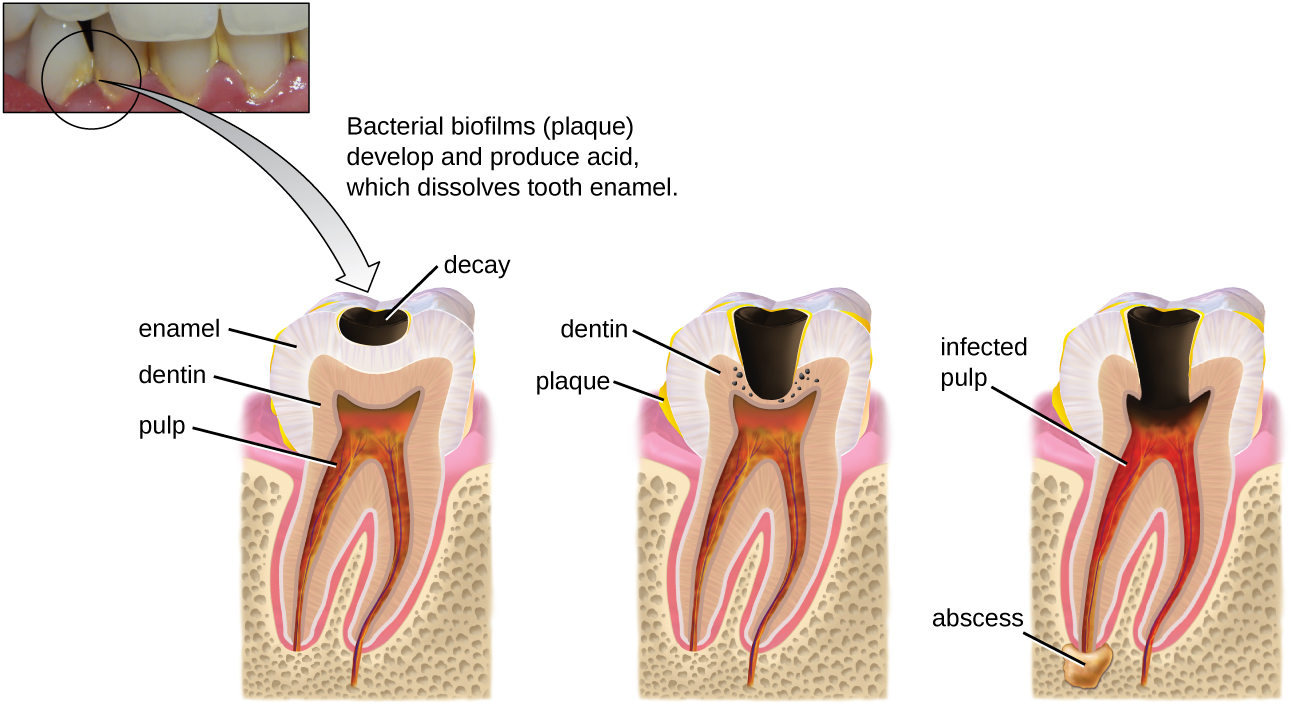
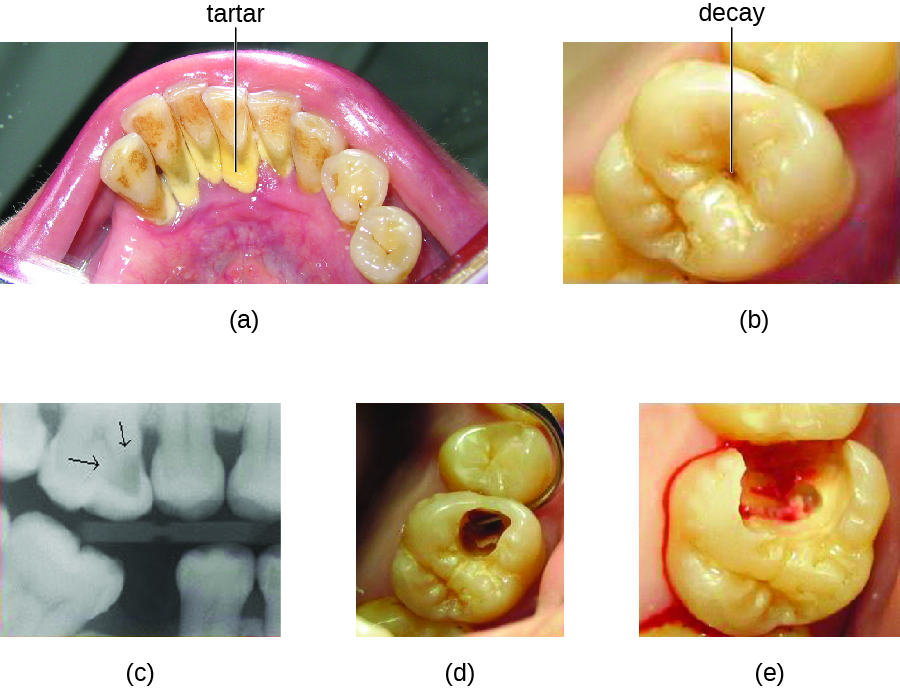
Certaines caries sont visibles de l'extérieur, mais il n'est pas toujours possible de voir toutes les caries ni leur étendue. L'imagerie par rayons X est utilisée pour produire des radiographies qui peuvent être étudiées afin de détecter des caries plus profondes et des dommages à la racine ou à l'os (Figure\(\PageIndex{2}\)). Si elle n'est pas détectée, la carie peut atteindre la pulpe ou même se propager à la circulation sanguine. Des abcès douloureux peuvent se développer.
Pour prévenir la carie dentaire, un traitement prophylactique et une bonne hygiène sont importants. Le brossage régulier des dents et l'utilisation régulière de la soie dentaire éliminent physiquement les microbes et combattent la croissance microbienne et la formation de Le dentifrice contient du fluor, qui s'incorpore à l'hydroxyapatite de l'émail dentaire, le protégeant ainsi de l'acidité causée par la fermentation du microbiote buccal. Le fluorure est également bactériostatique, ralentissant ainsi la dégradation de l'émail. Les bains de bouche antiseptiques contiennent généralement des composés phénoliques d'origine végétale tels que le thymol et l'eucalyptus et/ou des métaux lourds tels que le chlorure de zinc (voir Utilisation de produits chimiques pour contrôler les microorganismes). Les composés phénoliques ont tendance à être stables et persistants sur les surfaces, et ils agissent en dénaturant les protéines et en perturbant les membranes.
Des nettoyages dentaires réguliers permettent de détecter les caries à un stade précoce et d'éliminer le tartre. Ils peuvent également aider à attirer l'attention sur d'autres problèmes, tels que les dommages causés à l'émail par les boissons acides. La réduction de la consommation de sucre peut aider à prévenir les dommages résultant de la fermentation microbienne des sucres. De plus, les bonbons sans sucre ou la gomme contenant des alcools de sucre (tels que le xylitol) peuvent réduire la production d'acides car ceux-ci sont fermentés en composés non acides (bien qu'une consommation excessive puisse entraîner des troubles gastro-intestinaux). Le traitement au fluorure ou l'ingestion d'eau fluorée renforce les minéraux présents dans les dents et réduit l'incidence des caries dentaires.
Si des caries apparaissent, un traitement rapide prévient leur aggravation. De plus petites zones de carie peuvent être forées pour retirer les tissus affectés, puis remplies. Si la pulpe est atteinte, un canal radiculaire peut être nécessaire pour retirer complètement les tissus infectés afin d'éviter la propagation continue de l'infection, ce qui pourrait entraîner des abcès douloureux.
Exercice\(\PageIndex{1}\)
- Nommez les façons dont les microbes contribuent à la carie dentaire.
- Quelle est la plus importante espèce cariogène de bactéries ?
Maladie parodontale
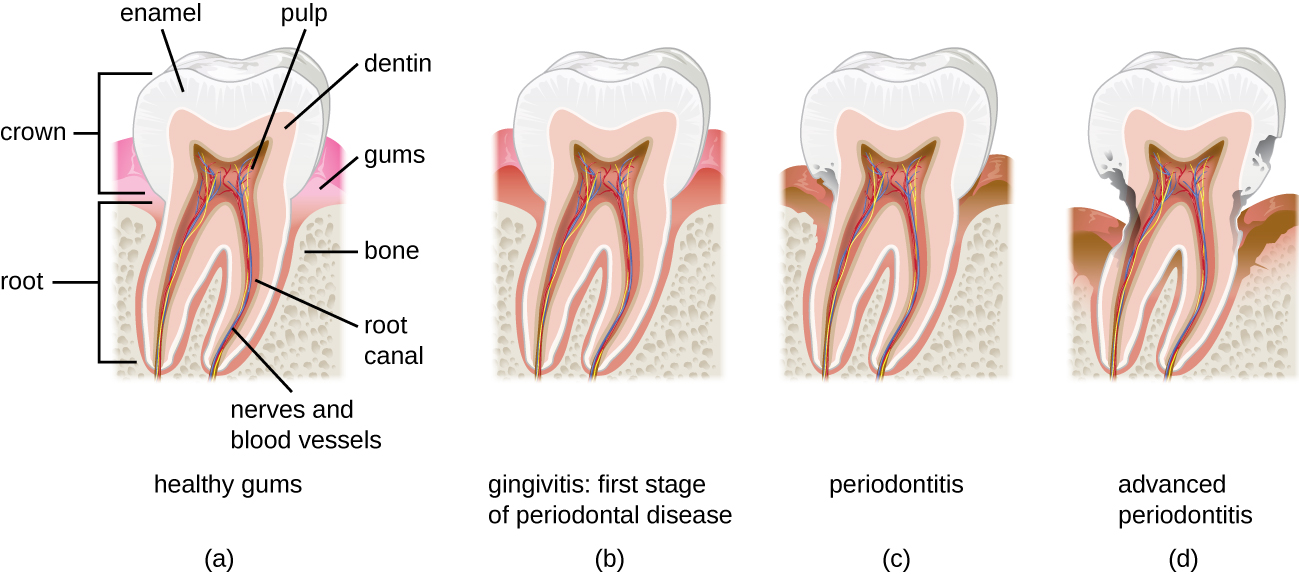
En plus d'endommager les dents elles-mêmes, les structures environnantes peuvent être affectées par des microbes. La maladie parodontale est le résultat d'infections qui entraînent une inflammation et des lésions tissulaires des structures entourant les dents. La progression d'une maladie parodontale légère à grave est généralement réversible et évitable grâce à une bonne hygiène bucco-dentaire.
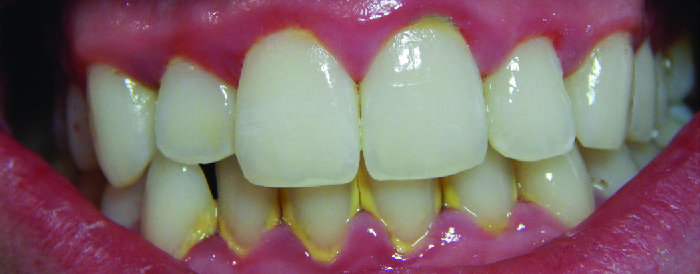
L'inflammation des gencives pouvant entraîner une irritation et des saignements est appelée gingivite. Lorsque la plaque s'accumule sur les dents, les bactéries colonisent l'espace gingival. À mesure que cet espace devient de plus en plus bloqué, l'environnement devient anaérobie. Cela permet à une grande variété de microbes de coloniser, notamment les porphyromones, les streptocoques et les actinomyces. Les produits bactériens, qui comprennent les lipopolysaccharides (LPS), les protéases, les acides lipotéichoïques et autres, provoquent une inflammation et des lésions des gencives (Figure\(\PageIndex{3}\)). Il est possible que les archéens méthanogènes (y compris Methanobrevibacter oralis et d'autres espèces de Methanobrevibacter) contribuent également à la progression de la maladie, car certaines espèces ont été identifiées chez des patients atteints de parodontopathie, mais cela s'est révélé difficile à étudier. 1 2 3 La gingivite est diagnostiquée par une inspection visuelle, y compris la mesure des poches dans les gencives et des radiographies, et elle est généralement traitée en utilisant une bonne hygiène dentaire et un nettoyage dentaire professionnel, avec des antibiotiques réservés aux personnes sévères cas.
Au fil du temps, la gingivite chronique peut évoluer vers l'état plus grave de la parodontite (Figure\(\PageIndex{4}\)). Lorsque cela se produit, les gencives se retirent et exposent des parties de la dent situées sous la couronne. Cette zone récemment exposée est relativement peu protégée, de sorte que des bactéries peuvent s'y développer et se propager sous l'émail de la couronne et provoquer des caries. Les bactéries présentes dans l'espace gingival peuvent également éroder le cément, qui aide à maintenir les dents en place. Si elle n'est pas traitée, l'érosion du cément peut entraîner le mouvement ou la perte des dents. Les os de la mâchoire peuvent même s'éroder si l'infection se propage. Cette affection peut être associée à des saignements et à une halitose (mauvaise haleine). Un nettoyage et une hygiène dentaire appropriée peuvent suffire pour traiter la parodontite. Toutefois, en cas de parodontite sévère, un antibiotique peut être administré. Les antibiotiques peuvent être administrés sous forme de comprimés ou appliqués directement sur la gencive (traitement local). Les antibiotiques administrés peuvent inclure la tétracycline, la doxycycline, les macrolides ou les β-lactamines. Comme la parodontite peut être causée par un mélange de microbes, une combinaison d'antibiotiques peut être administrée.
Bouche de tranchée
Lorsque certaines bactéries, telles que Prevotella intermedia, les espèces de Fusobacterium et Treponema vicentii, sont impliquées et que la maladie parodontale progresse, une gingivite ulcéreuse nécrosante aiguë ou une tranchée buccale, également appelée maladie de Vincent, peuvent se développer. Il s'agit d'une parodontite sévère caractérisée par une érosion des gencives, des ulcères, une douleur intense lors de la mastication et une halitose (Figure\(\PageIndex{5}\)) qui peut être diagnostiquée par un examen visuel et des radiographies. Dans les pays où les soins médicaux et dentaires sont bons, elle est plus fréquente chez les personnes dont le système immunitaire est affaibli, comme les patients atteints du sida. En plus des médicaments nettoyants et antidouleur, les patients peuvent se voir prescrire des antibiotiques tels que l'amoxicilline, le clavulanate d'amoxicilline, la clindamycine ou la doxycycline.
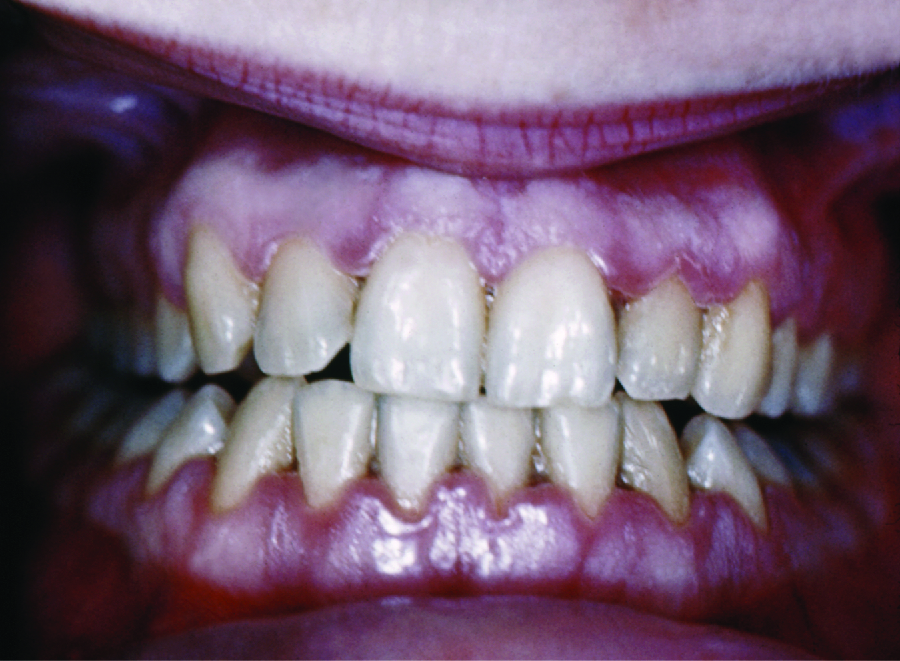
Exercice\(\PageIndex{2}\)
Comment évolue la gingivite vers la parodontite ?
Bouche saine, corps sain
Une bonne santé buccodentaire favorise une bonne santé générale, et l'inverse est également vrai. Une mauvaise santé buccodentaire peut entraîner des difficultés alimentaires, ce qui peut entraîner une malnutrition. Des dents douloureuses ou lâches peuvent également amener une personne à éviter certains aliments ou à manger moins. La malnutrition due à des problèmes dentaires est très préoccupante pour les personnes âgées, pour lesquelles elle peut aggraver d'autres problèmes de santé et contribuer à la mortalité. Les personnes atteintes de maladies graves, en particulier du sida, sont également exposées à un risque accru de malnutrition due à des problèmes dentaires.
De plus, une mauvaise santé buccodentaire peut contribuer au développement de maladies. Une croissance bactérienne accrue dans la bouche peut provoquer une inflammation et une infection dans d'autres parties du corps. Par exemple, le streptocoque présent dans la bouche, principal responsable de la formation de biofilms sur les dents, du tartre et des caries dentaires, peut se propager dans tout le corps lorsque les tissus situés à l'intérieur de la bouche sont endommagés, comme cela peut se produire lors de soins dentaires. S. mutans produit une adhésine de surface appelée P1, qui se lie à l'agglutinine salivaire à la surface de la dent. La P1 peut également se lier aux protéines de la matrice extracellulaire, notamment à la fibronectine et au collagène. Lorsque le streptocoque pénètre dans la circulation sanguine à la suite d'un brossage ou d'un nettoyage dentaire, il provoque une inflammation qui peut entraîner l'accumulation de plaque dans les artères et contribuer au développement de l'athérosclérose, une affection associée aux maladies cardiovasculaires, aux crises cardiaques et accident vasculaire cérébral. Dans certains cas, les bactéries qui se propagent dans les vaisseaux sanguins peuvent se loger dans le cœur et provoquer une endocardite (exemple d'infection focale).
Infections orales
Comme indiqué précédemment, un microbiote buccal normal peut provoquer des infections dentaires et parodontales. Cependant, un certain nombre d'autres infections peuvent se manifester dans la cavité buccale lorsque d'autres microbes sont présents.
Gingivostomatite herpétique
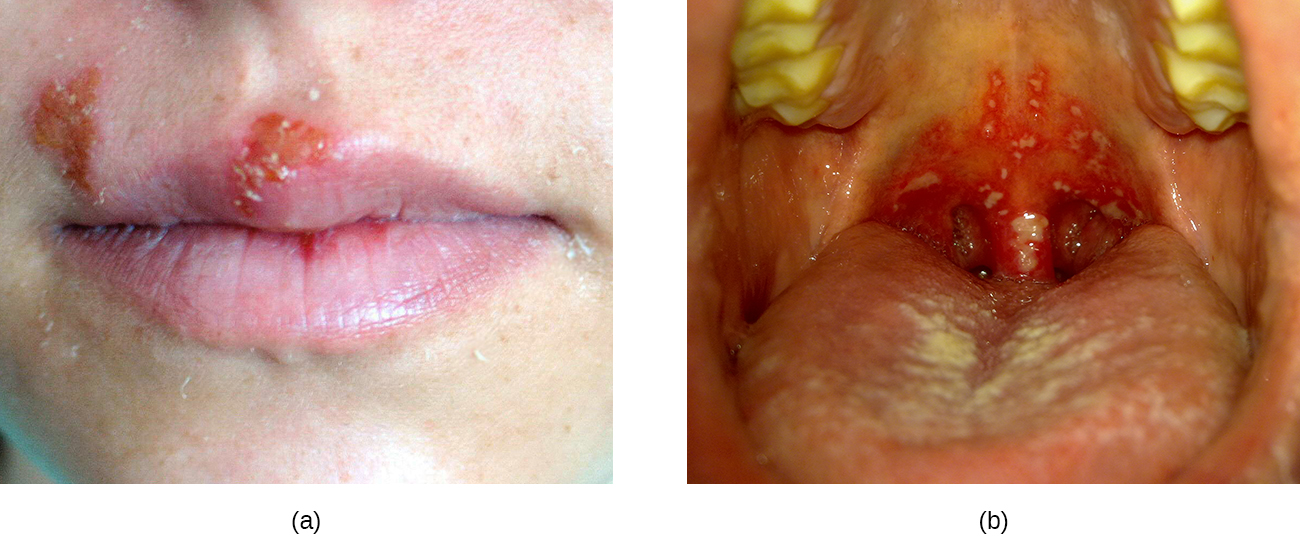
Comme décrit dans Infections virales de la peau et des yeux, les infections par le virus de l'herpès simplex de type 1 (HSV-1) se manifestent fréquemment sous forme d'herpès oral, également appelé herpès labial aigu et caractérisé par des boutons de fièvre sur les lèvres, la bouche ou les gencives. Le HSV-1 peut également provoquer une gingivostomatite herpétique aiguë, une affection qui se traduit par des ulcères des muqueuses de la bouche (Figure\(\PageIndex{6}\)). La gingivostomatite herpétique est normalement spontanément résolutive, sauf chez les patients immunodéprimés. Comme l'herpès buccal, l'infection est généralement diagnostiquée par un examen clinique, mais des cultures ou des biopsies peuvent être effectuées si d'autres signes ou symptômes suggèrent la possibilité d'un agent causal différent. Si un traitement est nécessaire, des bains de bouche ou des médicaments antiviraux tels que l'acyclovir, le famciclovir ou le valacyclovir peuvent être utilisés.
Muguet buccal
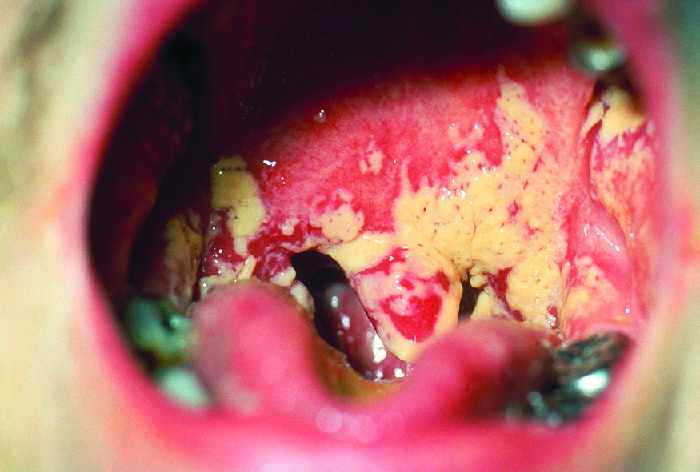
La levure Candida fait partie du microbiote humain normal, mais des excroissances, en particulier de Candida albicans, peuvent provoquer des infections dans plusieurs parties du corps. Lorsque l'infection à Candida se développe dans la cavité buccale, on parle de muguet buccal. Le muguet buccal est plus fréquent chez les nourrissons parce que leur système immunitaire n'est pas encore bien développé et qu'ils n'ont pas acquis le microbiote normal robuste qui permet de contrôler le Candida chez les adultes. Le muguet buccal est également fréquent chez les patients immunodéficients et constitue une infection courante chez les patients atteints du SIDA.
Le muguet buccal se caractérise par l'apparition de taches blanches et de pseudomembranes dans la bouche (Figure\(\PageIndex{7}\)) et peut être associé à des saignements. L'infection peut être traitée par voie topique à l'aide de suspensions orales de nystatine ou de clotrimazole, bien qu'un traitement systémique soit parfois nécessaire. Dans les cas graves, des azoles systémiques tels que le fluconazole ou l'itraconazole (pour les souches résistantes au fluconazole) peuvent être utilisés. L'amphotéricine B peut également être utilisée si l'infection est grave ou si l'espèce Candida est résistante aux azoles.
Oreillons
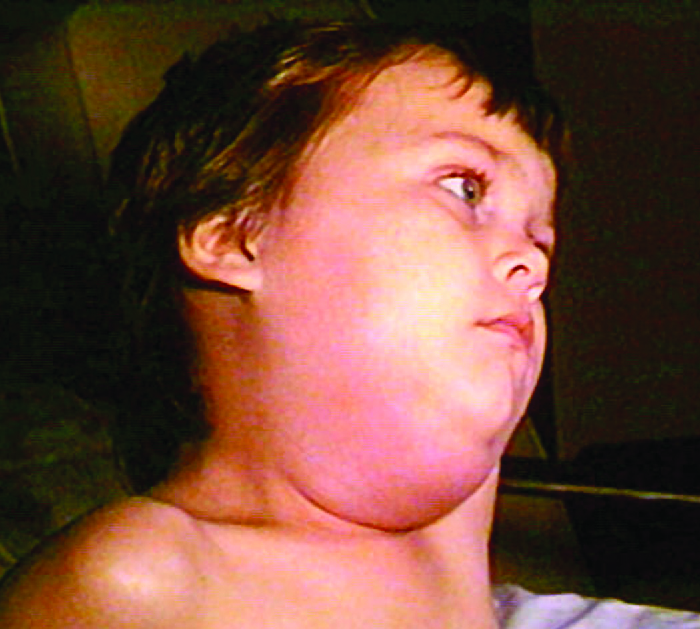
La maladie virale des oreillons est une infection des glandes parotides, la plus grande des trois paires de glandes salivaires (Figure 24.1.2). L'agent causal est le virus des oreillons (MuV), un paramyxovirus dont l'enveloppe contient des pics d'hémagglutinine et de neuraminidase. Une protéine de fusion située à la surface de l'enveloppe aide à fusionner l'enveloppe virale avec la membrane plasmique de la cellule hôte.
Le virus des oreillons se transmet par des gouttelettes respiratoires ou par contact avec de la salive contaminée, ce qui le rend très contagieux et peut facilement provoquer des épidémies. Elle provoque de la fièvre, des douleurs musculaires, des maux de tête, des douleurs masticatoires, une perte d'appétit, de la fatigue et de la faiblesse. Il y a un gonflement des glandes salivaires et une douleur associée (Figure\(\PageIndex{8}\)). Le virus peut pénétrer dans la circulation sanguine (virémie), ce qui lui permet de se propager aux organes et au système nerveux central. L'infection va de cas subcliniques à des cas présentant des complications graves, telles que l'encéphalite, la méningite et la surdité. Une inflammation du pancréas, des testicules, des ovaires et des seins peut également survenir et endommager définitivement ces organes ; malgré ces complications, une infection des oreillons entraîne rarement la stérilité.
Les oreillons peuvent être reconnus sur la base des signes et symptômes cliniques, et le diagnostic peut être confirmé par des tests de laboratoire. Le virus peut être identifié à l'aide de techniques de culture ou moléculaires telles que la RT-PCR. Des tests sérologiques sont également disponibles, en particulier des immunoessais enzymatiques qui détectent les anticorps. Il n'existe aucun traitement spécifique pour les oreillons, c'est pourquoi des traitements de soutien sont utilisés. La vaccination est le moyen le plus efficace d'éviter l'infection. Bien que les oreillons soient autrefois une maladie infantile courante, ils sont aujourd'hui rares aux États-Unis en raison de la vaccination contre la rougeole, les oreillons et la rubéole (ROR).
Exercice\(\PageIndex{3}\)
Comparez et comparez les signes et symptômes de la gingivostomatite herpétique, du muguet buccal et des oreillons.
Infections orales
Les infections de la bouche et de la cavité buccale peuvent être causées par divers agents pathogènes, notamment des bactéries, des virus et des champignons. Bon nombre de ces infections ne touchent que la bouche, mais certaines peuvent se propager et devenir des infections systémiques. La figure\(\PageIndex{9}\) résume les principales caractéristiques des infections bucco-dentaires courantes.
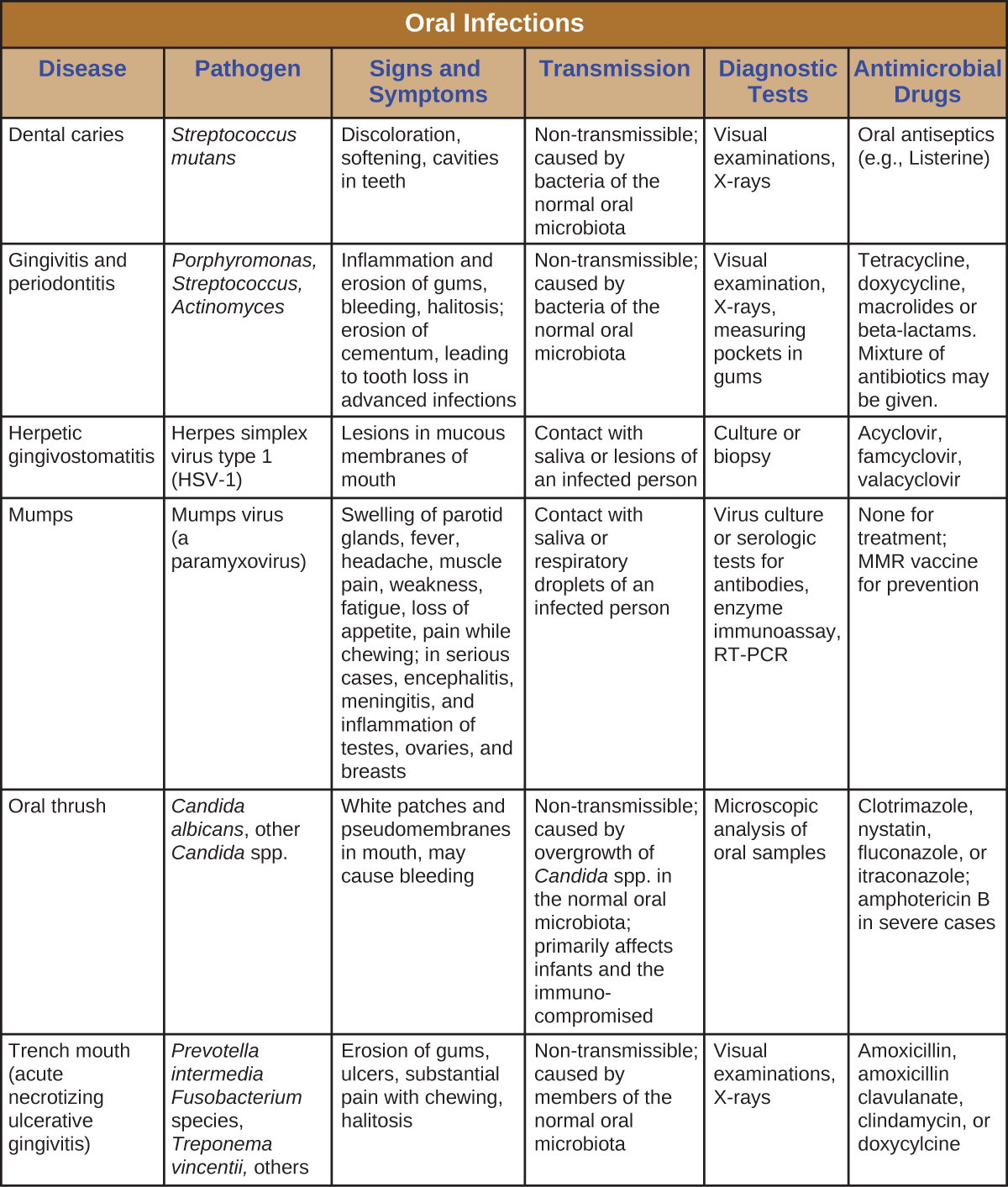
Concepts clés et résumé
- Les caries dentaires, le tartre et la gingivite sont causés par la prolifération de bactéries buccales, généralement des espèces Streptococcus et Actinomyces, en raison d'une hygiène dentaire insuffisante.
- La gingivite peut s'aggraver, permettant aux espèces de porphyromones, de streptocoques et d'Actinomyces de se propager et de provoquer une parodontite. Lorsque Prevotella intermedia, Fusobacterium species et Treponema vicentii sont impliqués, cela peut entraîner une gingivite ulcéreuse nécrosante aiguë.
- Le virus de l'herpès simplex de type 1 peut provoquer des lésions de la bouche et de la gorge appelées gingivostomatite herpétique.
- Les autres infections de la bouche incluent le muguet buccal, une infection fongique causée par la prolifération de levure Candida, et les oreillons, une infection virale des glandes salivaires causée par le virus des oreillons, un paramyxovirus.
Notes
- 1 Hans-Peter Horz et Georg Conrads. « Archées méthanogènes et infections orales : des moyens de démêler la boîte noire. » Journal of Oral Microbiology 3 (2011). doi : 10.3402/jom.v3i0.5940.
- 2 Hiroshi Maeda, Kimito Hirai, Junji Mineshiba, Tadashi Yamamoto, Susumu Kokeguchi et Shogo Takashiba. « Approche microbiologique médicale des archées dans les maladies infectieuses orales ». Revue japonaise des sciences dentaires 49 : 2, p. 72-78.
- 3 Paul W. Lepp, Mary M. Brinig, Cleber C. Ouverney, Katherine Palm, Gary C. Armitage et David A. Relman. « Archées méthanogènes et parodontopathie humaine. » Actes de l'Académie nationale des sciences des États-Unis d'Amérique 101 (2003) : 16, p. 6176—6181. doi : 10.1073/pnas.0308766101.


