23.2 : Infections bactériennes de l'appareil urinaire
- Page ID
- 187842
Objectifs d'apprentissage
- Identifier les bactéries pathogènes les plus courantes pouvant provoquer des infections des voies urinaires
- Comparez les principales caractéristiques de maladies bactériennes spécifiques affectant les voies urinaires
Les infections des voies urinaires (IVU) comprennent les infections de l'urètre, de la vessie et des reins et sont des causes fréquentes d'urétrite, de cystite, de pyélonéphrite et de glomérulonéphrite. Les bactéries sont les causes les plus fréquentes des infections urinaires, en particulier dans l'urètre et la vessie.
Cystite
La cystite est le plus souvent causée par une infection bactérienne de la vessie, mais elle peut également survenir en réaction à certains traitements ou à des irritants tels que la radiothérapie, les sprays d'hygiène ou les spermicides. Les symptômes courants de la cystite incluent la dysurie (miction accompagnée de sensation de brûlure, d'inconfort ou de douleur), la pyurie (pus dans les urines), l'hématurie (sang dans les urines) et les douleurs vésicales.
Chez les femmes, les infections de la vessie sont plus fréquentes parce que l'urètre est court et situé à proximité de l'anus, ce qui peut entraîner des infections des voies urinaires par des bactéries fécales. Les infections de la vessie sont également plus fréquentes chez les personnes âgées parce que la vessie peut ne pas se vider complètement, ce qui entraîne une accumulation d'urine ; les personnes âgées peuvent également avoir un système immunitaire affaibli qui les rend plus vulnérables aux infections. Des affections telles que la prostatite chez l'homme ou les calculs rénaux chez les hommes et les femmes peuvent avoir un impact sur le bon drainage de l'urine et augmenter le risque d'infections de la vessie. Le cathétérisme peut également augmenter le risque d'infection de la vessie (voir Exemple : Cystite chez les personnes âgées).
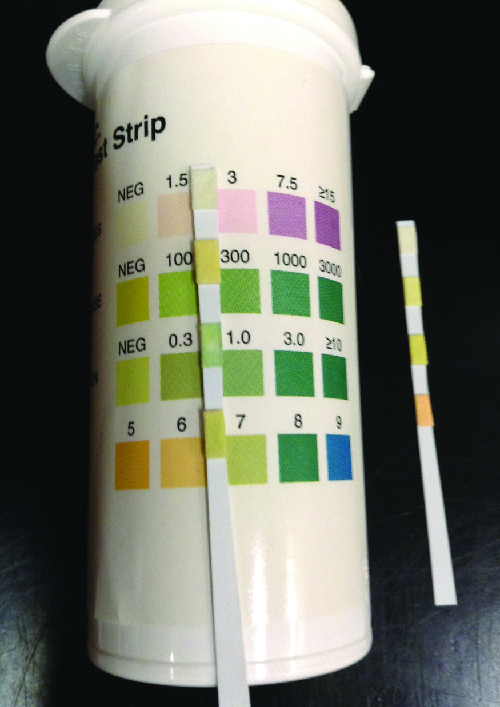
Les bactéries à Gram négatif telles que Escherichia coli (le plus souvent), Proteus vulgaris, Pseudomonas aeruginosa et Klebsiella pneumoniae sont à l'origine de la plupart des infections de la vessie. Les agents pathogènes à Gram positif associés à la cystite incluent le Staphylococcus saprophyticus à coagulase négative, l'Enterococcus faecalis et le Streptococcus agalactiae. Une analyse d'urine manuelle de routine à l'aide d'une jauge à urine ou d'une bandelette réactive peut être utilisée pour un dépistage rapide de l'infection. Ces bandelettes réactives (Figure\(\PageIndex{1}\)) sont soit placées dans un jet d'urine, soit trempées dans un échantillon d'urine pour détecter la présence de nitrites, d'estérase leucocytaire, de protéines ou de sang pouvant indiquer une infection bactérienne active. La présence de nitrite peut indiquer la présence d'E. coli ou de K. pneumonia ; ces bactéries produisent de la nitrate réductase, qui convertit le nitrate en nitrite. Le test de l'estérase leucocytaire (LE) détecte la présence de neutrophiles comme indication d'une infection active.
La faible spécificité, la sensibilité, ou les deux, associées à ces tests de dépistage rapide nécessitent une interprétation prudente des résultats et de leur utilisation pour le diagnostic des infections des voies urinaires. Par conséquent, les résultats positifs au LE ou au nitrite sont suivis d'une culture d'urine pour confirmer une infection de la vessie. La culture d'urine est généralement réalisée à l'aide de gélose sanguine et de gélose MacConkey, et il est important de cultiver un échantillon d'urine propre afin de minimiser la contamination par le microbiote normal du pénis et du vagin. Pour récupérer l'urine de manière nette, il faut d'abord laver les lèvres et l'ouverture urétrale des patientes ou le pénis des patients de sexe masculin. Le patient libère ensuite une petite quantité d'urine dans la cuvette des toilettes avant d'arrêter l'écoulement de l'urine. Enfin, le patient reprend la miction, remplissant cette fois le récipient utilisé pour prélever l'échantillon.
La cystite bactérienne est généralement traitée avec des fluoroquinolones, de la nitrofurantoïne, des céphalosporines ou une combinaison de triméthoprime et de sulfaméthoxazole. Les médicaments contre la douleur peuvent soulager les patients atteints de dysurie. Le traitement est plus difficile chez les patients âgés, qui présentent un taux plus élevé de complications telles que septicémie et infections rénales.
Exemple concret : cystite chez les personnes âgées
Robert, un veuf de 81 ans atteint de la maladie d'Alzheimer à un stade précoce, a récemment été transféré dans une maison de retraite parce qu'il avait de la difficulté à vivre seul. Quelques semaines après son arrivée, il a développé de la fièvre et a commencé à ressentir de la douleur associée à la miction. Il a également commencé à avoir des épisodes de confusion et de délire. Le médecin chargé d'examiner Robert a lu son dossier et a remarqué que Robert avait été traité pour une prostatite plusieurs années plus tôt. Lorsqu'il a demandé à Robert à quelle fréquence il avait uriné, Robert a expliqué qu'il avait essayé de ne pas trop boire pour ne pas avoir à se rendre aux toilettes à pied.
Toutes ces preuves suggèrent que Robert est probablement atteint d'une infection des voies urinaires. L'âge de Robert signifie que son système immunitaire a probablement commencé à s'affaiblir et qu'il a peut-être de la difficulté à vider sa vessie en raison de ses antécédents de maladie de la prostate. De plus, le fait que Robert évite de consommer des liquides a entraîné une déshydratation et des mictions peu fréquentes, ce qui a peut-être permis à une infection de s'installer dans ses voies urinaires. La fièvre et la dysurie sont des signes courants d'une infection urinaire chez les patients de tous âges, et les infections urinaires chez les patients âgés s'accompagnent souvent d'un déclin notable de la fonction mentale.
Les difficultés physiques découragent souvent les personnes âgées d'uriner aussi souvent qu'elles le feraient autrement. De plus, les troubles neurologiques qui touchent de manière disproportionnée les personnes âgées (par exemple, les maladies d'Alzheimer et de Parkinson) peuvent également réduire leur capacité à vider leur vessie. Le médecin de Robert a noté qu'il avait de la difficulté à se déplacer dans sa nouvelle maison et a recommandé qu'on lui fournisse davantage d'assistance et que sa consommation de liquides soit surveillée. Le médecin a également prélevé un échantillon d'urine et a ordonné une culture en laboratoire pour confirmer l'identité de l'agent causal.
Exercice\(\PageIndex{1}\)
- Pourquoi est-il important d'identifier l'agent responsable d'une infection urinaire ?
- Le médecin devrait-il prescrire un antibiotique à large spectre ou à spectre étroit pour traiter les infections urinaires de Robert ? Pourquoi ?
Infections rénales (pyélonéphrite et glomérulonéphrite)
La pyélonéphrite, une inflammation des reins, peut être causée par une bactérie qui s'est propagée à partir d'autres parties des voies urinaires (comme la vessie). De plus, la pyélonéphrite peut se développer à partir de bactéries qui se déplacent dans le sang jusqu'aux reins. Lorsque l'infection se propage à partir des voies urinaires inférieures, les agents responsables sont généralement des bactéries fécales telles que E. coli. Les signes et symptômes courants incluent des maux de dos (dus à l'emplacement des reins), de la fièvre et des nausées ou des vomissements. Une hématurie macroscopique (présence de sang visible dans les urines) survient chez 30 à 40 % des femmes, mais elle est rare chez les hommes. 1 L'infection peut devenir grave et entraîner potentiellement une bactériémie et des effets systémiques pouvant mettre la vie en danger. Des cicatrices rénales peuvent apparaître et persister après la disparition de l'infection, ce qui peut entraîner un dysfonctionnement.
Le diagnostic de la pyélonéphrite se fait par examen microscopique de l'urine, culture de l'urine, test des taux d'estérase leucocytaire et de nitrite et examen de l'urine pour détecter la présence de sang ou de protéines. Il est également important d'utiliser des hémocultures pour évaluer la propagation du pathogène dans la circulation sanguine. L'imagerie des reins peut être réalisée chez des patients à haut risque atteints de diabète ou d'immunosuppression, des personnes âgées, des patients présentant des lésions rénales antérieures, ou pour éliminer la possibilité d'une obstruction rénale. La pyélonéphrite peut être traitée par des antibiotiques oraux ou intraveineux, notamment des pénicillines, des céphalosporines, de la vancomycine, des fluoroquinolones, des carbapénèmes et des aminoglycosides.
La glomérulonéphrite survient lorsque les glomérules des néphrons sont endommagés par une inflammation. Alors que la pyélonéphrite est généralement aiguë, la glomérulonéphrite peut être aiguë ou chronique. Le mécanisme le mieux caractérisé de la glomérulonéphrite est constitué par les séquelles post-streptococciques associées aux infections de la gorge et de la peau à Streptococcus pyogenes. Bien que S. pyogenes n'infecte pas directement les glomérules du rein, les complexes immunitaires qui se forment dans le sang entre les antigènes et les anticorps de S. pyogenes se logent dans les jonctions des cellules endothéliales capillaires des glomérules et déclenchent une réponse inflammatoire dommageable. Une glomérulonéphrite peut également survenir chez des patients présentant une endocardite bactérienne (infection et inflammation du tissu cardiaque) ; toutefois, on ignore actuellement si la glomérulonéphrite associée à une endocardite est également d'origine immunitaire.
Leptospirose
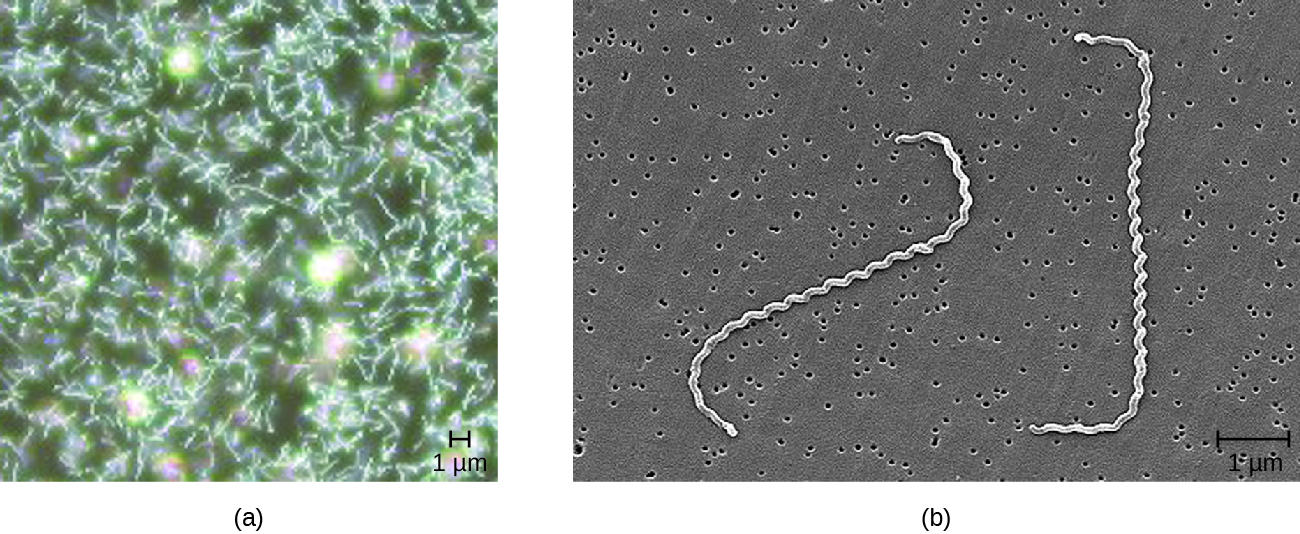
Les leptospira sont généralement des spirochètes inoffensifs que l'on trouve couramment dans le sol. Cependant, certaines espèces pathogènes peuvent provoquer une infection appelée leptospirose dans les reins et d'autres organes (Figure\(\PageIndex{2}\)). La leptospirose peut provoquer de la fièvre, des maux de tête, des frissons, des vomissements, de la diarrhée et des éruptions cutanées accompagnées de douleurs musculaires sévères. Si la maladie continue de progresser, une infection des reins, des méninges ou du foie peut survenir et entraîner une défaillance organique ou une méningite. Lorsque les reins et le foie sont gravement infectés, on parle de maladie de Weil. Un syndrome hémorragique pulmonaire peut également se développer dans les poumons et une jaunisse peut survenir.
Les Leptospira spp. sont largement présents chez les animaux tels que les chiens, les chevaux, les bovins, les porcs et les rongeurs, et sont excrétés dans leurs urines. Les humains sont généralement infectés lorsqu'ils entrent en contact avec du sol ou de l'eau contaminés, souvent pendant la baignade ou lors d'inondations ; l'infection peut également se produire par contact avec des fluides corporels contenant la bactérie. La bactérie peut pénétrer dans l'organisme par les muqueuses, par des lésions cutanées ou par ingestion. Le mécanisme de pathogénicité n'est pas bien compris.
La leptospirose est extrêmement rare aux États-Unis, bien qu'elle soit endémique à Hawaï ; 50 % de tous les cas aux États-Unis proviennent d'Hawaï. 2 Il est plus fréquent dans les climats tropicaux que dans les climats tempérés, et les personnes qui travaillent avec des animaux ou des produits d'origine animale sont les plus à risque. La bactérie peut également être cultivée dans des milieux spécialisés, la croissance étant observée dans le bouillon en quelques jours à quatre semaines ; toutefois, le diagnostic de la leptospirose est généralement posé à l'aide de méthodes plus rapides, telles que la détection d'anticorps dirigés contre Leptospira spp. dans des échantillons de patients à l'aide de tests sérologiques. La réaction en chaîne par polymérase (PCR), le test immunoenzymatique (ELISA), l'agglutination sur lames et les tests d'immunofluorescence indirecte peuvent tous être utilisés pour le diagnostic. Le traitement de la leptospirose fait appel à des antibiotiques à large spectre tels que la pénicilline et la doxycycline. Pour les cas plus graves de leptospirose, des antibiotiques peuvent être administrés par voie intraveineuse.
Exercice\(\PageIndex{2}\)
- Quelle est la cause la plus fréquente d'une infection rénale ?
- Quels sont les symptômes les plus courants d'une infection rénale ?
Urétrite non gonococcique (NGU)
Il existe deux grandes catégories d'urétrites bactériennes : la gonorrhée et l'urétrite non gonococcique. L'urétrite gonococcique est causée par Neisseria gonorrhoeae et est associée à la gonorrhée, une IST courante. Cette cause d'urétrite sera abordée dans Infections bactériennes de l'appareil reproducteur. Le terme urétrite non ongonococcique (UGN) fait référence à une inflammation de l'urètre qui n'est pas liée à N. gonorrhoeae. Chez les femmes, l'UNG est souvent asymptomatique. Chez les hommes, l'UNG est généralement une maladie bénigne, mais elle peut entraîner des écoulements purulents et une dysurie. Comme les symptômes sont souvent légers ou inexistants, la plupart des personnes infectées ne savent pas qu'elles sont infectées, mais elles sont porteuses de la maladie. Les patients asymptomatiques n'ont pas non plus de raison de se faire soigner et, bien que cela ne soit pas fréquent, les NGU non traités peuvent se propager aux organes reproducteurs, provoquant une maladie inflammatoire pelvienne et une salpingite chez les femmes et une épididymite et une prostatite chez les hommes. Parmi les agents pathogènes bactériens importants responsables de l'urétrite non gonococcique, citons Chlamydia trachomatis, Mycoplasma genitalium, Ureaplasma urealyticum et Mycoplasma hominis.
C. trachomatis est une bactérie gram-négative de forme ovoïde difficile à colorer. Un agent pathogène intracellulaire, C. La trachomatis est à l'origine de l'ITS la plus fréquemment signalée aux États-Unis, à savoir la chlamydia. Bien que la plupart des personnes infectées par C. trachomatis soient asymptomatiques, certains patients peuvent présenter une NGU. C. trachomatis peut également provoquer des infections non urogénitales, comme le trachome, une maladie oculaire (voir Infections bactériennes de la peau et des yeux). Le cycle de vie de C. trachomatis est illustré à la Figure 4.2.2.
C. trachomatis présente de multiples facteurs de virulence possibles qui sont actuellement étudiés afin d'évaluer leur rôle dans la cause de la maladie. Il s'agit notamment des protéines autotransporteuses polymorphes de la membrane externe, des protéines de réponse au stress et des effecteurs de sécrétion de type III. Les effecteurs de sécrétion de type III ont été identifiés chez des agents pathogènes à Gram négatif, dont C. trachomatis. Ce facteur de virulence est un assemblage de plus de 20 protéines qui forment ce que l'on appelle un injectisome destiné au transfert d'autres protéines effectrices qui ciblent les cellules hôtes infectées. Les protéines autotransporteuses de la membrane externe constituent également un mécanisme efficace d'administration des facteurs de virulence impliqués dans la colonisation, la progression de la maladie et l'évasion du système immunitaire.
Les autres espèces associées au NGU incluent Mycoplasma genitalium, Ureaplasma urealyticum et Mycoplasma hominis. Ces bactéries se trouvent généralement dans le microbiote normal des personnes en bonne santé, qui peuvent les contracter à la naissance ou par contact sexuel, mais elles peuvent parfois provoquer des infections entraînant une urétrite (chez les hommes et les femmes) ou une vaginite et une cervicite (chez les femmes).
M. genitalium est une cause d'urétrite plus fréquente dans la plupart des milieux que N. gonorrhoeae, bien qu'elle soit moins fréquente que C. trachomatis. Elle est responsable d'environ 30 % des infections récurrentes ou persistantes, de 20 à 25 % des cas d'UGN non chlamydiaux et de 15 % à 20 % des cas d'UGN. M. genitalium se fixe aux cellules épithéliales et présente d'importantes variations antigéniques qui l'aident à échapper aux réponses immunitaires de l'hôte. Il contient des protéines membranaires associées aux lipides qui sont impliquées dans l'inflammation.
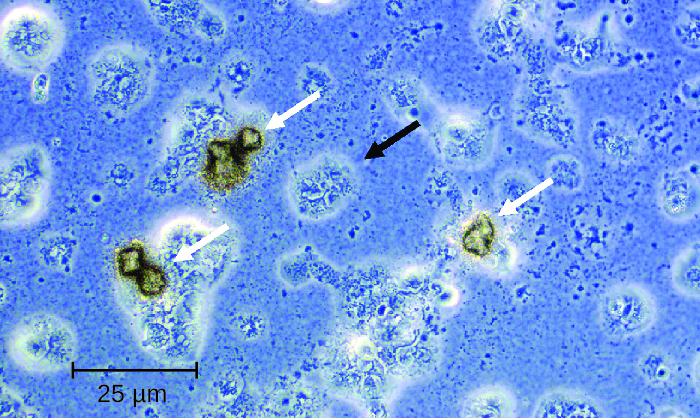
Plusieurs facteurs de virulence possibles ont été impliqués dans la pathogenèse de U. urealyticum (Figure\(\PageIndex{3}\)). Il s'agit notamment des protéines de l'ureaplasma phospholipase A, de la phospholipase C, de l'antigène à bandes multiples (MBA), de l'uréase et de l'immunoglobuline α protéase. Les phospholipases sont des facteurs de virulence qui endommagent la membrane cytoplasmique des cellules cibles. L'immunoglobuline α protéase constitue une défense importante contre les anticorps. Il peut générer du peroxyde d'hydrogène, qui peut nuire aux membranes des cellules hôtes en produisant des espèces réactives de l'oxygène.
Les traitements diffèrent pour l'urétrite gonorrhéique et non gonococcique. Cependant, N. gonorrhoeae et C. trachomatis sont souvent présents simultanément, ce qui constitue un élément important du traitement. Le NGU est le plus souvent traité à l'aide de tétracyclines (comme la doxycycline) et d'azithromycine ; l'érythromycine est une alternative. Les tétracyclines et les fluoroquinolones sont le plus souvent utilisées pour traiter U. urealyticum, mais la résistance aux tétracyclines constitue un problème croissant. 3 Bien que les tétracyclines aient été le traitement de choix pour M. hominis, l'augmentation de la résistance signifie que d'autres options doivent être utilisées. La clindamycine et les fluoroquinolones sont des alternatives. M. genitalium est généralement sensible à la doxycycline, à l'azithromycine et à la moxifloxacine. Comme les autres mycoplasmes, M. genitalium ne possède pas de paroi cellulaire et, par conséquent, les β-lactamines (y compris les pénicillines et les céphalosporines) ne sont pas des traitements efficaces.
Exercice\(\PageIndex{3}\)
- Quelles sont les trois causes les plus fréquentes d'urétrite ?
- Quels sont les trois membres du microbiote normal qui peuvent provoquer une urétrite ?
Infections bactériennes des voies urinaires
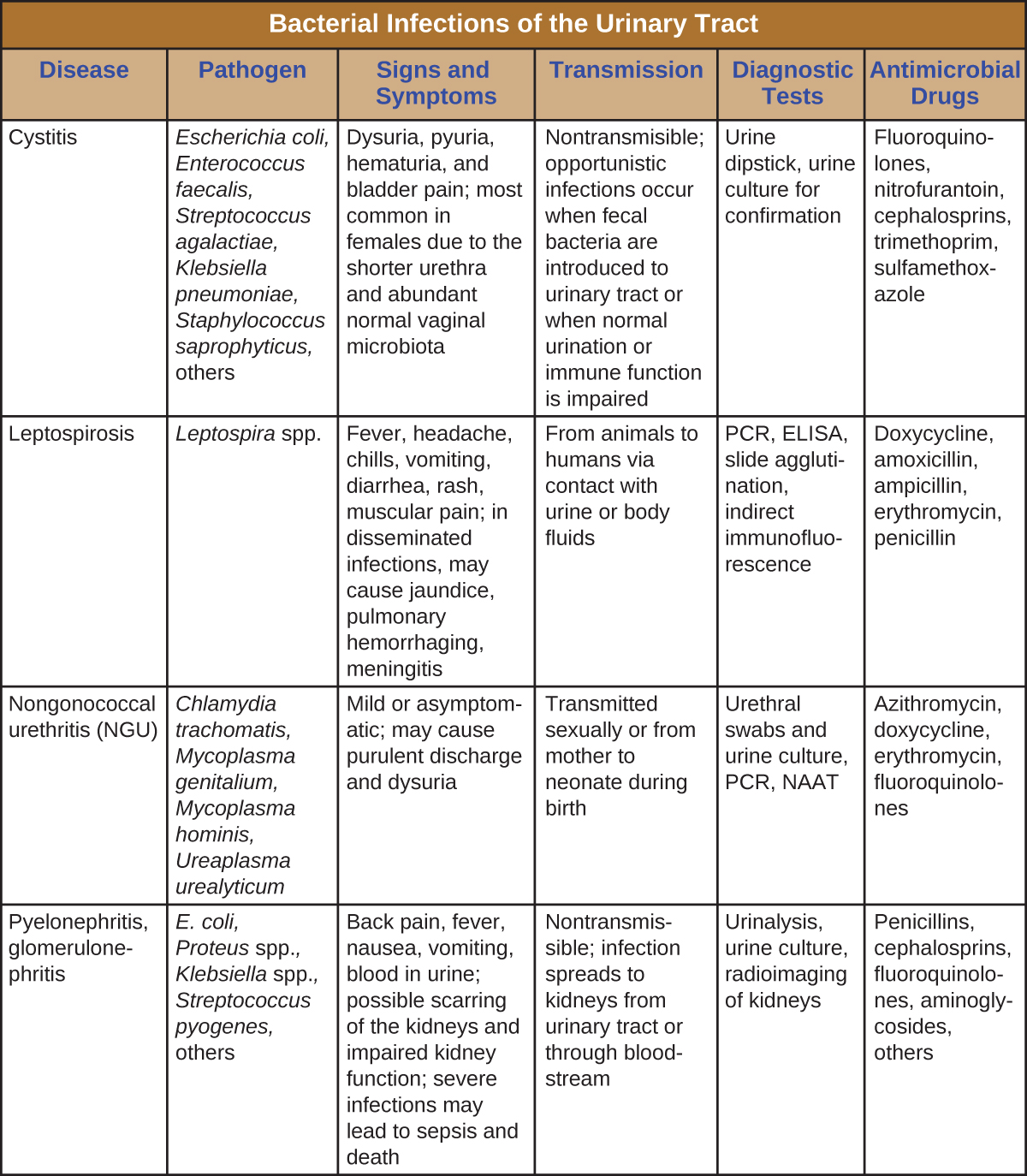
Les infections des voies urinaires peuvent provoquer une inflammation de l'urètre (urétrite), de la vessie (cystite) et des reins (pyélonéphrite) et peuvent parfois se propager à d'autres systèmes de l'organisme par la circulation sanguine. La\(\PageIndex{4}\) figure montre les caractéristiques les plus importantes des différents types d'infections urinaires.
Concepts clés et résumé
- La cystite bactérienne est souvent causée par des bactéries fécales telles que E. coli.
- La pyélonéphrite est une infection rénale grave qui est souvent causée par des bactéries qui se propagent à partir d'infections situées ailleurs dans les voies urinaires et qui peuvent entraîner des complications systémiques.
- La leptospirose est une infection bactérienne des reins qui peut être transmise par exposition à de l'urine animale infectée, en particulier dans de l'eau contaminée. Il est plus fréquent dans les climats tropicaux que dans les climats tempérés.
- L'urétrite non ongonococcique (UGN) est fréquemment causée par C. trachomatis, M. genitalium, Ureaplasma urealyticum et M. hominis.
- Le diagnostic et le traitement des infections urinaires bactériennes varient. L'analyse d'urine (par exemple, pour les taux d'estérase leucocytaire, les taux de nitrite, l'évaluation microscopique et la culture d'urine) est un élément important dans la plupart des cas. Des antibiotiques à large spectre sont généralement utilisés.
Notes
- 1 Tibor Fulop. « Pyélonéphrite aiguë » Medscape, 2015. http://emedicine.medscape.com/article/245559-overview.
- 2 centres pour le contrôle et la prévention des maladies. « Leptospirose ». 2015. http://www.cdc.gov/leptospirosis/health_care_workers.
- 3 Ken B. Waites. « Médicaments contre les infections à l'ureaplasma ». Medscape, 2015. emedicine.medscape.com/articl... 470-medication.


