学习目标
- 解释心理生理障碍的本质
- 描述免疫系统以及压力如何影响其功能
- 描述压力和情绪因素如何导致心血管疾病、哮喘和紧张性头痛的发展和恶化
在本节中,我们将讨论压力和疾病。 正如压力研究员罗伯特·萨波尔斯基(1998)所描述的那样,
“与压力相关的疾病之所以出现,主要是因为我们经常激活为应对急性人身紧急情况而进化的生理系统,但我们连续几个月开启它,担心抵押贷款、人际关系和晋升”。 (第 6 页)
如前所述,压力反应由协调但复杂的生理反应系统组成,可根据需要调用。 这些反应有时是有益的,因为它们使我们做好了应对潜在危险或威胁性局势的准备(例如,回想一下我们的老朋友,路上那只可怕的熊)。 但是,当生理反应持续存在时,健康就会受到影响,应对持续的压力时可能会发生这种情况。
心理生理障碍
如果构成压力反应的反应是慢性的,或者如果它们经常超过正常范围,它们可能会导致身体累积的磨损,就像整个夏天全速运行空调最终会对空调造成磨损一样。 例如,一个承受严重工作压力的人所经历的高血压最终可能会伤害他的心脏,为心脏病发作或心力衰竭奠定基础。 此外,暴露于高水平压力激素皮质醇的人可能因为免疫系统功能减弱而容易受到感染或疾病(McEwen,1998)。
链接到学习
30多年来,神经科学家罗伯特·萨波尔斯基和卡罗尔·希弗利对非人类灵长类动物的压力进行了广泛的研究。 两者都表明,社会等级制度中的地位可以预测压力、心理健康状况和疾病。 他们的研究揭示了压力如何导致被污名化或排斥的人的负面健康后果。 以下是两个以萨波尔斯基博士为主题的视频:一个是关于杀手级压力的视频,另一个是《国家地理》精彩的深度纪录片。
身体障碍或由压力和情绪因素引起或加剧症状的疾病称为心理生理障碍。 心理生理障碍的生理症状是真实的,它们可能由心理因素(因此是心理生理学中的心理和生理因素)产生或加剧。 下表14.3列出了经常遇到的心理生理障碍清单:
表 1 4.3 心理生理障碍的类型(改编自 Everly & Lating,2002 年)
| 心理生理障碍的类型 |
示例 |
| 心血管 |
高血压、冠心病 |
| 胃肠道 |
肠易激综合症 |
| 呼吸系统 |
哮喘、过敏 |
| 肌肉骨骼 |
腰痛、紧张性头痛 |
| 皮肤 |
青春痘、湿疹、牛皮癣 |
Friedman和Booth-Kewley(1987年)以统计学方式回顾了101项研究,以研究人格与疾病之间的联系。 他们提出存在容易患病的人格特征,包括抑郁、愤怒/敌意和焦虑。 事实上,一项针对61,000多名挪威人的研究将抑郁症确定为所有主要疾病相关死亡原因的危险因素(Mykletun等人,2007年)。 此外,神经症是一种反映焦虑、喜怒无常和悲伤的人格特质,已被确定为慢性健康问题和死亡的危险因素(Ploubidis & Grundy,2009)。
下面,我们将讨论两种众所周知的心理生理障碍:心血管疾病和哮喘。 但是,首先,有必要将注意力转向对免疫系统的讨论,免疫系统是压力和情绪因素导致疾病的主要途径之一。
日常联系:社会状态、压力和医疗保健
心理学家早就意识到,社会地位(例如财富、特权)与压力、健康和福祉密切相关。 导致社会地位较低的人面临高压力和健康状况不佳的一些因素包括缺乏控制和可预测性(例如失业率上升)和资源不平等(例如,获得医疗保健和其他社区资源的机会较少)(Marmot & Sapolsky,2014)。
在美国,与社会地位相关的资源不平等往往造成医疗保健方面的种族和性别差异。 例如,与其他群体相比,非裔美国妇女的急诊室就诊率和未满足的医疗保健需求最高,而且这种差距从2006年到2014年显著扩大(Manuel,2018)。 由于医疗保健专业人员的污名、缺乏理解和麻木不仁,女同性恋、男同性恋、双性恋和变性青年的护理质量往往很差(Hafeez、Zeshan、Tahir、Jahan和Naveed,2017年)。 美国政府 “2020年健康人民” 计划的目标之一是消除医疗保健中的性别和种族差异。 他们的交互式数据集提供了健康差异的最新快照:https://www.healthypeople.gov/2020/d...sparities-data。
压力与免疫系统
从某种意义上说,免疫系统是人体的监测系统。 它由各种结构、细胞和机制组成,用于保护人体免受可能伤害或损害人体组织和器官的毒素和微生物的入侵。 当免疫系统发挥应有作用时,它通过消除进入人体的细菌、病毒和其他异物来保持我们的健康和无疾病(Everly & Lating,2002)。
免疫系统错误
有时,免疫系统会错误地运作。 例如,有时候把你身体自身的健康细胞误认为是入侵者并反复攻击它们可能会出错。 发生这种情况时,据说该人患有自身免疫性疾病,几乎可以影响身体的任何部位。 自身免疫性疾病如何影响一个人取决于身体的哪个部位是靶向的。 例如,类风湿关节炎是一种影响关节的自身免疫性疾病,会导致关节疼痛、僵硬和功能丧失。 系统性红斑狼疮是一种影响皮肤的自身免疫性疾病,可导致皮疹和皮肤肿胀。 格雷夫氏病是一种影响甲状腺的自身免疫性疾病,可导致疲劳、体重增加和肌肉酸痛(国家关节炎、肌肉骨骼和皮肤病研究所 [NIAMS],2012)。
此外,免疫系统有时可能会崩溃,无法发挥作用。 这种情况被称为免疫抑制,即免疫系统的有效性降低。 当人们出现免疫抑制时,他们就会容易受到任意数量的感染、疾病和疾病的影响。 例如,获得性免疫缺陷综合症(AIDS)是一种由人类免疫缺陷病毒(HIV)引起的严重而致命的疾病,它感染和破坏产生抗体的细胞,从而极大地削弱免疫系统,从而使人容易受到许多机会主义的侵害感染(鲍威尔,1996 年)。
压力源和免疫功能
三十多年来,压力和负面情绪状态是否会影响免疫功能的问题一直吸引着研究人员,而当时的发现极大地改变了健康心理学的面貌(Kiecolt-Glaser,2009)。 心理神经免疫学是研究压力等心理因素如何影响免疫系统和免疫功能的领域。 心理神经免疫学一词最早出现在1981年,当时它作为一本书的标题出现,该书回顾了大脑、内分泌系统和免疫系统之间关联的现有证据(Zacharie,2009)。 在很大程度上,该领域源于发现中枢神经系统和免疫系统之间存在联系。
大脑与免疫系统之间存在联系的一些最有说服力的证据来自研究,在这些研究中,研究人员证明动物的免疫反应可能受经典条件影响(Everly & Lating,2002)。 例如,Ader和Cohen(1975)将调味水(条件刺激)与免疫抑制药物(无条件刺激)的呈现配对,导致疾病(无条件反应)。 毫不奇怪,暴露于这种配对的老鼠对调味水产生了有条件的厌恶。 但是,水本身的味道后来产生了免疫抑制(一种条件性反应),这表明免疫系统本身已经过调节。 多年来的许多后续研究进一步表明,动物和人类的免疫反应都可能受到传统的调节(Ader & Cohen,2001)。 因此,如果传统条件可以改变免疫力,那么其他心理因素也应该能够改变免疫力。
涉及成千上万参与者的数百项研究测试了多种短暂和慢性压力源及其对免疫系统的影响(例如,公开演讲、医学院考试、失业、婚姻不和、离婚、配偶死亡、倦怠和工作压力、照顾亲属患有阿尔茨海默氏病,并暴露于南极洲的恶劣气候)。 已经反复证明,许多压力源与免疫功能差或减弱有关(Glaser & Kiecolt-Glaser,2005 年;Kiecolt-Glaser、McGuire、Robles 和 Glaser,2002 年;Segerstrom & Miller,2004 年)。
在评估这些发现时,重要的是要记住,大脑和免疫系统之间存在明显的生理联系。 例如,交感神经系统支配胸腺、骨髓、脾脏甚至淋巴结等免疫器官(Maier、Watkins 和 Fleshner,1994 年)。 此外,我们之前注意到,下丘脑-垂体-肾上腺(HPA)轴激活期间释放的压力激素会对免疫功能产生不利影响。 他们做到这一点的一种方法是抑制淋巴细胞的产生,淋巴细胞是在体液中循环的白细胞,对免疫反应很重要(Everly & Lating,2002)。
证明压力与免疫功能受损之间联系的一些更引人注目的例子涉及志愿者接触病毒的研究。 这项研究背后的理由是,由于压力会削弱免疫系统,与压力较小的人相比,压力水平高的人应该更容易患病。 在使用这种方法进行的一项令人难忘的实验中,研究人员就最近的压力经历采访了\(276\)健康的志愿者(Cohen等人,1998年)。 访谈结束后,这些参与者获得了含有感冒病毒的滴鼻剂(如果你想知道为什么有人想参加他们接受这种治疗的研究,参与者的麻烦将获得800美元的报酬)。 在稍后检查时,报告经历过慢性压力源超过一个月(尤其是工作或人际关系方面遇到的困难)的参与者比没有报告慢性压力源的参与者患感冒的可能性要高得多(见下图)。
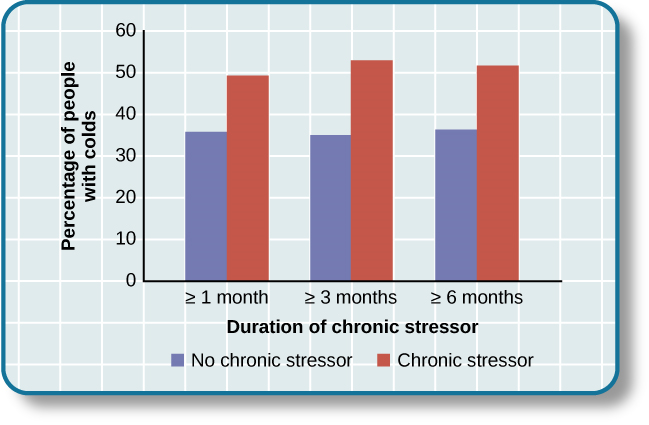 图 14.15 该图显示了在报告经历了至少一个月、三个月和六个月的慢性压力后(改编自 Cohen 等人,1998 年)后患上感冒的参与者的百分比。
图 14.15 该图显示了在报告经历了至少一个月、三个月和六个月的慢性压力后(改编自 Cohen 等人,1998 年)后患上感冒的参与者的百分比。
在另一项研究中,年龄较大的志愿者接种了流感病毒疫苗。 与对照组相比,那些正在照顾患有阿尔茨海默氏病的配偶(因此处于慢性压力之下)的人在接种疫苗后表现出较差的抗体反应(Kiecolt-Glaser、Gravenstein、Malarkey和Sheridan,1996年)。
其他研究表明,压力会损害对伤口修复至关重要的免疫反应,从而减缓伤口愈合(Glaser & Kiecolt-Glaser,2005)。 例如,在一项研究中,前臂出现皮肤水泡。 报告压力较高的受试者产生的伤口愈合所需的免疫蛋白水平较低(Glaser等人,1999年)。 因此,可以这么说,压力与其说是杀死骑士的剑;相反,打破骑士盾牌的是剑,而你的免疫系统就是那个盾牌。
深入挖掘:压力与衰老:端粒的故事
你有没有想过为什么压力很大的人似乎常常对他们不屑一顾? 2004年的一项开创性研究表明,原因是因为压力实际上可以加速衰老的细胞生物学。
压力似乎可以缩短端粒,端粒是保护染色体末端的DNA片段。 端粒缩短可以抑制或阻断细胞分裂,包括新细胞的生长和增殖,从而导致更快的衰老(Sapolsky,2004)。 在这项研究中,研究人员将慢性病孩子的母亲的白细胞中的端粒长度与健康孩子的母亲的端粒长度进行了比较(Epel 等人,2004)。 预计患有慢性病孩子的母亲比健康孩子的母亲承受的压力更大。 母亲照顾生病孩子的时间越长,端粒越短(护理年限与端粒长度之间的相关性为\(r = -0.40\))。 此外,较高的感知压力水平与端粒大小呈负相关(\(r = -0.31\))。 这些研究人员还发现,与压力最小的母亲相比,压力最大的母亲的平均端粒长度与比平均年龄大\(9-17\)几岁的人的平均端粒长度相似。
此后,许多其他研究继续发现压力与端粒侵蚀之间存在关联(Blackburn & Epel,2012)。 一些研究甚至表明,压力可能在儿童时期甚至在孩子出生之前就开始侵蚀端粒。 例如,一项研究发现,儿童时期遭受暴力(例如孕产妇家庭暴力、欺凌受害和身体虐待)会加速端粒的侵蚀\(10\)(Shalev等人,2013年)。\(5\) 另一项研究报告称,母亲在怀孕期间承受过严重压力的年轻人的端粒比母亲无压力且平稳的怀孕的年轻人短(Entringer等人,2011年)。 此外,儿童压力对端粒的腐蚀作用可以延伸到成年后期。 在一项针对超过年龄的\(4,000\)英国女性的调查中\(41-80\),童年时期的不良经历(例如身体虐待、被送出家门和父母离婚)与端粒长度缩短有关(Surtees 等人,2010 年),端粒大小随着经历逆境的增加而减少增加(见下文图14.16)。
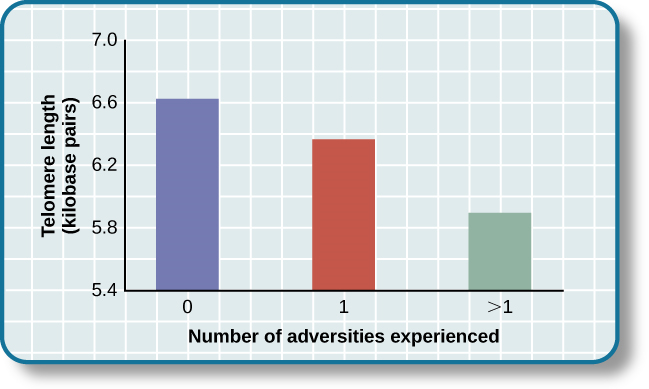 图 14.16 在儿童时期遭受更多创伤的成年人中,端粒较短(改编自 Blackburn & Epel,2012 年)。
图 14.16 在儿童时期遭受更多创伤的成年人中,端粒较短(改编自 Blackburn & Epel,2012 年)。
目前正在努力剖析将短端粒与压力和疾病联系起来的精确细胞和生理机制。 目前,端粒再次提醒我们,压力,尤其是在生命的早期,对我们健康的危害可能与吸烟或快餐一样有害(Blackburn & Epel,2012)。
心血管疾病
心血管系统由心脏和血液循环系统组成。 多年来,涉及心血管系统的疾病(称为心血管疾病)一直是心理生理障碍研究的主要焦点,因为心血管系统在压力反应中占据中心地位(Everly & Lating,2002)。 心脏病就是这样一种疾病。 在美国,心脏病每年造成大约三分之一的死亡,它是发达国家的主要死因(美国疾病控制与预防中心 [CDC],2011;Shapiro,2005)。
心脏病的症状因心脏病的具体类型而有所不同,但它们通常涉及心绞痛,即心脏血液不足时发生的胸痛或不适(妇女健康办公室,2009)。 疼痛通常感觉像胸部被压迫或挤压;胸部有灼热感和呼吸急促也很常见。 这种疼痛和不适会扩散到手臂、颈部、下巴、腹部(如恶心)和背部(美国心脏协会 [AHA],2012a)(见下图14.17)。
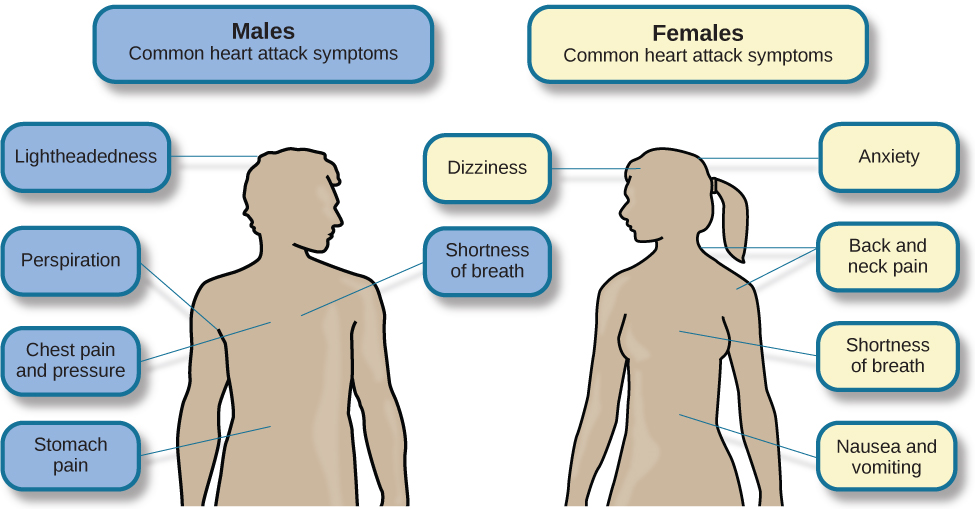 图 14.17 男性和女性经常出现不同的心脏病发作症状。
图 14.17 男性和女性经常出现不同的心脏病发作症状。
心脏病的主要危险因素是高血压,即高血压。 高血压迫使人的心脏用力跳动,从而给心脏带来更多的身体压力。 如果不加以控制,高血压会导致心脏病发作、中风或心力衰竭;还可能导致肾衰竭和失明。 高血压是一种严重的心血管疾病,有时被称为沉默杀手,因为它没有症状——患有高血压的人甚至可能没有意识到(AHA,2012b)。
已经确定了许多导致心血管疾病的危险因素。 这些风险因素包括老龄化、收入、教育和就业状况等社会决定因素,以及行为风险因素,包括不健康饮食、吸烟、缺乏运动和过量饮酒;肥胖和糖尿病是其他危险因素(世界卫生组织 [谁],2013)。
在过去的几十年中,人们对压力和其他心理因素在心血管健康中的重要性的认识和认识要高得多(Nusair、al-Dadah和Kumar,2012年)。 事实上,暴露于各种压力源也与心血管问题有关;就高血压而言,其中一些压力源包括工作压力(Trudel、Brisson 和 Milot,2010 年)、自然灾害(斋藤、金、前川、池田和横山,1997 年)、婚姻冲突(Nealey-Moore、Smith、Uchino、Hawkins 和 Olson-Cerny,2007 年),以及家中暴露于高交通噪音水平(de Kluizenaar、Gansevoort、Miedema 和 de Jong,2007 年)。 感知到的歧视似乎与非裔美国人的高血压有关(Sims等人,2012年)。 此外,基于实验室的压力任务,例如在时间压力下进行心算、将手浸入冰水中(称为冷压试验)、镜像追踪和公开演讲,都被证明会升高血压(Phillips,2011)。
你是 A 型还是 B 型?
有时候,研究思想和理论来自看似微不足道的观察。 20 世纪 50 年代,心脏病专家迈耶·弗里德曼正在看他的候诊室家具,其中包括带扶手的软垫椅子。 弗里德曼决定重新装修这些椅子。 当负责装修家具的人来到办公室工作时,他评论了椅子是如何以独特的方式佩戴的 —— 靠垫的前缘和扶手的前尖都磨损了。 心脏病患者似乎在敲打或挤压扶手的前部,实际上是坐在座位边缘(Friedman & Rosenman,1974 年)。 心脏病患者与其他类型的患者有什么不同吗? 如果是这样,怎么办?
在研究了这个问题之后,弗里德曼和他的同事雷·罗森曼开始明白,容易患心脏病的人的思维、感受和行为往往与不容易患心脏病的人不同。 这些人往往是精力充沛的工作狂,他们全神贯注于截止日期,似乎总是很着急。 根据弗里德曼和罗森曼的说法,这些人表现出A 型行为模式;比较放松和悠闲的人被描述为 B型(见图14.18)。 在A型和B型样本中,弗里德曼和罗森曼惊讶地发现,A型心脏病的发病率是B型的七倍多(弗里德曼和罗森曼,1959年)。
 图 14.18 (a) A 型人群的特征是强烈的动力,(b) 而 B 型人群的特征是悠闲和放松。 (来源 a:格雷格·埃尔南德斯对作品的修改;来源 b:艾尔弗特·巴恩斯对作品的修改)
图 14.18 (a) A 型人群的特征是强烈的动力,(b) 而 B 型人群的特征是悠闲和放松。 (来源 a:格雷格·埃尔南德斯对作品的修改;来源 b:艾尔弗特·巴恩斯对作品的修改)
A型模式的主要组成部分包括为在越来越少的时间内取得越来越多的成就而进行的积极而长期的斗争(Friedman & Rosenman,1974)。 A 型模式的具体特征包括过度的竞争动力、长期的时间紧迫感、不耐烦以及对他人(尤其是那些阻碍他人前进的人)的敌意。
表现出 A 型行为模式的人的一个例子是 Jeffrey。 即使在小时候,杰弗里也很紧张和有动力。 他在学校表现出色,曾是游泳队的队长,并以优异的成绩毕业于常春藤盟校。 Jeffrey 似乎永远无法放松;即使在周末,他也总是在做某件事。 但是,杰弗里似乎总是觉得一天中好像没有足够的时间来完成他认为应该做的一切。 他自愿在工作中承担额外的任务,经常把工作带回家;他经常在深夜生气地上床睡觉,因为他觉得自己做得还不够。 Jeffrey 与同事交往很快;在与那些他觉得工作太慢或工作不符合他标准的同事打交道时,他常常会变得非常激动。 在工作中断时,他通常会以敌意做出反应。 由于缺少与家人在一起的时间,他在婚姻中遇到了问题。 杰弗里在上下班途中遇到交通拥堵时,不停地敲打喇叭,向其他司机大声发誓。 杰弗里52岁时,他第一次心脏病发作。
到20世纪70年代,大多数执业心脏病专家认为A型行为模式是心脏病的重要危险因素(Friedman,1977)。 事实上,许多早期的纵向研究表明,A型行为模式与后来的心脏病发展之间存在联系(Rosenman等人,1975年;Haynes、Feinleib和Kannel,1980年)。
但是,随后对A型与心脏病之间关系的研究未能复制这些先前的发现(Glassman,2007;Myrtek,2001)。 由于A型理论没有像他们希望的那样成功,研究人员将注意力转移到确定A型的特定要素是否可以预测心脏病上。
大量研究清楚地表明,A型行为模式的愤怒/敌意层面可能是心脏病发展的最重要因素之一。 这种关系最初是在上面提到的Haynes等人(1980年)的研究中描述的:人们发现,抑制敌意会大大增加男性和女性患心脏病的风险。 此外,一项针对\(1,000\)男性医学生的调查持续了好\(32\)\(48\)几年。 在研究开始时,这些男性完成了一份问卷,评估了他们对压力的反应;有些人表示他们的反应非常愤怒,而另一些人则表示他们的愤怒程度较低。 几十年后,研究人员发现,那些早些时候表示愤怒程度最高的人心脏病发作的可能性是那些表示愤怒程度较低的人的6倍以上\(55\),而他们在同龄之前患心脏病的可能性要高出两\(3.5\)倍(Chang,Ford、Meoni、Wang 和 Klag,2002 年)。 从健康的角度来看,成为一个愤怒的年轻人显然是不值得的。
Chida和Steptoe(2009年)在回顾和统计总结了1983年至2006年的\(35\)研究后得出结论,大部分证据表明,愤怒和敌意构成了健康人和已经健康的人心血管不良结局的严重长期危险因素患有心脏病。 愤怒和敌对情绪可能导致心血管疾病的原因之一是,这种情绪会造成社交压力,主要表现为与他人的敌对社交接触。 然后,这种菌株可以为敌对个体促进疾病的心血管反应奠定基础(Vella、Kamarck、Flory 和 Manuck,2012 年)。 在这种交易模式中,敌意和社会压力形成了一个循环(见下图)。
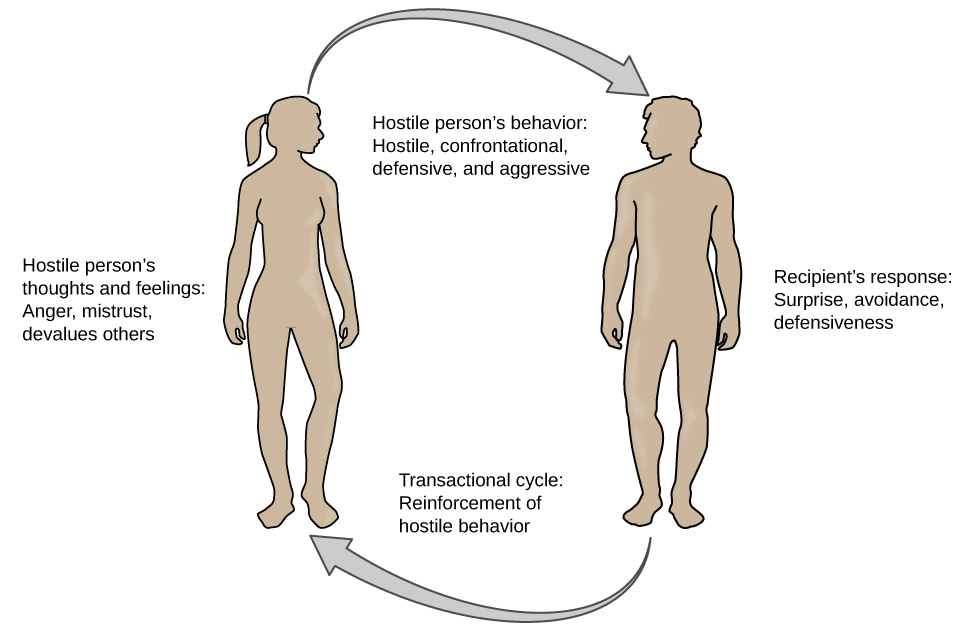 图 14.19 根据预测社交互动的敌意交易模型(Vella 等人,2012 年),敌对者的思想和感情会促进对他人的敌对行为,这反过来又强化了他人的互补反应,从而加剧了个人的敌意倾向并加剧了这种关系的周期性。
图 14.19 根据预测社交互动的敌意交易模型(Vella 等人,2012 年),敌对者的思想和感情会促进对他人的敌对行为,这反过来又强化了他人的互补反应,从而加剧了个人的敌意倾向并加剧了这种关系的周期性。
例如,假设凯特琳有一种敌对的态度;她对他人持愤世嫉俗、不信任的态度,经常认为别人会抓住她。 她对别人非常防御,即使是她认识多年的人,而且她一直在寻找迹象表明其他人要么不尊重她,要么贬低她。 每天早上下班前的洗澡时,她经常在心理上排练自己会对那些说过或做过激怒她的事情的人说的话,比如发表与自己意识形态背道而驰的政治声明。 当凯特琳经历这些心理排练时,她经常笑着想着对那天会激怒她的人进行报复。
在社交上,她具有对抗性,倾向于对人使用苛刻的语气,这通常会导致非常不愉快,有时甚至是争论性的社交互动。 正如你可能想象的那样,凯特琳在其他人中并不特别受欢迎,包括同事、邻居,甚至是她自己的家庭成员。 他们要么不惜一切代价避开她,要么回击她,这使凯特琳变得更加愤世嫉俗和不信任,使她的性格更加敌对。 凯特琳的敌意——通过她自己的行为——创造了一个敌对的环境,周期性地使她变得更加敌对和愤怒,从而有可能为心血管问题奠定基础。
除了愤怒和敌意,许多其他负面情绪状态也与心脏病有关,包括负面情感和抑郁(Suls & Bunde,2005)。 负面情感是一种倾向于经历痛苦的情绪状态,包括愤怒、蔑视、厌恶、内疚、恐惧和紧张(Watson、Clark 和 Tellegen,1988 年)。 它与高血压和心脏病的发展有关。 例如,在一项研究中,对\(3,000\)最初健康的参与者进行了纵向追踪,长达\(22\)数年。 与负面情感水平较低的人相比,在研究开始时负面情绪水平较高的人在随后的几年中患上和接受高血压治疗的可能性要高得多(Jonas和Lando,2000年)。 此外,一项针对平均跟踪多\(12.5\)年的伦敦\(10,000\)中年以上公务员的研究表明,那些早些时候在阴性情感测试中得分居前三分之一的公务员\(32\%\)更有可能患心脏病、心脏病发作或心绞痛在过去的一段时间里,比得分最低的三分之一(Nabi、Kivimaki、De Vogli、Marmot 和 Singh-Manoux,2008 年)的得分要高出几年。 因此,负面情感似乎是心血管疾病发展的潜在重要危险因素。
抑郁与心脏
几个世纪以来,诗人和民间传说一直断言情绪与心灵之间存在联系(Glassman & Shapiro,1998 年)。 毫无疑问,你熟悉在令人失望或令人沮丧的事件之后心碎的概念,并且在歌曲、电影和文学作品中都遇到了这个概念。
也许第一个认识到抑郁症与心脏病之间联系的人是本杰明·马尔茨伯格(Benjamin Malzberg)(1937年),他发现住院的忧郁症(抑郁症的古老术语)患者的死亡率是住院患者的六倍人口。 1970年代末的一项经典研究调查了丹麦的\(8,000\)躁狂抑郁症患者,发现与丹麦普通人群相比,这些患者的心脏病死亡人数几乎\(50\%\)增加(Weeke,1979)。 到20世纪90年代初,越来越多的证据表明,长期随访的抑郁症患者患心脏病和心脏死亡的风险增加(Glassman,2007)。 在一项针对\(700\)丹麦居民的调查中,抑郁症评分最高的人比抑郁症评分较低的人\(71\%\)更有可能心脏病发作(Barefoot & Schroll,1996)。 图 14.20 显示了男性和女性心脏病发作风险的变化情况。
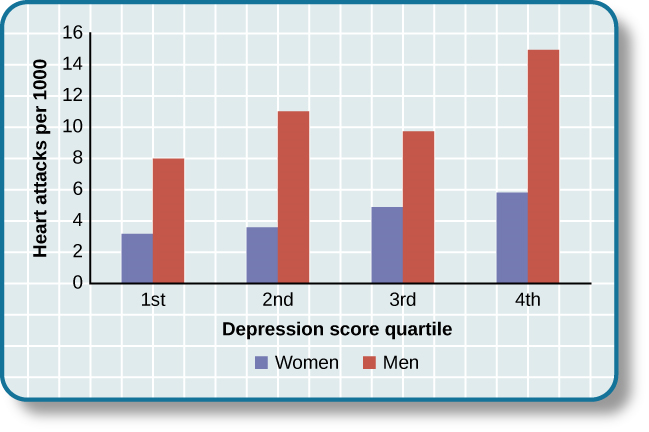 图 14.20 该图显示了按抑郁分数四分位数划分的男性和女性心脏病发作发生率(改编自 Barefoot & Schroll,1996 年)。
图 14.20 该图显示了按抑郁分数四分位数划分的男性和女性心脏病发作发生率(改编自 Barefoot & Schroll,1996 年)。
经过二十多年的研究,现在很明显存在一种关系:心脏病患者的抑郁症比普通人群多,抑郁症患者比没有抑郁症的人更有可能最终患上心脏病并经历更高的死亡率(Hare、Toukhsati、Johansson 和 Jaarsma,2013);抑郁症越严重,风险就越高(Glassman,2007 年)。 请考虑以下几点:
- 在一项研究中,抑郁症患者的心血管疾病死亡率要高得多;抑郁的男性\(50\%\)更有可能死于心血管疾病,抑郁症女性\(70\%\)更有可能死于心血管问题(Ösby、Brandt、Correia、Ekbom和Sparén,2001)。
- 一项涉及最初健康个体的\(10\)纵向研究的统计综述表明,平均而言,抑郁症状较高的人比症状较少的人患心脏病的风险更\(64\%\)大(Wulsin & Singal,2003)。
- 一项针对\(63,000\)注册过多的护士的研究发现,研究开始时症状较为抑郁的护士\(49\%\)更有可能\(12\)在一年内患上致命的心脏病(Whang等人,2009年)。
美国心脏协会充分意识到抑郁症在心血管疾病中的既定重要性,几年前建议对所有心脏病患者进行常规抑郁筛查(Lichtman等人,2008年)。 最近,他们建议将抑郁症列为心脏病患者的危险因素(AHA,2014)。
尽管抑郁症可能导致心脏病的确切机制尚未得到充分澄清,但最近一项调查早期生活中这种联系的调查揭示了一些线索。 在一项正在进行的儿童抑郁症研究中,在儿童时期被诊断出患有抑郁症的青少年比没有得到这种诊断的青少年更容易肥胖、吸烟和身体不活跃(Rottenberg等人,2014年)。 这项研究的一个含义是,抑郁症,尤其是发生在生命早期的抑郁症,可能会增加过不健康生活方式的可能性,从而使人们容易出现不利的心血管疾病风险状况。
重要的是要指出,抑郁症可能只是增加心脏病风险的情感难题的一部分,长期经历几种负面情绪状态可能尤其重要。 对越战退伍军人的纵向调查发现,抑郁、焦虑、敌意和特质愤怒都独立预测了心脏病的发作(Boyle、Michalek 和 Suarez,2006)。 但是,当所有这些负面心理属性合并为一个单一变量时,这个新变量(研究人员称之为心理风险因素)比任何个体变量都更能预测心脏病。 因此,与其研究孤立的心理风险因素的预测能力,不如研究综合和更普遍的负面情绪和心理特征对心血管疾病发展的影响,对于未来的研究人员来说似乎至关重要。
哮喘
哮喘是一种慢性和严重的疾病,在这种疾病中,呼吸系统的气道被阻塞,导致从肺部排出空气非常困难。 气道阻塞是由气道发炎(导致气道壁增厚)和气道周围肌肉收紧导致气道变窄引起的(见图 14.21)(美国肺协会,2010 年)。 由于呼吸道受阻,哮喘患者有时会呼吸非常困难,并且会反复出现喘息、胸闷、呼吸急促和咳嗽,后者主要发生在早晚之间(CDC,2006)。
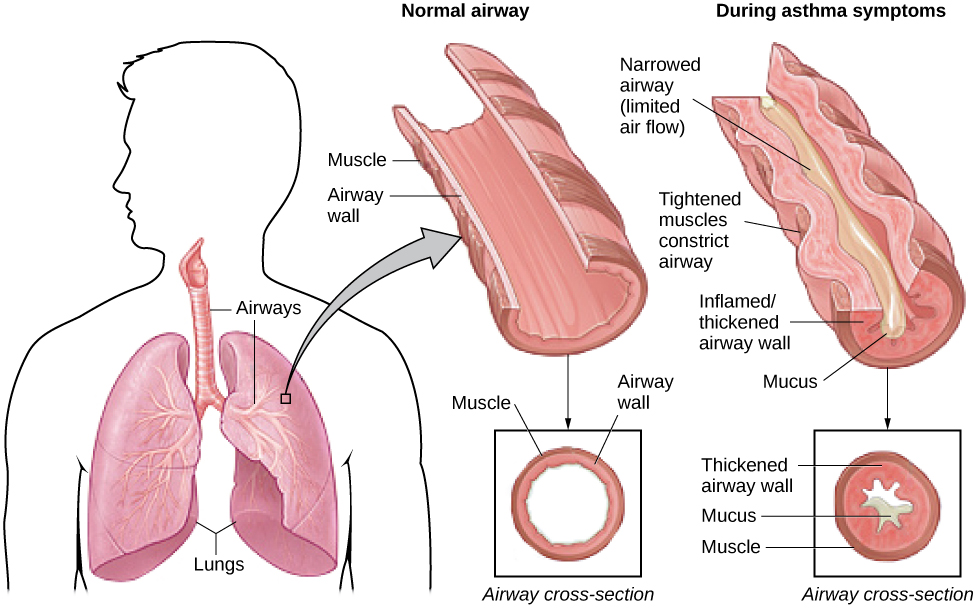 图 14.21 在哮喘中,呼吸道发炎并变窄。
图 14.21 在哮喘中,呼吸道发炎并变窄。
根据美国疾病控制与预防中心(CDC)的数据,每年大约\(4,000\)有人死于哮喘相关原因,而哮喘是每年另一起\(7,000\)死亡的促成因素(CDC,2013a)。 美国疾病预防控制中心透露,哮喘影响了\(18.7\)数百万美国成年人,在教育和收入水平较低的人群中更为常见(CDC,2013b)。 特别令人担忧的是,哮喘呈上升趋势,哮喘发病率在2000年\(157\%\)至2010年之间有所上升(疾病预防控制中心,2013年b)。
哮喘发作是哮喘患者出现各种症状的急性发作。 哮喘恶化通常由环境因素引发,例如空气污染、过敏原(例如花粉、霉菌和宠物毛发)、香烟烟雾、气道感染、冷空气或体温突然变化以及运动(CDC,2013b)。
心理因素似乎在哮喘中起着重要作用(Wright、Rodriguez 和 Cohen,1998 年),尽管有些人认为心理因素仅在一部分哮喘患者中起着潜在的诱因(丽思、斯蒂普托、鲍勃、哈里斯和爱德华兹,2006年)。 多年来的许多研究表明,一些哮喘患者如果预计会出现类似哮喘的症状,例如呼吸他们(错误地)认为会导致气道阻塞的惰性物质时,就会出现类似哮喘的症状(Sodergren & Hyland,1999)。 由于压力和情绪直接影响免疫和呼吸功能,心理因素可能是哮喘恶化的最常见诱因之一(Trueba & Ritz,2013)。
哮喘患者往往会报告并表现出高度的负面情绪,例如焦虑,而哮喘发作与情绪高涨时期有关(Lehrer、Isenberg 和 Hochron,1993 年)。 此外,已发现在实验室任务和日常生活中出现的高度情绪困扰会对气道功能产生负面影响,并可能在哮喘患者中产生类似哮喘的症状(von Leupoldt、Ehnes 和 Dahme,2006)。 在一项调查中,患有哮喘\(20\)的成年人佩戴了预编程的手表,这表明他们呼吸到测量气道功能的便携式设备中。 结果表明,较高的负面情绪和压力水平与气道阻塞和自我报告的哮喘症状增加有关(Smyth、Soefer、Hurewitz、Kliment 和 Stone,1999 年)。 此外,D'Amato、Liccardi、Cecchi、Pellegrino和D'Amato(2010)描述了一个案例研究,该男子患有哮喘的18岁男子,他的女友与他分手,使他处于抑郁状态。 她还在Facebook上与他解除了好友关系,同时与其他年轻男性交朋友。 最终,这位年轻人得以再次与她 “交朋友”,并可以通过Facebook监视她的活动。 随后,每当他登录并访问她的个人资料时,他都会出现哮喘症状。 当他后来辞职不再使用Facebook时,哮喘发作停止了。 这个案例表明,Facebook和其他形式的社交媒体的使用可能是新的压力源——它可能是哮喘发作的触发因素,尤其是在抑郁的哮喘患者中。
在整个生命周期中,暴露于压力经历,尤其是那些涉及父母或人际冲突的经历,都与哮喘的发展有关。 一项针对\(145\)儿童的纵向研究发现,出生后第一年的养育困难会增加孩子患哮喘的机会\(107\%\)(Klinnert等人,2001年)。 此外,一项针对\(10,000\)芬兰大学生的横断面研究发现,父母或个人冲突的高发生率(例如父母离婚、与配偶分居或其他长期关系中的严重冲突)增加了哮喘发作的风险(Kilpeläinen、Koskenvuo、Helenius 和Terho,2002)。 此外,一项针对20世纪90年代初和十年后再次接受采访的\(4,000\)中年以上男性的研究发现,在研究期间,中断重要的生活伴侣关系(例如离婚或断绝与父母的关系)会增加患哮喘的风险(\(124\%\)Loerbroks、Apfelbacher、Thayer、Debling 和 Stürmer,2009 年)。
紧张性头痛
头痛是指头部和颈部任何地方的持续疼痛。 偏头痛是一种头痛,被认为是由血管肿胀和血流量增加引起的(McIntosh,2013)。 偏头痛的特征是头部一侧或两侧剧烈疼痛、胃部不适和视力障碍。 女性比男性更频繁地经历这些疾病(美国神经病学会,2014)。 紧张性头痛是由面部和颈部肌肉收紧/拉紧引发的;它们是最常见的头痛,占全球所有头痛\(42\%\)的差不多(Stovner 等人,2007 年)。 在美国,每年有超过三分之一的人口患有紧张性头痛,其中的人口患有慢性紧张性头痛(Schwartz、Stewart、Simon和Lipton,1998年)。\(2-3\%\)
导致紧张性头痛的因素有很多,包括睡眠不足、不吃饭、眼睛疲劳、过度劳累、姿势不佳引起的肌肉紧张和压力(MedicineNet,2013)。 尽管压力导致紧张性头痛的确切机制尚不确定,但事实证明,压力会增加对疼痛的敏感性(Caceres & Burns,1997;Logan 等人,2001)。 总的来说,与非患者相比,紧张性头痛患者的疼痛阈值更低,对疼痛的敏感性更高(Ukestad & Wittrock,1996),他们报告说,面对压力源时主观压力更大(Myers、Wittrock 和 Foreman,1998 年)。 因此,压力可能会增加紧张性头痛患者对已经敏感的疼痛途径的疼痛敏感性,从而导致紧张性头痛(Cathcart、Petkov和Pritchard,2008)。









