21.3: الوقاية والعلاج من الالتهابات الفيروسية
- Page ID
- 196689
المهارات اللازمة للتطوير
- تحديد الأمراض الفيروسية الرئيسية التي تؤثر على البشر
- قارن اللقاحات والأدوية المضادة للفيروسات كنهج طبية للفيروسات
تسبب الفيروسات مجموعة متنوعة من الأمراض في الحيوانات، بما في ذلك البشر، تتراوح من نزلات البرد إلى الأمراض القاتلة المحتملة مثل التهاب السحايا (الشكل\(\PageIndex{1}\)). يمكن علاج هذه الأمراض عن طريق الأدوية المضادة للفيروسات أو اللقاحات، ولكن بعض الفيروسات، مثل فيروس نقص المناعة البشرية، قادرة على تجنب الاستجابة المناعية والتحول لتصبح مقاومة للأدوية المضادة للفيروسات.
لقاحات للوقاية
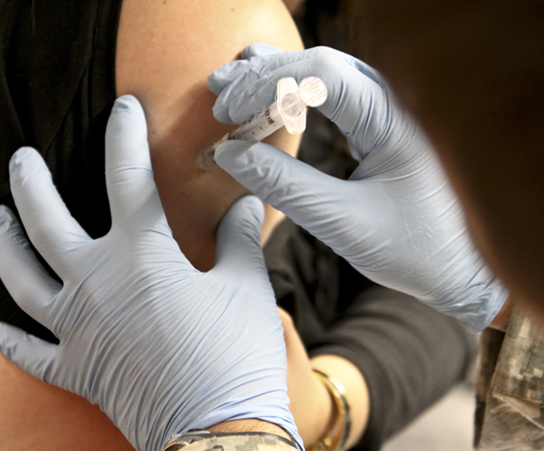
في حين أن لدينا عددًا محدودًا من الأدوية الفعالة المضادة للفيروسات، مثل تلك المستخدمة لعلاج فيروس نقص المناعة البشرية والإنفلونزا، فإن الطريقة الأساسية للسيطرة على المرض الفيروسي هي التطعيم، والذي يهدف إلى منع تفشي المرض من خلال بناء المناعة ضد فيروس أو عائلة فيروسات (الشكل\(\PageIndex{1}\)). يمكن تحضير اللقاحات باستخدام الفيروسات الحية أو الفيروسات القاتلة أو الوحدات الفرعية الجزيئية للفيروس. إن اللقاحات الفيروسية القاتلة وفيروسات الوحدات الفرعية غير قادرة على التسبب في المرض.
تم تصميم اللقاحات الفيروسية الحية في المختبر لإحداث أعراض قليلة لدى المتلقين مع منحهم مناعة وقائية ضد العدوى المستقبلية. كان شلل الأطفال أحد الأمراض التي تمثل علامة فارقة في استخدام اللقاحات. أدت حملات التحصين الجماعية في الخمسينيات (اللقاح القاتل) والستينيات (اللقاح الحي) إلى الحد بشكل كبير من حدوث المرض، مما تسبب في شلل العضلات لدى الأطفال وأثار قدرًا كبيرًا من الخوف لدى عامة السكان عند حدوث الأوبئة الإقليمية. مهد نجاح لقاح شلل الأطفال الطريق للتوزيع الروتيني للقاحات للأطفال ضد الحصبة والنكاف والحصبة الألمانية وجدري الماء وأمراض أخرى.
إن خطر استخدام اللقاحات الحية، التي عادة ما تكون أكثر فعالية من اللقاحات القاتلة، هو الخطر المنخفض ولكن الكبير المتمثل في عودة هذه الفيروسات إلى شكلها المسبب للمرض عن طريق الطفرات الخلفية. عادة ما يتم تصنيع اللقاحات الحية عن طريق تخفيف (إضعاف) الفيروس «البري» (المسبب للمرض) عن طريق زراعته في المختبر في الأنسجة أو في درجات حرارة مختلفة عما اعتاد عليه الفيروس في المضيف. يؤدي التكيف مع هذه الخلايا الجديدة أو درجات الحرارة إلى حدوث طفرات في جينومات الفيروس، مما يسمح له بالنمو بشكل أفضل في المختبر مع تثبيط قدرته على التسبب في المرض عند إعادة إدخاله في الحالات الموجودة في المضيف. وبالتالي لا تزال هذه الفيروسات الموهنة تسبب العدوى، لكنها لا تنمو بشكل جيد، مما يسمح للاستجابة المناعية بالتطور في الوقت المناسب للوقاية من الأمراض الرئيسية. تحدث الطفرات الخلفية عندما يخضع اللقاح لطفرات في المضيف بحيث يتكيف مع المضيف ويمكن أن يسبب المرض مرة أخرى، والذي يمكن أن ينتشر بعد ذلك إلى البشر الآخرين في حالة الوباء. حدث هذا النوع من السيناريوهات مؤخرًا في عام 2007 في نيجيريا حيث أدت الطفرات في لقاح شلل الأطفال إلى وباء شلل الأطفال في ذلك البلد.
بعض اللقاحات قيد التطوير المستمر لأن بعض الفيروسات، مثل الأنفلونزا وفيروس نقص المناعة البشرية، لديها معدل طفرة مرتفع مقارنة بالفيروسات الأخرى والخلايا المضيفة الطبيعية. في حالة الإنفلونزا، تساعد الطفرات في الجزيئات السطحية للفيروس الكائن الحي على التهرب من المناعة الوقائية التي ربما تم الحصول عليها في موسم الإنفلونزا السابق، مما يجعل من الضروري للأفراد الحصول على التطعيم كل عام. تتحور الفيروسات الأخرى، مثل تلك التي تسبب أمراض الطفولة مثل الحصبة والنكاف والحصبة الألمانية، بشكل غير منتظم بحيث يتم استخدام نفس اللقاح عامًا بعد عام.
رابط إلى التعلم
شاهد فيديو NOVA هذا لمعرفة كيف يحاول علماء الأحياء الدقيقة تكرار فيروس الإنفلونزا الإسباني القاتل عام 1918 حتى يتمكنوا من فهم المزيد عن علم الفيروسات.
اللقاحات والأدوية المضادة للفيروسات للعلاج
في بعض الحالات، يمكن استخدام اللقاحات لعلاج عدوى فيروسية نشطة. المفهوم الكامن وراء ذلك هو أنه من خلال إعطاء اللقاح، يتم تعزيز المناعة دون إضافة المزيد من الفيروسات المسببة للأمراض. في حالة داء الكلب، وهو مرض عصبي قاتل ينتقل عن طريق لعاب الحيوانات المصابة بفيروس داء الكلب، قد يكون تطور المرض من وقت لدغة الحيوان إلى وقت دخوله الجهاز العصبي المركزي أسبوعين أو أكثر. هذا هو الوقت الكافي لتلقيح شخص يشتبه في تعرضه للعض من قبل حيوان مصاب بداء الكلب، واستجابته المناعية المعززة كافية لمنع الفيروس من دخول الأنسجة العصبية. وبالتالي، يتم تجنب العواقب العصبية المميتة المحتملة للمرض، ويجب على الفرد فقط التعافي من اللدغة المصابة. يتم استخدام هذا النهج أيضًا لعلاج الإيبولا، أحد أسرع الفيروسات وأكثرها فتكًا على وجه الأرض. يمكن أن يتسبب هذا المرض، الذي ينتقل عن طريق الخفافيش والقردة العليا، في وفاة 70-90 بالمائة من البشر المصابين في غضون أسبوعين. باستخدام اللقاحات المطورة حديثًا التي تعزز الاستجابة المناعية بهذه الطريقة، هناك أمل في أن يكون الأفراد المصابون أكثر قدرة على السيطرة على الفيروس، مما قد ينقذ نسبة أكبر من الأشخاص المصابين من الموت السريع والمؤلم للغاية.
طريقة أخرى لعلاج الالتهابات الفيروسية هي استخدام الأدوية المضادة للفيروسات. غالبًا ما يكون لهذه الأدوية نجاح محدود في علاج الأمراض الفيروسية، ولكن في كثير من الحالات، تم استخدامها للسيطرة على أعراض مجموعة متنوعة من الأمراض الفيروسية وتقليلها. بالنسبة لمعظم الفيروسات، يمكن لهذه الأدوية أن تمنع الفيروس عن طريق منع عمل واحد أو أكثر من بروتيناته. من المهم أن يتم ترميز البروتينات المستهدفة بواسطة الجينات الفيروسية وأن لا تكون هذه الجزيئات موجودة في خلية مضيفة صحية. بهذه الطريقة، يتم منع نمو الفيروس دون الإضرار بالمضيف. هناك أعداد كبيرة من الأدوية المضادة للفيروسات المتاحة لعلاج العدوى، بعضها خاص بفيروس معين والبعض الآخر يمكن أن يؤثر على فيروسات متعددة.
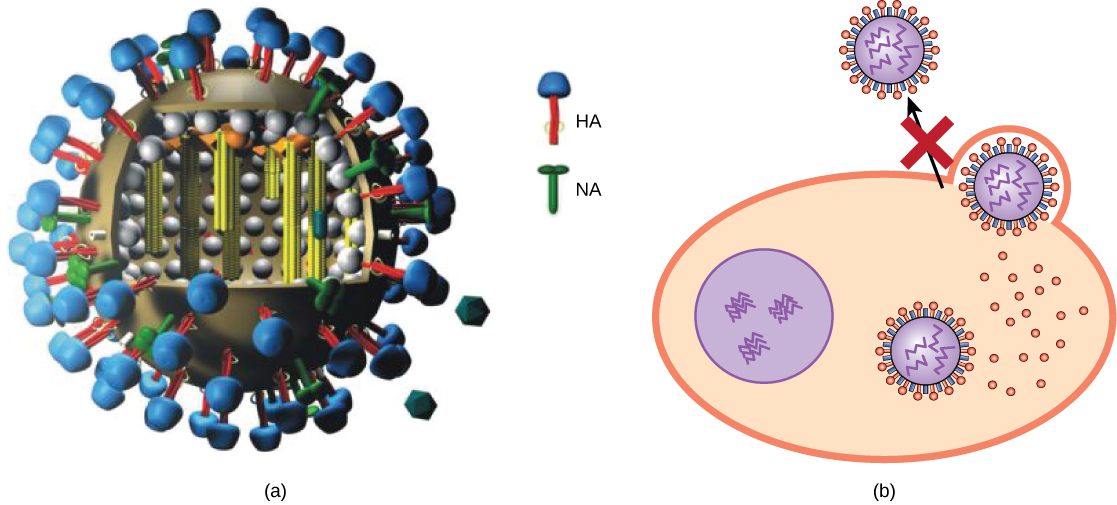
تم تطوير مضادات الفيروسات لعلاج الهربس التناسلي (الهربس البسيط الثاني) والإنفلونزا. بالنسبة للهربس التناسلي، يمكن لأدوية مثل الأسيكلوفير أن تقلل من عدد ومدة نوبات المرض الفيروسي النشط، والتي يصاب خلالها المرضى بآفات فيروسية في خلايا الجلد. نظرًا لأن الفيروس يظل كامنًا في الأنسجة العصبية للجسم مدى الحياة، فإن هذا الدواء ليس علاجيًا ولكنه يمكن أن يجعل أعراض المرض أكثر قابلية للإدارة. بالنسبة للأنفلونزا، يمكن لأدوية مثل تاميفلو (أوسيلتاميفير\(\PageIndex{3}\)) (الشكل) أن تقلل من مدة أعراض «الأنفلونزا» بمقدار يوم أو يومين، لكن الدواء لا يمنع الأعراض تمامًا. يعمل تاميفلو عن طريق تثبيط إنزيم (نيورامينيداز فيروسي) يسمح للفيريونات الجديدة بمغادرة خلاياها المصابة. وبالتالي، يمنع تاميفلو انتشار الفيروس من الخلايا المصابة إلى الخلايا غير المصابة. تم استخدام أدوية أخرى مضادة للفيروسات، مثل ريبافيرين، لعلاج مجموعة متنوعة من الالتهابات الفيروسية، على الرغم من أن آلية عملها ضد بعض الفيروسات لا تزال غير واضحة.
إلى حد بعيد، كان الاستخدام الأكثر نجاحًا لمضادات الفيروسات في علاج فيروس نقص المناعة البشرية القهقرية، الذي يسبب مرضًا، إذا لم يتم علاجه، يكون عادةً مميتًا في غضون 10-12 عامًا بعد الإصابة. تمكنت الأدوية المضادة لفيروس نقص المناعة البشرية من التحكم في تكاثر الفيروس لدرجة أن الأفراد الذين يتلقون هذه الأدوية يبقون على قيد الحياة لفترة أطول بكثير من غير المعالجين.
تمنع الأدوية المضادة لفيروس نقص المناعة البشرية تكاثر الفيروس في العديد من المراحل المختلفة من الدورة التكرارية لفيروس نقص المناعة البشرية (الشكل\(\PageIndex{4}\)). تم تطوير الأدوية التي تمنع اندماج الغلاف الفيروسي لفيروس نقص المناعة البشرية مع الغشاء البلازمي للخلية المضيفة (مثبطات الاندماج)، وتحويل جينوم الحمض النووي الريبي إلى الحمض النووي المزدوج (مثبطات النسخ العكسي)، ودمج الحمض النووي الفيروسي في جينوم المضيف (مثبطات الإنتيغراز)، و معالجة البروتينات الفيروسية (مثبطات البروتياز).
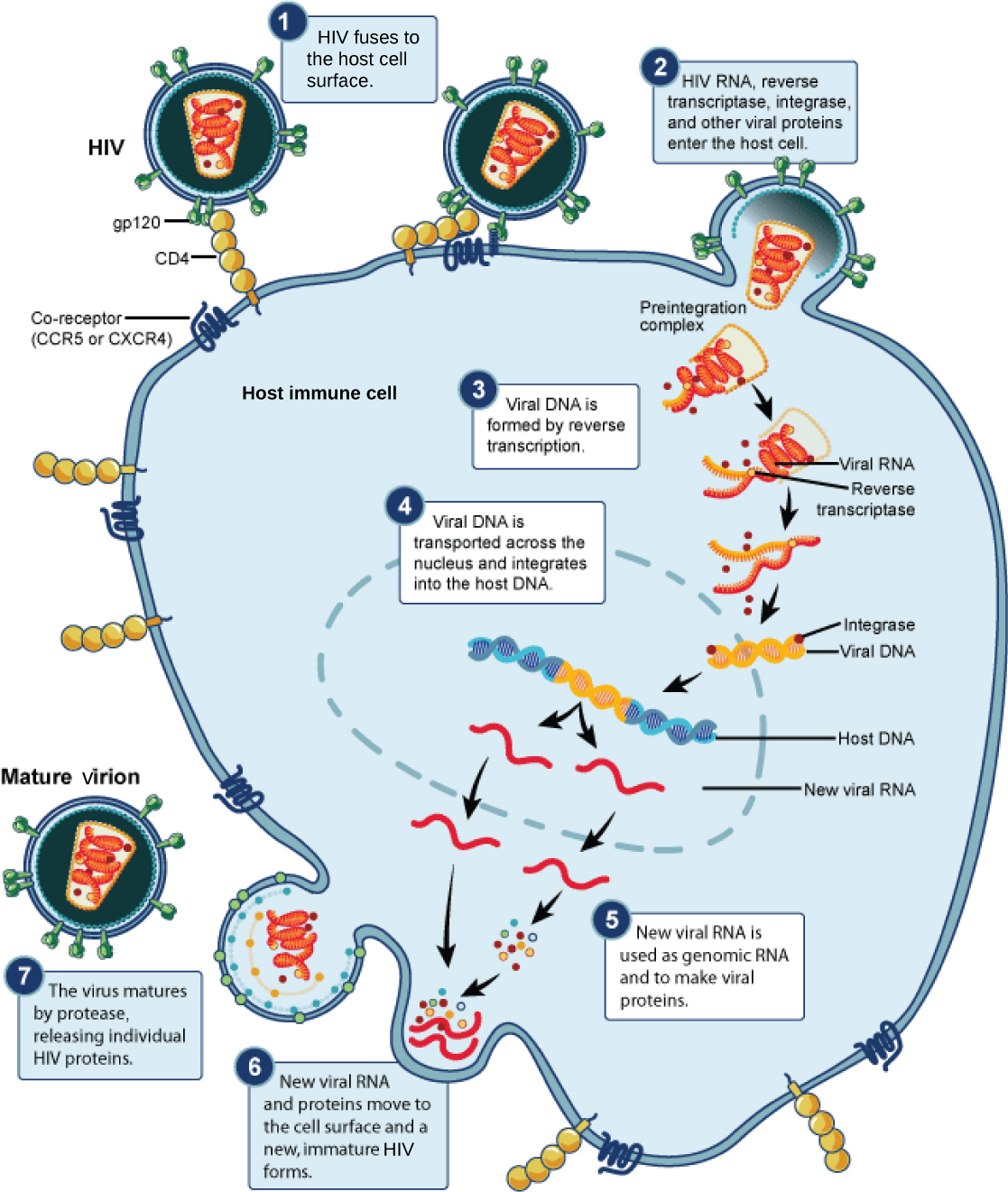
عند استخدام أي من هذه الأدوية بشكل فردي، فإن معدل الطفرة المرتفع للفيروس يسمح له بتطوير مقاومة الدواء بسهولة وسرعة، مما يحد من فعالية الدواء. كان الاختراق في علاج فيروس نقص المناعة البشرية هو تطوير HAART، وهو علاج مضاد للفيروسات القهقرية عالي النشاط، والذي يتضمن مزيجًا من الأدوية المختلفة، يُطلق عليه أحيانًا اسم «الكوكتيل». من خلال مهاجمة الفيروس في مراحل مختلفة من دورته التكرارية، يصبح من الصعب جدًا على الفيروس تطوير مقاومة لأدوية متعددة في نفس الوقت. ومع ذلك، حتى مع استخدام العلاج المركب HAART، هناك قلق من أن الفيروس سيطور مقاومة لهذا العلاج بمرور الوقت. وبالتالي، يتم تطوير أدوية جديدة مضادة لفيروس نقص المناعة البشرية باستمرار على أمل مواصلة المعركة ضد هذا الفيروس القاتل للغاية.
الاتصال اليومي: علم الفيروسات التطبيقي
أدت دراسة الفيروسات إلى تطوير مجموعة متنوعة من الطرق الجديدة لعلاج الأمراض غير الفيروسية. تم استخدام الفيروسات في العلاج الجيني. يُستخدم العلاج الجيني لعلاج الأمراض الوراثية مثل نقص المناعة المشترك الوخيم (SCID)، وهو مرض وراثي ومتنحي يولد فيه الأطفال وهم يعانون من ضعف شديد في جهاز المناعة. يرجع أحد الأنواع الشائعة من SCID إلى نقص إنزيم الأدينوزين ديميناز (ADA) الذي يكسر قواعد البيورين. لعلاج هذا المرض عن طريق العلاج الجيني، يتم أخذ خلايا نخاع العظام من مريض SCID ويتم إدخال جين ADA. هذا هو المكان الذي تأتي فيه الفيروسات، ويعتمد استخدامها على قدرتها على اختراق الخلايا الحية وجلب الجينات معها. يتم تعديل الفيروسات مثل الفيروس الغدي، وهو فيروس بشري في الجهاز التنفسي العلوي، عن طريق إضافة جين ADA، ثم يقوم الفيروس بنقل هذا الجين إلى الخلية. ثم يتم إعادة الخلايا المعدلة، القادرة الآن على صنع ADA، إلى المرضى على أمل علاجها. يبشر العلاج الجيني باستخدام الفيروسات كحامل للجينات (النواقل الفيروسية)، على الرغم من أنه لا يزال تجريبيًا، بعلاج العديد من الأمراض الوراثية. ومع ذلك، يجب حل العديد من المشكلات التكنولوجية حتى يكون هذا النهج طريقة قابلة للتطبيق لعلاج الأمراض الوراثية.
يعتمد الاستخدام الطبي الآخر للفيروسات على خصوصيتها وقدرتها على قتل الخلايا التي تصيبها. تم تصميم فيروسات الأورام في المختبر خصيصًا لمهاجمة الخلايا السرطانية وقتلها. تم استخدام فيروس غدي معدل وراثيًا يعرف باسم H101 منذ عام 2005 في التجارب السريرية في الصين لعلاج سرطانات الرأس والرقبة. كانت النتائج واعدة، حيث كان معدل الاستجابة على المدى القصير للمزيج بين العلاج الكيميائي والعلاج الفيروسي أكبر من العلاج الكيميائي وحده. قد يبشر هذا البحث المستمر ببداية عصر جديد من علاج السرطان، حيث يتم تصميم الفيروسات للعثور على الخلايا السرطانية وقتلها على وجه التحديد، بغض النظر عن مكان انتشارها في الجسم.
يعتمد الاستخدام الثالث للفيروسات في الطب على خصوصيتها وينطوي على استخدام البكتيريا في علاج الالتهابات البكتيرية. تم علاج الأمراض البكتيرية بالمضادات الحيوية منذ الأربعينيات. ومع ذلك، مع مرور الوقت، طورت العديد من البكتيريا مقاومة للمضادات الحيوية. ومن الأمثلة الجيدة على ذلك المكورات العنقودية الذهبية المقاومة للميثيسيلين (MRSA، التي تُلفظ «mersa»)، وهي عدوى تُكتسب عادة في المستشفيات. تقاوم هذه البكتيريا مجموعة متنوعة من المضادات الحيوية، مما يجعل علاجها صعبًا. إن استخدام البكتيريا الخاصة بهذه البكتيريا من شأنه أن يتجاوز مقاومتها للمضادات الحيوية ويقتلها على وجه التحديد. على الرغم من استخدام علاج البلغم في جمهورية جورجيا لعلاج البكتيريا المقاومة للمضادات الحيوية، إلا أنه لم تتم الموافقة على استخدامه لعلاج الأمراض البشرية في معظم البلدان. ومع ذلك، تم تأكيد سلامة العلاج في الولايات المتحدة عندما وافقت إدارة الغذاء والدواء الأمريكية على رش اللحوم بالبكتيريا لتدمير مسببات الأمراض الغذائية الليستيريا. مع تطور المزيد والمزيد من سلالات البكتيريا المقاومة للمضادات الحيوية، قد يكون استخدام البكتيريا حلاً محتملاً للمشكلة، كما أن تطوير العلاج بالعاهات يحظى باهتمام كبير للباحثين في جميع أنحاء العالم.
ملخص
تسبب الفيروسات مجموعة متنوعة من الأمراض لدى البشر. يمكن الوقاية من العديد من هذه الأمراض عن طريق استخدام اللقاحات الفيروسية التي تحفز المناعة الوقائية ضد الفيروس دون التسبب في مرض كبير. يمكن أيضًا استخدام اللقاحات الفيروسية في حالات العدوى الفيروسية النشطة، مما يعزز قدرة الجهاز المناعي على التحكم في الفيروس أو تدميره. تم تطوير سلسلة من الأدوية المضادة للفيروسات التي تستهدف الإنزيمات والمنتجات البروتينية الأخرى للجينات الفيروسية واستخدامها بنجاح متفاوت. تم استخدام مجموعات من الأدوية المضادة لفيروس نقص المناعة البشرية للسيطرة الفعالة على الفيروس، وإطالة عمر الأفراد المصابين. للفيروسات استخدامات عديدة في الأدوية، مثل علاج الاضطرابات الوراثية والسرطان والالتهابات البكتيرية.
مسرد المصطلحات
- تخفيف
- ضعف الفيروس أثناء تطوير اللقاح
- طفرة الظهر
- عندما يعود لقاح الفيروس الحي إلى النمط الظاهري المسبب للمرض
- العلاج الجيني
- علاج الأمراض الوراثية عن طريق إضافة الجينات، واستخدام الفيروسات لنقل الجينات الجديدة داخل الخلية
- فيروس الأورام
- فيروس مصمم خصيصًا لإصابة الخلايا السرطانية وقتلها
- علاج الألم
- علاج الأمراض البكتيرية باستخدام البكتيريا الخاصة ببكتيريا معينة
- لقاح
- حل ضعيف لمكونات الفيروسات أو الفيروسات أو العوامل الأخرى التي تنتج استجابة مناعية


