35.5: הפרעות במערכת העצבים
- Page ID
- 205952
מיומנויות לפיתוח
- תאר את הסימפטומים, הגורמים הפוטנציאליים והטיפול במספר דוגמאות להפרעות במערכת העצבים
מערכת עצבים שמתפקדת כראוי היא מכונה מורכבת להפליא, משומנת היטב-סינפסות יורות כראוי, השרירים נעים בעת הצורך, זיכרונות נוצרים ומאוחסנים והרגשות מוסדרים היטב. למרבה הצער, בכל שנה מיליוני אנשים בארצות הברית מתמודדים עם איזושהי הפרעה במערכת העצבים. בעוד שמדענים גילו גורמים פוטנציאליים לרבות מהמחלות הללו, וטיפולים קיימא לחלקן, מחקר מתמשך מבקש למצוא דרכים למנוע ולטפל טוב יותר בכל ההפרעות הללו.
הפרעות נוירודגנרטיביות
הפרעות נוירודגנרטיביות הן מחלות המאופיינות באובדן תפקוד מערכת העצבים הנגרמות בדרך כלל כתוצאה ממוות עצבי. מחלות אלה בדרך כלל מחמירות עם הזמן ככל שיותר ויותר נוירונים מתים. הסימפטומים של מחלה ניוונית מסוימת קשורים למקום בו במערכת העצבים מתרחש מוות של נוירונים. אטקסיה של Spinocerebellar, למשל, מובילה למוות עצבי במוח הקטן. מותם של נוירונים אלה גורם לבעיות באיזון ובהליכה. הפרעות נוירודגנרטיביות כוללות מחלת הנטינגטון, טרשת לרוחב אמיוטרופית, מחלת אלצהיימר וסוגים אחרים של הפרעות דמנציה ומחלת פרקינסון. כאן יידונו ביתר עומק מחלת אלצהיימר ופרקינסון.
מחלת האלצהיימר
מחלת אלצהיימר היא הגורם השכיח ביותר לדמנציה בקרב קשישים. בשנת 2012, כ -5.4 מיליון אמריקאים סבלו ממחלת אלצהיימר, והתשלומים עבור הטיפול שלהם מוערכים בכ -200 מיליארד דולר. בערך אחד מכל שמונה אנשים בגיל 65 ומעלה חולה במחלה. בשל הזדקנות דור הבייבי-בומר, צפויים להיות עד 13 מיליון חולי אלצהיימר בארצות הברית בשנת 2050.
תסמינים של מחלת אלצהיימר כוללים אובדן זיכרון משבש, בלבול לגבי זמן או מקום, קושי בתכנון או ביצוע משימות, שיפוט לקוי ושינויים באישיות. בעיות בריח ריחות מסוימים יכולות גם להעיד על מחלת אלצהיימר ועשויות לשמש סימן אזהרה מוקדם. רבים מהתסמינים הללו שכיחים גם בקרב אנשים המזדקנים כרגיל, ולכן חומרתם ואריכות החיים של התסמינים הם שקובעים אם אדם סובל מאלצהיימר.
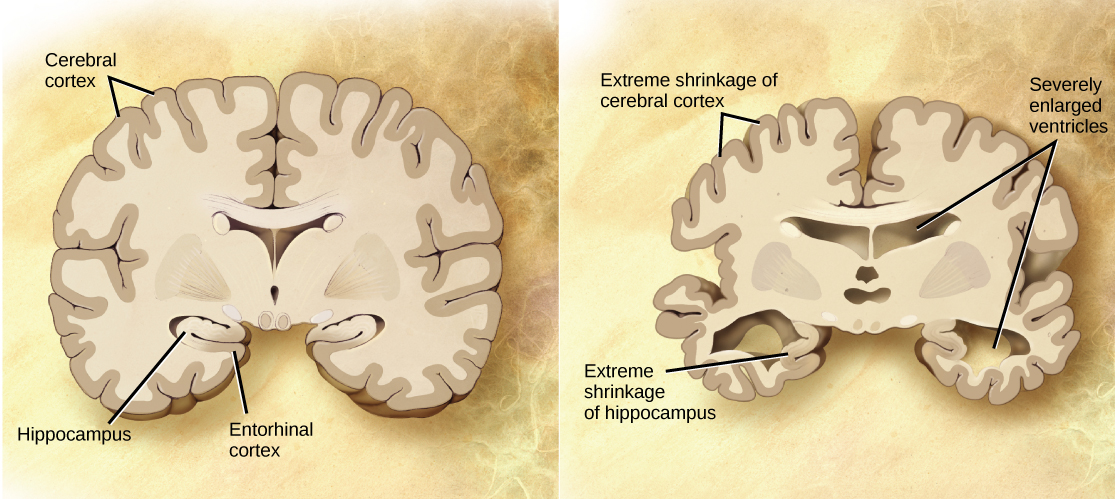
מחלת האלצהיימר נקראה על שם אלואיס אלצהיימר, פסיכיאטר גרמני שפרסם דו"ח בשנת 1911 על אישה שהראתה תסמיני דמנציה חמורים. יחד עם עמיתיו, הוא בחן את מוחה של האישה בעקבות מותה ודיווח על הימצאותם של גושים חריגים, המכונים כיום פלאק עמילואיד, יחד עם סיבי מוח סבוכים הנקראים סבכים נוירו-פיברילריים. לוחות עמילואיד, סבכים נוירו-פיברילריים והתכווצות כללית של נפח המוח נראים בדרך כלל במוחם של חולי אלצהיימר. אובדן נוירונים בהיפוקמפוס חמור במיוחד בקרב חולי אלצהיימר מתקדמים. איור \(\PageIndex{1}\) משווה מוח תקין למוחו של חולה אלצהיימר. קבוצות מחקר רבות בוחנות את הגורמים לסימני ההיכר הללו של המחלה.
צורה אחת של המחלה נגרמת בדרך כלל על ידי מוטציות באחד משלושה גנים ידועים. צורה נדירה זו של מחלת אלצהיימר מוקדמת פוגעת בפחות מחמישה אחוזים מהחולים במחלה וגורמת לדמנציה המתחילה בין הגילאים 30 עד 60. לצורה השכיחה יותר, המאוחרת של המחלה, יש כנראה גם מרכיב גנטי. לגן מסוים אחד, אפוליפופרוטאין E (APOE) יש גרסה (E4) המגדילה את הסבירות של נשא לחלות במחלה. זוהו גנים רבים אחרים שעשויים להיות מעורבים בפתולוגיה.
קישור ללמידה
בקר באתר זה לקישורי וידאו הדנים בגנטיקה ובמחלת אלצהיימר.
למרבה הצער, אין תרופה למחלת אלצהיימר. הטיפולים הנוכחיים מתמקדים בניהול תסמיני המחלה. מכיוון שירידה בפעילותם של נוירונים כולינרגיים (נוירונים המשתמשים במוליך העצבי אצטילכולין) שכיחה במחלת אלצהיימר, מספר תרופות המשמשות לטיפול במחלה פועלות על ידי הגברת ההעברה העצבית של אצטילכולין, לרוב על ידי עיכוב האנזים המפרק אצטילכולין בשסע הסינפטי. התערבויות קליניות אחרות מתמקדות בטיפולים התנהגותיים כמו פסיכותרפיה, טיפול חושי ותרגילים קוגניטיביים. מכיוון שנראה כי מחלת האלצהיימר חוטפת את תהליך ההזדקנות הרגיל, מחקר למניעה נפוץ. עישון, השמנת יתר ובעיות לב וכלי דם עשויים להיות גורמי סיכון למחלה, ולכן טיפולים לאלה עשויים לסייע גם במניעת מחלת אלצהיימר. כמה מחקרים הראו כי אנשים שנשארים פעילים אינטלקטואלית על ידי משחק משחקים, קריאה, נגינה בכלי נגינה ופעילים חברתית בהמשך החיים, הם בעלי סיכון מופחת להתפתחות המחלה.
מחלת פרקינסון
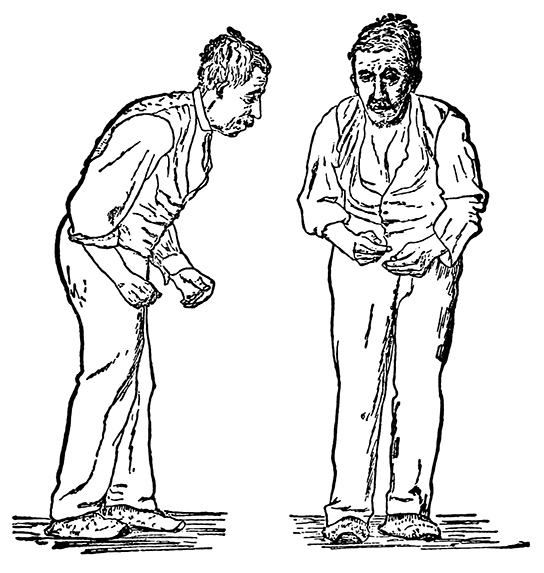
כמו מחלת אלצהיימר, מחלת פרקינסון היא מחלה ניוונית. זה התאפיין לראשונה על ידי ג'יימס פרקינסון בשנת 1817. בכל שנה, 50,000-60,000 אנשים בארצות הברית מאובחנים עם המחלה. מחלת פרקינסון גורמת לאובדן נוירונים של דופמין ב substantia nigra, מבנה המוח התיכון המווסת את התנועה. אובדן נוירונים אלה גורם לתסמינים רבים, כולל רעד (טלטול אצבעות או גפה), האטה בתנועה, שינויי דיבור, בעיות שיווי משקל ויציבה ושרירים נוקשים. השילוב של תסמינים אלה גורם לעיתים קרובות להליכת דשדוש איטית אופיינית, המומחשת באיור. \(\PageIndex{2}\) חולים במחלת פרקינסון יכולים גם להפגין תסמינים פסיכולוגיים, כמו דמנציה או בעיות רגשיות.
למרות שלחלק מהחולים יש צורה של המחלה הידועה כנגרמת על ידי מוטציה אחת, עבור מרבית החולים הגורמים המדויקים למחלת פרקינסון נותרים לא ידועים: המחלה נובעת ככל הנראה משילוב של גורמים גנטיים וסביבתיים (בדומה למחלת אלצהיימר). ניתוח שלאחר המוות של מוחות מחולי פרקינסון מראה נוכחות של גופי לוי - גושי חלבון לא תקינים - בנוירונים דופמינרגיים. שכיחותם של גופי לוי אלה מתואמת לעיתים קרובות עם חומרת המחלה.
אין תרופה למחלת פרקינסון, והטיפול מתמקד בהקלת הסימפטומים. אחת התרופות הנפוצות ביותר לפרקינסון היא L-DOPA, שהוא חומר כימי המומר לדופמין על ידי נוירונים במוח. המרה זו מגדילה את הרמה הכוללת של העברה עצבית של דופמין ויכולה לעזור לפצות על אובדן נוירונים דופמינרגיים ב substantia nigra. תרופות אחרות פועלות על ידי עיכוב האנזים המפרק דופמין.
הפרעות נוירו -התפתחותיות
הפרעות נוירו-התפתחותיות מתרחשות כאשר התפתחות מערכת העצבים מופרעת. ישנן מספר סוגים שונים של הפרעות נוירו -התפתחותיות. חלקם, כמו תסמונת דאון, גורמים לליקויים אינטלקטואליים. אחרים משפיעים באופן ספציפי על התקשורת, הלמידה או המערכת המוטורית. להפרעות מסוימות כמו הפרעה בספקטרום האוטיזם והפרעת קשב/היפראקטיביות יש תסמינים מורכבים.
אוטיזם
הפרעת ספקטרום האוטיזם (ASD) היא הפרעה נוירו -התפתחותית. חומרתו שונה מאדם לאדם. ההערכות לשכיחות ההפרעה השתנו במהירות בעשורים האחרונים. ההערכות הנוכחיות מצביעות על כך שאחד מכל 88 ילדים יפתח את ההפרעה. ASD שכיח פי ארבעה בקרב גברים מאשר אצל נשים.
סימפטום אופייני ל- ASD הוא כישורים חברתיים לקויים. ילדים עם אוטיזם עשויים להתקשות ליצור ולשמור על קשר עין ולקרוא רמזים חברתיים. הם גם עשויים להיתקל בבעיות בהרגשת אמפתיה כלפי אחרים. תסמינים אחרים של ASD כוללים התנהגויות מוטוריות שחוזרות על עצמן (כגון נדנדה קדימה ואחורה), עיסוק בנושאים ספציפיים, הקפדה על טקסים מסוימים ושימוש יוצא דופן בשפה. עד 30 אחוז מהחולים עם ASD מפתחים אפילפסיה, ולחולים עם צורות מסוימות של ההפרעה (כמו X שביר) יש גם מוגבלות שכלית. מכיוון שמדובר בהפרעה בספקטרום, חולי ASD אחרים הם פונקציונליים מאוד ובעלי כישורי שפה טובים עד מצוינים. רבים מהחולים הללו אינם חשים שהם סובלים מהפרעה ובמקום זאת חושבים שהמוח שלהם פשוט מעבד מידע בצורה שונה.
פרט לכמה צורות אוטיזם מאופיינות היטב, גנטיות בעליל (כמו X שביר ותסמונת רט), הגורמים ל- ASD אינם ידועים במידה רבה. וריאנטים של מספר גנים מתואמים עם נוכחות ASD, אך עבור כל מטופל נתון, מוטציות רבות ושונות בגנים שונים עשויות להידרש להתפתחות המחלה. ברמה הכללית, ASD נחשב מחלה של חיווט "לא נכון". בהתאם לכך, מוחם של חלק מחולי ASD חסר אותה רמה של גיזום סינפטי המתרחש אצל אנשים שאינם מושפעים. בשנות התשעים, מאמר מחקר קישר אוטיזם לחיסון נפוץ שניתן לילדים. מאמר זה חזר בו כאשר התגלה כי המחבר זייף נתונים, ומחקרי מעקב לא הראו קשר בין חיסונים לאוטיזם.
הטיפול באוטיזם משלב בדרך כלל טיפולים התנהגותיים והתערבויות, יחד עם תרופות לטיפול בהפרעות אחרות המשותפות לאנשים עם אוטיזם (דיכאון, חרדה, הפרעה כפייתית אובססיבית). למרות שהתערבויות מוקדמות יכולות לסייע בהפחתת השפעות המחלה, אין כיום תרופה ל- ASD.
הפרעת קשב וריכוז (ADHD)
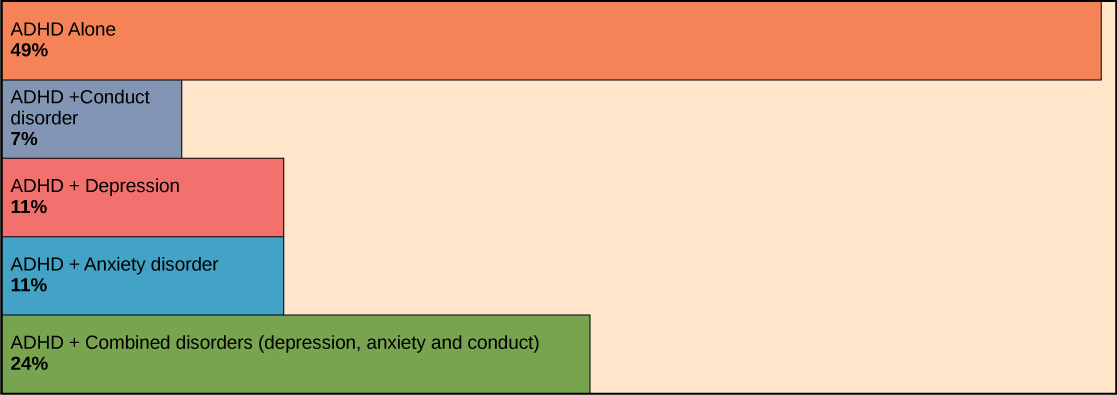
כשלושה עד חמישה אחוזים מהילדים והמבוגרים מושפעים מהפרעת קשב/היפראקטיביות (ADHD). בדומה ל- ASD, הפרעת קשב וריכוז שכיחה יותר בקרב גברים מאשר אצל נשים. תסמיני ההפרעה כוללים חוסר תשומת לב (חוסר מיקוד), קשיי תפקוד מנהלים, אימפולסיביות והיפראקטיביות מעבר למה שמאפיין את שלב ההתפתחות התקין. לחלק מהמטופלים אין את המרכיב ההיפראקטיבי בתסמינים והם מאובחנים כסובלים מתת-סוג של הפרעות קשב וריכוז: הפרעת קשב וריכוז (ADD). אנשים רבים הסובלים מהפרעות קשב וריכוז מראים גם נלוות, בכך שהם מפתחים הפרעות משניות בנוסף להפרעות קשב וריכוז. דוגמאות לכך כוללות דיכאון או הפרעה טורדנית כפייתית (OCD). איור \(\PageIndex{3}\) מספק כמה נתונים סטטיסטיים לגבי תחלואה נלווית עם ADHD.
הגורם להפרעות קשב וריכוז אינו ידוע, אם כי מחקרים מצביעים על עיכוב ותפקוד לקוי בהתפתחות קליפת המוח הקדם חזיתית והפרעות בהעברה עצבית. על פי מחקרים של תאומים, להפרעה יש מרכיב גנטי חזק. ישנם מספר גנים מועמדים שעשויים לתרום להפרעה, אך לא התגלו קשרים סופיים. גורמים סביבתיים, כולל חשיפה לחומרי הדברה מסוימים, עשויים לתרום גם להתפתחות הפרעת קשב וריכוז אצל חלק מהחולים. הטיפול בהפרעות קשב וריכוז כרוך לרוב בטיפולים התנהגותיים ובמרשם של תרופות ממריצות, הגורמות באופן פרדוקסלי להשפעה מרגיעה בקרב חולים אלה.
חיבור קריירה: נוירולוג
נוירולוגים הם רופאים המתמחים בהפרעות במערכת העצבים. הם מאבחנים ומטפלים בהפרעות כמו אפילפסיה, שבץ מוחי, דמנציה, פגיעות במערכת העצבים, מחלת פרקינסון, הפרעות שינה וטרשת נפוצה. נוירולוגים הם רופאים שלמדו במכללה, בבית ספר לרפואה וסיימו שלוש עד ארבע שנים של התמחות נוירולוגית.
כאשר בוחנים מטופל חדש, נוירולוג לוקח היסטוריה רפואית מלאה ומבצע בדיקה גופנית מלאה. הבדיקה הגופנית מכילה משימות ספציפיות המשמשות לקביעת אילו אזורים במוח, חוט השדרה או מערכת העצבים ההיקפית עלולים להיפגע. לדוגמה, כדי לבדוק אם העצב ההיפוגלוסלי מתפקד כראוי, הנוירולוג יבקש מהמטופל להזיז את לשונו בדרכים שונות. אם לחולה אין שליטה מלאה על תנועות הלשון, אז העצב ההיפוגלוסלי עלול להיפגע או שיש נגע בגזע המוח שבו גופי התא של נוירונים אלה שוכנים (או יכול להיות נזק לשריר הלשון עצמו).
לנוירולוגים יש כלים אחרים מלבד בדיקה גופנית שהם יכולים להשתמש בהם כדי לאבחן בעיות מסוימות במערכת העצבים. אם המטופל עבר התקף, למשל, הנוירולוג יכול להשתמש באלקטרואנצפלוגרפיה (EEG), הכוללת הדבקת אלקטרודות לקרקפת כדי לתעד את פעילות המוח, כדי לנסות לקבוע אילו אזורי מוח מעורבים בהתקף. בחולי חשד לשבץ מוחי, נוירולוג יכול להשתמש בסריקת טומוגרפיה ממוחשבת (CT), שהיא סוג של צילום רנטגן, כדי לחפש דימום במוח או גידול אפשרי במוח. כדי לטפל בחולים עם בעיות נוירולוגיות, נוירולוגים יכולים לרשום תרופות או להפנות את המטופל לנוירוכירורג לניתוח.
קישור ללמידה
אתר זה מאפשר לך לראות את הבדיקות השונות בהן עשוי נוירולוג להשתמש כדי לראות באילו אזורים במערכת העצבים עלולים להיפגע בחולה.
מחלות נפש
מחלות נפש הן הפרעות במערכת העצבים הגורמות לבעיות בחשיבה, במצב הרוח או בקשר עם אנשים אחרים. הפרעות אלה חמורות מספיק כדי להשפיע על איכות חייו של האדם ולעיתים קרובות מקשות על אנשים לבצע את המשימות השגרתיות של חיי היומיום. הפרעות נפשיות מתישות פוגעות בכ -12.5 מיליון אמריקאים (כ -1 מכל 17 אנשים) בעלות שנתית של יותר מ -300 מיליארד דולר. ישנם מספר סוגים של הפרעות נפשיות כולל סכיזופרניה, דיכאון מז'ורי, הפרעה דו קוטבית, הפרעות חרדה ופוביות, הפרעות דחק פוסט-טראומטיות והפרעה טורדנית כפייתית (OCD), בין היתר. האיגוד הפסיכיאטרי האמריקני מפרסם את המדריך האבחוני והסטטיסטי להפרעות נפשיות (או DSM), המתאר את הסימפטומים הנדרשים לאבחון מטופל עם הפרעה נפשית מסוימת. כל גרסה שפורסמה לאחרונה של ה- DSM מכילה תסמינים וסיווגים שונים כאשר מדענים לומדים יותר על הפרעות אלה, הגורמים להן וכיצד הן קשורות זו לזו. דיון מפורט יותר בשתי מחלות נפש - סכיזופרניה ודיכאון גדול - מובא להלן.
סכיזופרניה
סכיזופרניה היא מחלת נפש קשה ולעתים קרובות מתישה הפוגעת באחוז אחד מהאנשים בארצות הברית. תסמיני המחלה כוללים חוסר יכולת להבדיל בין מציאות לדמיון, תגובות רגשיות בלתי הולמות ובלתי מוסדרות, קשיי חשיבה ובעיות במצבים חברתיים. אנשים הסובלים מסכיזופרניה יכולים לסבול מהזיות ולשמוע קולות; הם עלולים לסבול גם מהזיות. לחולים יש גם תסמינים "שליליים" כביכול כמו מצב רגשי שטוח, אובדן הנאה ואובדן דחפים בסיסיים. חולים סכיזופרניים רבים מאובחנים בסוף גיל ההתבגרות או בתחילת שנות ה -20. התפתחות סכיזופרניה נחשבת כרוכה בתפקוד לקוי של נוירונים דופמינרגיים ועשויה להיות כרוכה גם בבעיות באיתות גלוטמט. הטיפול במחלה דורש בדרך כלל תרופות אנטי פסיכוטיות הפועלות על ידי חסימת קולטני דופמין והפחתת העברה עצבית של דופמין במוח. ירידה זו בדופמין עלולה לגרום לתסמינים דמויי מחלת פרקינסון אצל חלק מהחולים. בעוד שחלק מהסוגים של תרופות אנטי פסיכוטיות יכולות להיות יעילות למדי בטיפול במחלה, הן אינן תרופה, ורוב החולים חייבים להישאר תרופתיים למשך שארית חייהם.
דיכאון
דיכאון חמור משפיע על כ -6.7 אחוזים מהמבוגרים בארצות הברית מדי שנה והוא אחת ההפרעות הנפשיות הנפוצות ביותר. כדי לאבחן כסובל מהפרעת דיכאון חמורה, אדם חייב לחוות מצב רוח מדוכא קשה שנמשך יותר משבועיים יחד עם תסמינים אחרים הכוללים אובדן הנאה מפעילויות שנהנו בעבר, שינויים בתיאבון ובלוחות הזמנים של השינה, קשיי ריכוז, תחושות של חוסר ערך ומחשבות אובדניות. הגורמים המדויקים לדיכאון חמור אינם ידועים וככל הנראה כוללים גורמי סיכון גנטיים וסביבתיים כאחד. כמה מחקרים תומכים ב"השערת המונואמין הקלאסית ", המצביעה על כך שדיכאון נגרם כתוצאה מירידה בהעברה עצבית של נוראדרנלין וסרוטונין. טענה אחת נגד השערה זו היא העובדה שחלק מהתרופות נוגדות הדיכאון גורמות לעלייה בשחרור הנוראדרנלין והסרוטונין תוך מספר שעות מתחילת הטיפול - אך תוצאות קליניות של תרופות אלו לא נראות עד שבועות לאחר מכן. זה הוביל להשערות חלופיות: לדוגמה, דופמין עשוי להיות מופחת גם בחולים בדיכאון, או שהיא עשויה להיות עלייה בנוראדרנלין ובסרוטונין הגורמת למחלה, ותרופות נוגדות דיכאון מאלצות לולאת משוב שמפחיתה שחרור זה. הטיפולים בדיכאון כוללים פסיכותרפיה, טיפול אלקטרו -עוויתי, גירוי מוחי עמוק ותרופות מרשם. ישנן מספר סוגים של תרופות נוגדות דיכאון הפועלות באמצעות מנגנונים שונים. לדוגמה, מעכבי מונואמין אוקסידאז (מעכבי MAO) חוסמים את האנזים המפרק נוירוטרנסמיטורים רבים (כולל דופמין, סרוטונין, נוראדרנלין), וכתוצאה מכך נוירוטרנסמיטר מוגבר בשסע הסינפטי. מעכבי ספיגה חוזרת של סרוטונין (SSRI) חוסמים את ספיגתו מחדש של סרוטונין לתוך הנוירון הפרסינפטי. חסימה זו גורמת לעלייה בסרוטונין בשסע הסינפטי. סוגים אחרים של תרופות כמו מעכבי ספיגה חוזרת של נוראפינפרין-דופמין ומעכבי ספיגה חוזרת של נוראפינפרין-סרוטונין משמשים גם לטיפול בדיכאון.
הפרעות נוירולוגיות אחרות
ישנן מספר הפרעות נוירולוגיות אחרות שלא ניתן למקם בקלות בקטגוריות לעיל. אלה כוללים מצבי כאב כרוניים, סרטן מערכת העצבים, הפרעות אפילפסיה ושבץ מוחי. אפילפסיה ושבץ נדונים להלן.
אפילפסיה
ההערכות מצביעות על כך שעד שלושה אחוזים מהאנשים בארצות הברית יאובחנו כחולי אפילפסיה במהלך חייהם. אמנם ישנם מספר סוגים שונים של אפילפסיה, אך כולם מאופיינים בהתקפים חוזרים. אפילפסיה עצמה יכולה להיות סימפטום של פגיעה מוחית, מחלה או מחלה אחרת. לדוגמה, אנשים הסובלים ממוגבלות שכלית או ASD יכולים לחוות התקפים, ככל הנראה מכיוון שתקלות החיווט ההתפתחותיות שגרמו להפרעות שלהם גם מציבות אותם בסיכון לאפילפסיה. עם זאת, עבור חולים רבים, הגורם לאפילפסיה שלהם לעולם אינו מזוהה וסביר להניח שהוא שילוב של גורמים גנטיים וסביבתיים. לעתים קרובות, התקפים ניתן לשלוט עם תרופות נוגדות פרכוסים. עם זאת, במקרים חמורים מאוד, חולים עשויים לעבור ניתוח מוח להסרת אזור המוח שמקורו בהתקפים.
שבץ
אירוע מוחי נוצר כאשר הדם לא מצליח להגיע לחלק מהמוח מספיק זמן כדי לגרום נזק. ללא החמצן המסופק על ידי זרימת הדם, נוירונים באזור מוח זה מתים. מוות עצבי זה יכול לגרום לתסמינים רבים ושונים - תלוי באזור המוח המושפע - כולל כאבי ראש, חולשת שרירים או שיתוק, הפרעות בדיבור, בעיות חושיות, אובדן זיכרון ובלבול. שבץ מוחי נגרם לרוב כתוצאה מקרישי דם ויכול להיגרם גם כתוצאה מהתפוצצות כלי דם חלש. שבץ מוחי נפוץ ביותר והם הגורם השלישי בשכיחותו למוות בארצות הברית. בממוצע אדם אחד חווה אירוע מוחי כל 40 שניות בארצות הברית. כ 75 אחוז מהשבץ מוחי מתרחש אצל אנשים מעל גיל 65. גורמי הסיכון לשבץ מוחי כוללים לחץ דם גבוה, סוכרת, כולסטרול גבוה והיסטוריה משפחתית של אירוע מוחי. עישון מכפיל את הסיכון לשבץ מוחי. מכיוון שאירוע מוחי הוא מצב חירום רפואי, חולים עם תסמינים של אירוע מוחי צריכים לפנות מייד לחדר המיון, שם הם יכולים לקבל תרופות שימיסו כל קריש שעלול להיווצר. תרופות אלו לא יעבדו אם השבץ נגרם כתוצאה מכלי דם פרץ או אם השבץ התרחש יותר משלוש שעות לפני ההגעה לבית החולים. טיפול בעקבות אירוע מוחי יכול לכלול תרופות נגד לחץ דם (למניעת שבץ עתידי) ופיזיותרפיה (לעיתים אינטנסיבית).
סיכום
כמה נושאים כלליים עולים מדגימה של הפרעות במערכת העצבים שהוצגו לעיל. הסיבות לרוב ההפרעות אינן מובנות במלואן - לפחות לא עבור כל החולים - וסביר להניח שהן כוללות שילוב של טבע (מוטציות גנטיות שהופכות לגורמי סיכון) וטיפוח (טראומה רגשית, מתח, חשיפה כימית מסוכנת). מכיוון שהסיבות טרם נקבעו במלואן, אפשרויות הטיפול לרוב חסרות ומתייחסות רק לתסמינים.
רשימת מילים
- מחלת אלצהיימר
- הפרעה נוירודגנרטיבית המאופיינת בבעיות בזיכרון ובחשיבה
- הפרעת קשב וריכוז (ADHD)
- הפרעה נוירו -התפתחותית המאופיינת בקושי לשמור על תשומת לב ושליטה בדחפים
- הפרעה בספקטרום האוטיזם (ASD)
- הפרעה נוירו -התפתחותית המאופיינת בפגיעה באינטראקציה חברתית וביכולות תקשורת
- אפילפסיה
- הפרעה נוירולוגית המאופיינת בהתקפים חוזרים
- דיכאון גדול
- מחלת נפש המאופיינת בתקופות ממושכות של עצב
- הפרעה נוירודגנרטיבית
- הפרעת מערכת העצבים המאופיינת באובדן מתקדם של תפקוד נוירולוגי, הנגרם בדרך כלל כתוצאה ממוות נוירונים
- מחלת פרקינסון
- הפרעה נוירודגנרטיבית המשפיעה על השליטה בתנועה
- סכיזופרניה
- הפרעה נפשית המאופיינת בחוסר היכולת לתפוס במדויק את המציאות; לעתים קרובות חולים מתקשים לחשוב בבהירות ויכולים לסבול מהזיות


